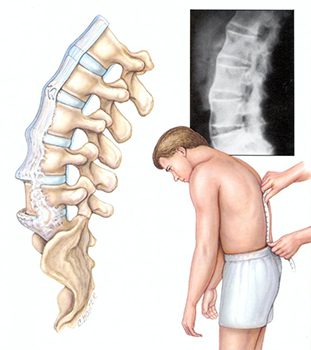
Воспалительная спондилопатия что это такое
Спондилопатия
Вместе с кровообращением и нервно-мышечной структурой позвоночник представляет собой единую систему, которая очень быстро реагирует на любую патологию в организме. Кроме того, она регулирует функции периферических нервов и внутренних органов. Когда в позвоночнике начинаются дегенеративные изменения, деятельность всего организма нарушается. Спондилопатия — это общее обозначение патологий позвоночника, которые проявляются в виде дистрофических изменений в позвоночном столбе с болевым синдромом и ограничением подвижности.
Что такое спондилопатия?
Спондилопатия — это патологическое состояние костно-мышечного аппарата с дистрофическими и дегенеративными изменениями. Заболевание приводит к ухудшению подвижности позвоночника, болям и нарушением периферического кровообращения. Также возможно защемление нервных окончаний и капилляров.
Данной патологии особенно подвержены люди после 35 лет. Без своевременного и квалифицированного лечения хрящевая и костная ткань позвоночного столба могут полностью разрушиться. Поэтому не стоит затягивать с обращением к специалисту.
Существует несколько видов спондилопатии:
— воспалительная — развивается на фоне остеомиелита и туберкулезных процессов;
— дегенеративная — сопряжена с осложнениями остеохондроза;
— инволютивная — начинается при изменении гормонального фона у пациентов старше 50 лет;
— остеопоротическая — опасный вид, приводит с тяжелым патологическим изменениям;
— цервикальная — шейная остеопатия;
— спондилопатия грудного отдела — встречается не часто, поскольку в этом отделе позвоночника нет яркой подвижности позвонков;
— поясничная — самая распространенная форма.
Также спондилопатии классифицируются следующим образом:
— неврогенная;
— диспластическая;
— травматическая;
— табетческая;
— метаболическая или дисгормональная;
— при паразитарных или инфекционных патологиях;
— с поражением межпозвоночных дисков.
Причины возникновения
Причинами развития патологии могут быть:
— Травмы — когда повреждаются кости и мягкие ткани в позвоночнике и в связочном аппарате, запускаются патологические процессы.
— Нарушения в обменных процессах — гормональные сбои, авитаминоз, снижение функциональности щитовидной и паращитовидной желез.
— Вирусные и бактериальные инфекции — в процессе своей жизнедеятельности микроорганизмы выделяют токсины, которые повреждают ткани мышц и костей.
— Наследственность.
— Чрезмерные нагрузки — в группе риска профессиональные спортсмены и работники физического труда.
Симптомы и признаки
Клинические проявления заболевания зависят от формы патологии:
— Если повреждены межпозвоночные диски, больной жалуется на боль в спине, напряженность мышц, скованность в движениях.
— Если заболевание вызвано инфекциями или паразитами, подвижность позвоночника ограничивается, присутствуют симптомы интоксикации.
— Если нарушены обменные процессы, развивается деформация позвонков, смещение, у пациента колеблется вес, имеются остеофиты.
— При возрастных нарушениях в процесс вовлекается скелетная мускулатура, может формироваться кифоз, сколиоз.
Какой врач лечит?
Заболевание лечит врач-ортопед, возможно потребуется консультация невролога и ревматолога.
Методы диагностики
Чтобы определить вид спондилопатии, нужно пройти специфическое обследование:
— МРТ;
— УЗИ;
— рентгенография;
— дуплексное сканирование;
— топографию позвоночника;
— компьютерную электроэнцефалографию;
— анализ крови;
— бактериологическое исследование;
— гормональные тесты;
— миелография;
— возможно потребуется комплексное обследование организма.
Методы лечения
Для лечения сопндилопатии используются следующие группы медикаментов:
— НВПС;
— анальгетики;
— миорелаксанты;
— хондропротекторы;
— гормоны.
При неэффективности консервативного лечения может быть проведена операция.
Результаты
При своевременном обращении к специалисту и при грамотной терапии состояние пациента может существенно улучшиться. К сожалению, от возрастной спондилопатии избавиться невозможно, но можно замедлить разрушение костных структур.
Реабилитация и восстановление образа жизни
После снятия острого процесса, специалист может назначить:
— электрофорез;
— магнитотерапию;
— бальнеотерапию;
— грязи, парафин, озокерит;
— тракции;
— радоновые ванны;
— массаж;
— ЛФК.
Также возможно использование альтернативной медицины:
— мануальная терапия;
— акупунктура;
— фармакопунктура;
— апитерапия;
— фитолечение;
— гирудотерапия.
Образ жизни при спондилопатии
Если поставлен диагноз спондилопатия, больному рекомендуется:
— не подвергать организм сильным нагрузкам на позвоночный столб;
— избегать травм, а при их наличии доводить лечение до конца;
— следить за уровнем гормонов и сахара в крови;
— регулярно посещать врача для планового осмотра.
Без своевременного лечения спондилопатия может привести к существенному снижению подвижности. Также не исключено сдавление нервов и кровеносных сосудов.
Как бороться со спондилитом?
Виды спондилита
Туберкулезный спондилит
Туберкулезный спондилит(болезнь Потта) чаще всего поражает грудной отдел у детей и подростков, поскольку их опорно-двигательный аппарат еще развивается. Бактерии (палочка Коха) проникают в тело позвонка и, выделяя токсины, провоцируют в нем очаговый некротический процесс. Со временем туберкулезный спондилит переходит на соседние позвонки, приводит к образованию отеков и абсцессов. Пациенты жалуются на повышенную утомляемость, бессонницу, боли в спине.
Асептический спондилит
В первую очередь асептический спондилит поражает грудной отдел, в редких случаях – заявляет себя как спондилит поясничного отдела. Наиболее подвержены ему молодые мужчины в возрасте до 40-45 лет.
Анкилозирующий спондилит
Анкилозирующий спондилит также известен как болезнь Бехтерева. При этом заболевании иммунные клетки организма начинают атаковать его собственную костную и хрящевую ткань, разрушая структуру сустава и окружающие его связки. Организм пытается компенсировать потерю тканей, замещая их костными разрастаниями (остеофитами). В конечном итоге это приводит к окостенению и полной неподвижности пораженного сустава.
Помимо утраты нормальных двигательных способностей пациентов с анкилозирующим спондилитом беспокоят мучительные боли, которые не отступают даже ночью. При сращении позвонков в грудном отделе наблюдается затрудненность дыхания, которая может вызывать застойные явления в легких. Симптомы заболевания усиливаются после физической активности или длительного отдыха.
90% больных анкилозирующим спондилитом составляют мужчины. Болезнь дебютирует в возрасте от 15 до 40 лет, при этом раннее начало часто предшествует неблагоприятному ее течению. Среди пациентов с болезнью Бехтерева наиболее распространен спондилит поясничного отдела.
Причины спондилита
Вызвать его может как хроническая инфекция, циркулирующая в организме (например, стрептококк, золотистый стафилококк, актиномикоз), так и острое инфекционное заболевание (например, тиф, гонорея и даже ангина или пиодермия). Спровоцировать развитие спондилита на фоне основной инфекции могут следующие факторы:
Симптомы спондилита
Появление симптомов спондилита начинается и усиливается по мере снижения плотности костной ткани в позвоночнике. Поэтому на начальной стадии (при поражении всего одного позвонка) клиническая картина болезни может быть размытой. К числу первых признаков заболевания относятся:
Позже, в зависимости от локализации и вида спондилита, подключаются другие тревожные симптомы:
Лечение спондилита
Начинать лечение спондилита необходимо уже при появлении первых, еще неярко выраженных, болевых ощущений в области грудины, шеи или крестца. Лечебная стратегия при этом подбирается с учетом характера течения болезни, возраста пациента, наличия неврологических проблем, связанных со сдавлением спинномозговых корешков.
При грамотном и своевременном лечении удается избежать сокращения продолжительности жизни у пациентов со спондилитом.
ЛФК при спондилите
Лечебная гимнастика при спондилите позвоночника выполняется только в состоянии ремиссии, при отсутствии малейших симптомов воспаления. При регулярном выполнении упражнений ЛФК помогает устранить скованность и спазмы в спине, повысить общую выносливость мышц и связок, которые формируют поддерживающий корсет для позвоночника. Также лечебная гимнастика помогает разблокировать сдавленные нервные корешки, улучшить кровообращение в тканях позвоночника. Комплекс упражнений ЛФК при спондилите составляется индивидуально, после полного обследования пациента. Дело в том, что даже незначительные травмы при этом заболевании способны вызвать компрессионный перелом позвоночника.
Диета при спондилите
Пациентам со спондилитом позвоночника рекомендуется избегать продуктов, богатых крахмалом и другими простыми углеводами, таких как:
Колбасные изделия и рафинированные жиры (майонез, маргарин) также крайне нежелательны.
Для борьбы с анемией и воспалением больным показаны продукты с высоким содержанием:
Для снятия интоксикации и нормального обмена веществ следует выпивать не менее 2 литров воды в день.
Физиотерапия
Физиотерапия играет вспомогательную роль в лечении спондилита. В первую очередь она направлена на снятие воспалительного процесса и холодных отеков в области позвоночника, заживление некротических очагов и свищей.
Лекарственный фоно- или электрофорез с глюкокортикостероидами, а также магнитотерапия применяются в период обострения спондилита. Остальные методики приоритетны в период ремиссии.
Препараты при спондилите
При сильном воспалении и обширном некрозе тканей позвоночника назначают глюкокортикоидные стероиды. Эта группа препаратов также предназначена для краткосрочного симптоматического применения, поскольку длительный их прием может лишь усугубить спондилит.
При инфекционной интоксикации организма показано капельное внутривенное введение растворов для вывода токсинов. Для защиты здоровых тканей и улучшения обменных процессов применяются витамины группы В, корректоры микроциркуляции крови, вазопротекторы.
Спондилит позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Спондилит позвоночника – общий термин дегенеративно-дистрофических изменений хронического характера. Характеризуется первичным разрушением костной ткани тел позвонков, деформацией и ограничением подвижности позвоночного столба, болевым синдромом. Условно разделен на два типа: специфический — полученный вследствие заражения острой инфекцией, и анкилозирующий или неспецифический, относящийся к проявлениям ревматизма.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины спондилита
В большинстве клинических случаев возбудителем патологии специфического типа служат бактерии Staphylococcus aureus, Staphylococcus epidermidis или острые инфекционные болезни — туберкулез, ВИЧ, гонорея, тиф или сифилис. Причинами неспецифического типа признаны условно патогенные микроорганизмы, болезнь возникает при наличии сопутствующих обстоятельств.
Выявлены следующие факторы, провоцирующие или ускоряющие развитие заболевания:
Патология возникает из-за отсутствия лечения или несвоевременного обращения к врачу при воспалительных инфекционных заболеваниях. Реже возникает асептическое воспаление позвоночника, которое вызвано травмами и чрезмерными силовыми нагрузками при занятии спортом или тяжелой работе.
Симптомы
Симптоматика спондилита усиливается по мере прогрессирования заболевания, делится на первичные и вторичные признаки.
Ко вторичным относят развитие реактивности. Например, реактивный спондилит поясничного отдела позвоночника дает симптомы кифоза. Либо нарушением естественных изгибов, когда позвоночный столб принимает неестественно ровное положение, или укорачиванием длины позвоночника, возникновением горба.
Стремительное развитие гнойного спондилита дает быстро возникающую симптоматику от острых болей, повышенной температуры до интоксикации — тошноты, рвоты, головной боли, общей слабости.
Классификация
Патологию классифицируют в зависимости от патогенеза заболевания на специфический и неспецифический спондилит.
По локализации проявлений выделяют: спондилит шейного, грудного и поясничного отдела позвоночника.
По характеру течения — медленно прогрессирующий, с обострениями, стремительный.
Как диагностировать
Для дифференцирования патологии используют:
Лабораторные исследования крови — общий анализ крови, посев на стерильность или ПЦР-тест для определения возбудителя;
МРТ — информативно при поражениях суставов, воспалении мягких тканей, показывает асептический спондилит поясничного отдела позвоночника на ранней стадии
При необходимости — биопсия тела пораженного позвонка или диска.
Публикации в СМИ
Спондилоартропатии
Спондилоартропатии, серонегативные по РФ, — группа воспалительных заболеваний соединительной ткани, предположительно инфекционного происхождения, развивающаяся у генетически предрасположенных лиц и отличающаяся наличием в клинической картине поражений позвоночника, крестцово-подвздошных и периферических суставов. К серонегативным спондилоартропатиям относят анкилозирующий спондилоартрит, псориатический артрит, реактивный артрит, энтеропатический артриты и недифференцированную спондилоартропатию. Статистические данные. Истинная частота не известна ввиду отсутствия чётких диагностических критериев для некоторых заболеваний из этой группы и малосимптомности течения, особенно у женщин. Преобладающий возраст — 20–40 лет. Преобладающий пол — мужской.
Этиология • Урогенитальные инфекции •• Хламидиоз •• Уреаплазмоз •• Желудочно-кишечные инфекции •• Дизентерия •• Сальмонеллёз •• Иерсиниоз •• Кампилобактериоз •• Инфицирование клебсиеллами •• В ряде случаев этиологический фактор выявить не возможно • Генетические аспекты •• Носительство Аг HLA B27 у 60–90% пациентов
Классификация
• Анкилозирующий спондилит — см. Спондилит анкилозирующий.
• Реактивный артрит (см. Артрит реактивный).
• Псориатический артрит (см. Артрит псориатический).
• Энтеропатические артриты развиваются на фоне болезни Крона, неспецифического язвенного колита, болезни Уиппла, глютеновой энтеропатии, после операций на тонком кишечнике с выполнением анастомозов •• Периферический артрит (артралгии, мигрирующий артрит, асимметричный олигоартрит) развивается у 10–20% больных и коррелирует с активностью воспаления в кишечнике •• Сакроилеит и спондилит обычно протекают бессимптомно, с активностью кишечного воспаления не коррелируют.
• Недифференцированный спондилоартрит чаще развивается у мальчиков в возрасте 7–16 лет и дебютирует SEA-синдромом (S — серонегативность по РФ, E — энтезопатия, A — артропатия; точнее — асимметричный олигоартрит нижних конечностей). В 80% ювенильного спондилоартрита выявляют Аг HLA B27. Это состояние, соответствующее критериям серонегативных спондилоартропатий, при котором не удаётся выявить урогенитальной инфекции, воспалительных заболеваний кишечника, или псориаза. В дальнейшем в большинстве случаев развивается анкилозирующий спондилоартрит.
Классификационные критерии
• Боли в спине воспалительного характера (соответствуют по крайней мере 4 перечисленным признакам) •• начало в возрасте до 45 лет •• постепенное развитие •• улучшение состояния после физических упражнений •• сочетание с утренней скованностью •• длительность не менее 3 мес.
• Синовит (асимметричный артрит с преимущественным поражением нижних конечностей (в момент наблюдения или в анамнезе).
• Семейный анамнез (наличие у родственников первой или второй степени родства одного из следующих признаков •• анкилозирующего спондилита •• псориаза •• острого увеита •• реактивного артрита •• воспалительного заболевания кишечника.
• Псориаз (наличие псориаза, диагностированного врачом, в момент наблюдения или в анамнезе).
• Воспалительные заболевания кишечника (болезнь Крона или неспецифический язвенный колит, диагностированные врачом и подтверждённые колоноскопией или рентгенологическим методом, в момент обследования или в анамнезе).
• Альтернирующие боли в крестце (в момент наблюдения или в анамнезе).
• Энтезопатии (спонтанные боли или болезненность при исследовании мест прикрепления ахиллова сухожилия или подошвенной фасции).
• Острая диарея (эпизоды диареи в течение 1 мес до развития артрита).
• Уретрит (негонококковый уретрит или цервицит в течение 1 мес до развития артрита).
• Сакроилеит (двусторонний 2–4-й степеней или односторонний 3–4-й степеней, в соответствии со следующей рентгенологической оценкой: 0 — норма, 1 — возможный, 2 — минимальный, 3 — умеренный, 4 — анкилоз.
Диагноз спондилоартропатии может быть поставлен при наличии первого или второго критерия в сочетании, по крайней мере, с одним из остальных (чувствительность 87%, специфичность 87%).
Лечение
• НПВС применяют на ночь с целью уменьшения ночных болей и утренней скованности •• Индометацин 75 мг/сут •• Диклофенак 75–100 мг/сут •• Мелоксикам 15–22,5 мг/сут.
• ГК •• внутрь сустава •• ретробульбарно при остром увеите •• внутрь очень редко •• пульс-терапия метилпреднизолоном при высокой активности болезни, резистентном периферическом артрите, увеите.
• Иммунодепрессивная терапия показана в ранний период заболевания, при периферическом артрите и высокой воспалительной активности заболевания •• Сульфасалазин 2–3 г/сут особенно показан при энтеропатических спондилоартропатиях. Снижает частоту рецидивов увеита •• Азатиоприн 1–2 мг/кг/сут •• Метотрексат 7,5–15 мг/нед.
МКБ-10 • M45 Анкилозирующий спондилит • M46 Другие воспалительные спондилопатии • M48 Другие спондилопатии • M49* Спондилопатии при болезнях, классифицированных в других рубриках.
Код вставки на сайт
Спондилоартропатии
Спондилоартропатии, серонегативные по РФ, — группа воспалительных заболеваний соединительной ткани, предположительно инфекционного происхождения, развивающаяся у генетически предрасположенных лиц и отличающаяся наличием в клинической картине поражений позвоночника, крестцово-подвздошных и периферических суставов. К серонегативным спондилоартропатиям относят анкилозирующий спондилоартрит, псориатический артрит, реактивный артрит, энтеропатический артриты и недифференцированную спондилоартропатию. Статистические данные. Истинная частота не известна ввиду отсутствия чётких диагностических критериев для некоторых заболеваний из этой группы и малосимптомности течения, особенно у женщин. Преобладающий возраст — 20–40 лет. Преобладающий пол — мужской.
Этиология • Урогенитальные инфекции •• Хламидиоз •• Уреаплазмоз •• Желудочно-кишечные инфекции •• Дизентерия •• Сальмонеллёз •• Иерсиниоз •• Кампилобактериоз •• Инфицирование клебсиеллами •• В ряде случаев этиологический фактор выявить не возможно • Генетические аспекты •• Носительство Аг HLA B27 у 60–90% пациентов
Классификация
• Анкилозирующий спондилит — см. Спондилит анкилозирующий.
• Реактивный артрит (см. Артрит реактивный).
• Псориатический артрит (см. Артрит псориатический).
• Энтеропатические артриты развиваются на фоне болезни Крона, неспецифического язвенного колита, болезни Уиппла, глютеновой энтеропатии, после операций на тонком кишечнике с выполнением анастомозов •• Периферический артрит (артралгии, мигрирующий артрит, асимметричный олигоартрит) развивается у 10–20% больных и коррелирует с активностью воспаления в кишечнике •• Сакроилеит и спондилит обычно протекают бессимптомно, с активностью кишечного воспаления не коррелируют.
• Недифференцированный спондилоартрит чаще развивается у мальчиков в возрасте 7–16 лет и дебютирует SEA-синдромом (S — серонегативность по РФ, E — энтезопатия, A — артропатия; точнее — асимметричный олигоартрит нижних конечностей). В 80% ювенильного спондилоартрита выявляют Аг HLA B27. Это состояние, соответствующее критериям серонегативных спондилоартропатий, при котором не удаётся выявить урогенитальной инфекции, воспалительных заболеваний кишечника, или псориаза. В дальнейшем в большинстве случаев развивается анкилозирующий спондилоартрит.
Классификационные критерии
• Боли в спине воспалительного характера (соответствуют по крайней мере 4 перечисленным признакам) •• начало в возрасте до 45 лет •• постепенное развитие •• улучшение состояния после физических упражнений •• сочетание с утренней скованностью •• длительность не менее 3 мес.
• Синовит (асимметричный артрит с преимущественным поражением нижних конечностей (в момент наблюдения или в анамнезе).
• Семейный анамнез (наличие у родственников первой или второй степени родства одного из следующих признаков •• анкилозирующего спондилита •• псориаза •• острого увеита •• реактивного артрита •• воспалительного заболевания кишечника.
• Псориаз (наличие псориаза, диагностированного врачом, в момент наблюдения или в анамнезе).
• Воспалительные заболевания кишечника (болезнь Крона или неспецифический язвенный колит, диагностированные врачом и подтверждённые колоноскопией или рентгенологическим методом, в момент обследования или в анамнезе).
• Альтернирующие боли в крестце (в момент наблюдения или в анамнезе).
• Энтезопатии (спонтанные боли или болезненность при исследовании мест прикрепления ахиллова сухожилия или подошвенной фасции).
• Острая диарея (эпизоды диареи в течение 1 мес до развития артрита).
• Уретрит (негонококковый уретрит или цервицит в течение 1 мес до развития артрита).
• Сакроилеит (двусторонний 2–4-й степеней или односторонний 3–4-й степеней, в соответствии со следующей рентгенологической оценкой: 0 — норма, 1 — возможный, 2 — минимальный, 3 — умеренный, 4 — анкилоз.
Диагноз спондилоартропатии может быть поставлен при наличии первого или второго критерия в сочетании, по крайней мере, с одним из остальных (чувствительность 87%, специфичность 87%).
Лечение
• НПВС применяют на ночь с целью уменьшения ночных болей и утренней скованности •• Индометацин 75 мг/сут •• Диклофенак 75–100 мг/сут •• Мелоксикам 15–22,5 мг/сут.
• ГК •• внутрь сустава •• ретробульбарно при остром увеите •• внутрь очень редко •• пульс-терапия метилпреднизолоном при высокой активности болезни, резистентном периферическом артрите, увеите.
• Иммунодепрессивная терапия показана в ранний период заболевания, при периферическом артрите и высокой воспалительной активности заболевания •• Сульфасалазин 2–3 г/сут особенно показан при энтеропатических спондилоартропатиях. Снижает частоту рецидивов увеита •• Азатиоприн 1–2 мг/кг/сут •• Метотрексат 7,5–15 мг/нед.
МКБ-10 • M45 Анкилозирующий спондилит • M46 Другие воспалительные спондилопатии • M48 Другие спондилопатии • M49* Спондилопатии при болезнях, классифицированных в других рубриках.
Спондилоартропатия: что это, откуда появилось, как лечится?
Спондилартропатия – совокупность заболеваний, поражающих суставы, возникающих от инфикционных заражений. Возникающие из-за проблем с обменом веществ, раком, эндокринными расстройствами, нарушением снабжения тканей и органов нервами.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Врачи не выделяют какой-то конкретной причины возникновения процессов разрушения. Сведения о появлении и развитии патологии не известны достоверно из–за нехватки среднестатистических данных, так как болезнь длительное время протекает бессимптомно. Распространённость в мире составляет около 2%.
Факторы возникновения
Есть много различных факторов, которые влияют на возникновения данного типа болезни, иногда выделяют сочетание нескольких. Было замечено, что носители гена HLA-B27 наиболее подвержены развитию патологии, так как этот ген провоцирует нарушение в работе иммунитета. Основными причинами называют:
Классифицирование
Спондилоартропатия имеет целый ряд иных заболеваний. Часто болезнь возникает вторично как осложнение или следствие основных заболеваний. По типу и развитию они делятся на:
Проявление заболевания
Своевременное распознавание, к сожалению, бывает достаточно сложным. Так как симптомы различны в зависимости от формы недуга. Однако типичной симптоматикой принято считать:
Диагностика
Чтобы поставить правильный диагноз и определить верную форму заболевания, необходимо провести диагностику. Исследование будет включать в себя:
Лечение
Лечение назначается индивидуально доктором после верно поставленного диагноза. Терапия необходима для излечения основных и фоновых заболеваний, восстановления работы иммунной системы, как предупреждение осложнений заболевания либо его рецидива. Лечение необходимо проводить комплексно.
Лечение народными методами
Возможные осложнения
Если пациент пренебрегает лечением, это может вылиться в целый ряд осложнений, которые снижают качество жизни человека. При отсутствии терапии может потребоваться хирургическое лечение, также прохождение медкомиссии по присвоении инвалидности.
Заключение
При каких-либо симптомах данного заболевания, или поражении иммунной системы и инфекциях следует обратиться к врачу за диагностикой и помощью. Выявленная на ранних стадиях болезнь дает возможность вовремя купировать очаг заболевания, не допуская распространения либо осложнений. Важно лечить как основные болезни, так и фоновые. На протяжении всего времени лечения требуется проходить наблюдение у врача. Ревматологи в свою очередь сообщают, что предупредить болезнь проще, чем лечить. Поэтому для профилактики подобных заболеваний соблюдайте правильное питание, ведите активный образ жизни, но избегайте нагрузок и травм. Во время сезонов осень-весна увеличьте потребление комплекса витаминов и соков.