Впс легочная артериальная гипертензия что это
Легочная гипертензия: симптомы и лечение
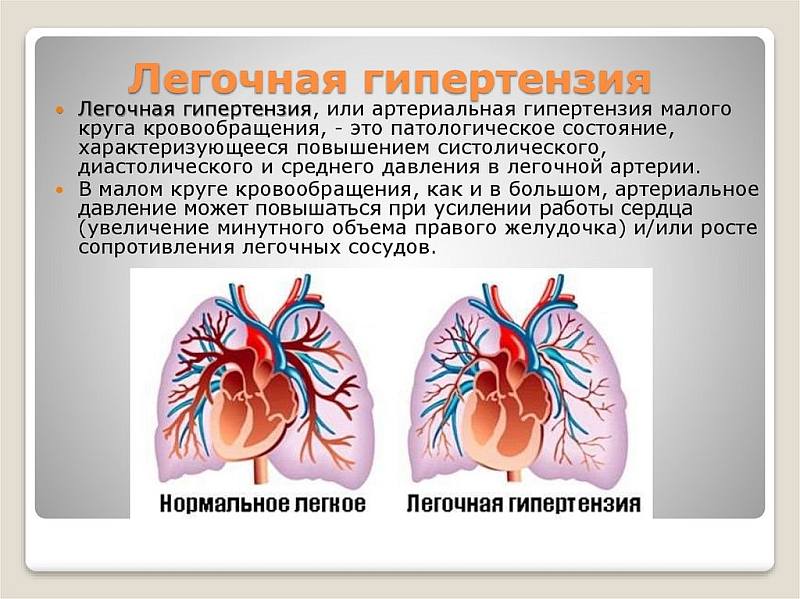
Легочная гипертензия – это заболевание сердечно-сосудистой системы, характеризующееся высоким кровяным давлением в легочной артерии. Давление повышается из-за сужения стенок артерий, ведущих от сердца к легким. Из-за этого сердце вынуждено работать интенсивнее, чтобы перекачивать кровь через легкие. Дополнительное усилие в конечном итоге приводит к ослаблению сердечной мышцы и развитию серьезной сердечной недостаточности.
Легочная гипертензия может быть опасной для жизни. Хотя некоторые ее виды неизлечимы, при своевременной диагностике лечение легочной гипертензии уменьшает проявление симптомов и улучшает качество жизни.
Код легочной гипертензии по МКБ 10 – I27.0.
Симптомы легочной гипертензии
Признаки легочной гипертензии появляются медленно. Их можно не замечать месяцами или даже годами. Симптомы усиливаются (или проявляются ярче) по мере прогрессирования болезни. Они включают:
Степени легочной гипертензии
В зависимости от стадии развития заболевания, выделяют его степени.
Причины легочной гипертензии
Легочная гипертензия подразделяется на пять групп в зависимости от причины.
Группа 1: легочная артериальная гипертензия.
Группа 2: легочная гипертензия, вызванная левосторонним пороком сердца.
Группа 3: легочная гипертензия, вызванная заболеванием легких.
Группа 4: тромбоэмболическая легочная гипертензия, вызванная хроническими тромбами.
Группа 5: вторичная легочная гипертензия, вызванная другими заболеваниями.
Легочная гипертензия у детей может быть всех вышеописанных форм. Однако наиболее часто у них встречается легочная артериальная гипертензия, развившаяся вследствие пороков сердца и идиопатическая легочная гипертензия.
Факторы риска
По мере взросления увеличивается риск развития хронической легочной гипертензии. Заболевание чаще диагностируется у людей в возрасте от 30 до 60 лет. Однако идиопатическая форма чаще встречается у молодых людей.
Другие факторы, которые могут повысить риск легочной гипертензии, включают:
Диагностика легочной гипертензии
Легочную гипертензию сложно диагностировать на ранней стадии, поэтому ее редко выявляют при обычном медицинском осмотре. Даже симптомы более поздней стадии легочной гипертензии часто схожи с другими заболеваниями сердца и легких.
Врач проводит медицинский осмотр и задает вопросы о медицинском и семейном анамнезе. После чего назначаются медицинские исследования, которые помогут поставить диагноз «легочная гипертензия» и определить ее причину. Тесты на легочную гипертензию могут включать:
Лечение легочной гипертензии
На современном этапе развития медицинской науки уже разработаны эффективные фармакологические методы контроля легочной гипертензии. Главное – вовремя назначить лечение, потому как при декомпенсации препараты не эффективны.
Лекарства от легочной гипертензии нет, но врачи могут назначить лечение, которое поможет максимально уменьшить симптомы и замедлить прогрессирование болезни.
Если легочная гипертензия вызвана другим заболеванием, необходимо, по возможности, устранить основную причину.
Рекомендации по лечению легочной гипертензии включают прием следующих медикаментов: расширители кровеносных сосудов (вазодилататоры), стимуляторы гуанилатциклазы, антагонисты рецепторов эндотелина, блокаторы кальциевых каналов, варфарин, диуретики.
Рекомендации врачей могут включать кислородную терапию для снижения легочной гипертензии. Врач может посоветовать вам чаще дышать чистым кислородом, особенно если вы живете на большой высоте или страдаете апноэ во сне. Некоторым людям с легочной гипертензией требуется постоянная кислородная терапия.
Если лекарства не помогают, рассматривается хирургический вариант лечения – операция на сердце. В этом случае хирург создает отверстие между верхней левой и правой камерами сердца (предсердиями), чтобы уменьшить давление в правой части сердца.
В некоторых случаях возможна трансплантация легкого или сердца-легкого, особенно для молодых людей, страдающих идиопатической легочной артериальной гипертензией.
В «Клинике уха, горла и носа» проводится лечение легочной гипертензии у взрослых и детей. Звоните для консультации или записывайтесь на прием к нашим пульмонологам.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Легочная гипертензия – причины, симптомы, диагностика
Андрей Леонидович
Провизор
Легочная артериальная гипертензия (ЛАГ) – смертельно опасная патология, характеризующаяся повышением давления в малом круге кровообращения. Первичная легочная гипертензия встречается редко. Причины ее появления до сих пор не установлены. Вторичная форма в большинстве случаев развивается на фоне различных заболеваний и пороков сердечнососудистой системы, легких. При наличии подозрительных симптомов необходимо записаться на консультацию к врачу-кардиологу и пульмонологу. Лечение патологии должно быть комплексным. Основные задачи медикаментозной терапии: устранить причины легочной гипертензии, нормализовать кровяное давление и предотвратить развитие угрожающих жизни осложнений.
Причины развития и симптомы легочной гипертензии
Причины легочной гипертензии
До сих пор врачам не удалось установить точные причины развития такого опасного заболевания. ЛАГ диагностируется у пациентов, среднее кровяное давление которых с правой стороны сердца превышает 25 мм. рт. ст. Болезнь начинается с постепенного сужения сосудов и изменения сосудистой сетки. В результате таких преобразований происходит утолщение стенок кровеносных сосудов, в результате чего сужается их просвет. Это, в свою очередь, приводит к повышению легочного давления. По мере прогрессирования ЛАГ давление постепенно увеличивается, страдает правый желудочек сердца, которому тяжело перекачивать кровь с таким высоким давлением.
Различают 2 формы легочной артериальной гипертензии:
Первичная форма встречается крайне редко, ее этиология до сих пор неизвестна. Некоторые специалисты считают, что пусковым механизмом ее развития являются некоторые болезни аутоиммунной природы:
Вторичная ЛАГ развивается на фоне прогрессирующих патологий сердечно-сосудистой системы и легких:
Доказана связь возникновения легочной гипертензии с применением некоторых групп медикаментозных средств:
Симптомы легочной гипертензии
Симптомы легочной гипертензии
Легочная артериальная гипертензия коварна тем, что на протяжении длительного времени может вообще никак не проявлять себя. Это существенно затрудняет раннюю диагностику и профилактику осложнений. Однако есть ряд признаков, по которым каждый человек может самостоятельно диагностировать у себя ЛАГ и своевременно обратиться к врачу.
Ранние симптомы легочной гипертензии:
На прогрессирующих стадиях появляются такие симптомы:
На фоне легочной гипертензии у больного могут возникать гипертонические кризы, которые опасны для жизни. Еще одно осложнение ЛАГ, которое может стать причиной летального исхода, – тромбоэмболия легочной артерии.
Диагностика заболевания
Диагностика легочной гипертензии
Диагностика ЛАГ проводится при совместном участии врача кардиолога и пульмонолога. Для подтверждения диагноза назначается комплексное обследование, включающее такие инструментальные методы:
Эффективное лечение патологии
Основные задачи медикаментозной терапии ЛАГ:
На ранних стадиях развития назначаются вазодилатирующие препараты, которые расслабляют сосуды и способствуют нормализации кровообращения:
Для снижения вязкости крови и профилактики тромбообразования назначаются дезагрегаты и антикоагулянты непрямого действия:
Если ЛАГ осложнена правожелудочковой недостаточностью, назначаются мочегонные препараты:
Профилактические мероприятия направлены на своевременную диагностику и адекватное лечение патологий, способствующих развитию легочной гипертензии.
Легочная гипертензия (первичная и вторичная)
Легочная гипертензия — заболевание, которое характеризуется повышением давления в системе легочной артерии, что может быть вызвано существенным увеличением объема легочного кровотока либо повышением сопротивления в сосудистом русле легких.
Легочная гипертензия почти всегда вторичное состояние. Если причину медикам выявить не удалось, то легочную гипертензию в таком случае принято считать первичной. При этом типе легочные сосуды сужаются, происходит их гипертрофия и фибризация. Вследствие легочной гипертензии развиваются правожелудочковая перегрузка и недостаточность.
Среди симптоматики лидируют одышка при нагрузке, усталость, вероятны обмороки и ощущение дискомфорта в грудной клетке. Диагноз устанавливают при помощи измерения давления в легочной артерии. Лечение проводится сосудорасширяющими средствами, а в тяжелых случаях прибегают к пересадке легкого. В целом прогноз неблагоприятный при первичной легочной гипертензии, поскольку терапия не может быть проведена устранением патологии, лежащей в основе.
Нормальные показатели давления в легочной артерии:
По рекомендациям ВОЗ, максимальное нормальное систолическое давление в легочной артерии должно составлять 30 мм рт.ст., а максимальное диастолическое — 15 мм рт.ст.
Причины и эпидемиология
Легочную гипертензию регистрируют, если среднее легочное артериальное давление превышает показатель 25 мм рт. ст. в состоянии покоя, или превышает 35 мм рт. ст. во время физических нагрузок. Многие патологические состояния и лекарства могут привести к легочной гипертензии. Исход первичной и вторичной формы рассматриваемого патологического состояния может быть почти идентичный. Чаще фиксируют вторичную ЛГ, а первичная форма встречается только в 1-2 случаях на 1 млн.
Первичная легочная гипертензия в два раза чаще встречается у женщин по сравнению с мужчинами. Средний возраст регистрации заболевания составляет 35 лет. Болезнь может быть спорадической или семейной (причем первый вид встречается в 10 раз чаще). Большинство семейных случаев объясняется мутациями в гене рецептора костного морфогенетического белка типа 2 (BMPR2) из семейства рецепторов трансформирующего фактора роста (TGF)-бета. Примерно двадцать процентов спорадических случаев также имеют мутации BMPR2. Часто при первичной ЛГ превышает норму уровень ангиопротеина-1. Среди провоцирующих факторов выделяют заражение человеческим вирусом герпеса 8 и нарушения транспортировки серотонина.
Причины острой легочной гипертензии
Причины хронической легочной гипертензии
1. Увеличение легочного кровотока
— Открытый артериальный проток
— Дефект межпредсердной перегородки
— Дефект межжелудочковой перегородки
2. Увеличение давления в левом предсердии
— Хроническая левожелудочковая недостаточность любого генеза
— Тромб или миксома левого предсердия
3. Увеличение сопротивления в системе легочной артерии
Патогенез
Для первичной ЛГ характерны гладкомышечная гипертрофия, вариабельная вазоконстрикция, ремоделирование стенки сосуда. К вазоконстрикции приводит повышение активности тромбоксана и эндотелина 1, а также снижение активности оксида азота и простациклина. Увеличенное легочное сосудистое давление имеет причиной сосудистую обструкцию. Оно влияет на повреждение эндотелия.
Как следствие, активизируется коагуляция на поверхности интимы, которая может усугубить артериальную гипертензию. Также этому способствует тромботическая коагулопатия, которая является следствием роста содержания ингибитора активатора плазмогена типа 1 и фибринопептида А и снижения активности тканевого активатора плазмогена. Очаговую коагуляцию на поверхности эндотелия нужно отличать от хронической тромбоэмболической легочной артериальной гипертензией, которая спровоцирована организованными легочными тромбоэмболами.
В итоге у большинства больных первичная легочная гипертензия становится провоцирующим фактором правожелудочковой гипертрофии с дилятацией и правожелудочковой недостаточности.
Классификация
Повышение давления в левом предсердии
Обструкция легочных вен
Паренхиматозные болезни легких
Болезни системы легочной артерии
Легочная гипертензия новорожденных
Гипоксия и/или гиперкапния
Многие авторы по срокам развития классифицируют такие формы легочной гипертензии как острая и хроническая.
Симптомы
Первые клинические проявления возникают, когда в легочной артерии происходит более чем двукратное повышение артериального давления. Основные симптомы почти идентичны для легочной гипертензии любой этиологии. Основные жалобы:
Подавляющее большинство случаев характеризуется быстрой утомляемостью и прогрессирующей одышкой при нагрузках. При одышке может быть атипичный дискомфорт в грудной клетке, а при физической нагрузке нередки головокружения и даже предобморочное состояние. Такие проявления объясняются в основном недостаточным сердечным выбросом. Феномен Рейно фиксируют примерно в 10 случаях из 100 при первичной легочной гипертензии, причем 99% таких случаев фиксируется у женщин. Редко отмечают такой симптом как кровохарканье, он чаще всего сигнализирует о будущем летальном исходе. Редко находят и дисфонию, возникающую по причине сдавления увеличенной легочной артерией возвратного гортанного нерва (синдром Ортнера).
В запущенных случаях легочная гипертензия может проявляться и такими симптомами:
Портопульмональная гипертензия
Это тяжелая легочная артериальная гипертензия с портальной гипертензией у пациентов без вторичных причин. Легочную гипертензию фиксируют у больных с различными состояниями, которые приводят к портальной гипертензии без цирроза или с ним. Реже отмечается портопульмональная гипертензия по сравнению с гепатопульмональным синдромом, у лиц с хроническими болезнями печени, по статистике это от 3,5 до 12% случаев.
Первыми проявляются такие признаки как повышенная утомляемость и одышка. ЭКГ и физикальные методы исследования обнаруживают характерные для ЛГ проявления. Часто фиксируют регургитацию на трикуспидальном клапане. Данный диагноз подозревают при получении данных ЭхоКг, подтверждение проводится при помощи катетеризации правых отделов сердца. Дл лечения нужно устранить первичную легочную гипертензию, не назначая гепатотоксические лекарственнные средства. В части случаев врач прибегает к сосудорасширяющей терапии. Исход зависит от основного заболевания печени.
Портопульмональная гипертензия — относительно противопоказание к проведению пересадки печени, поскольку есть высокий риск развития осложнений и смерти пациенту. После трансплантации в части случаев при умеренной легочной гипертензии происходит обратное развитие заболевания.
Диагностика
Объективное исследование выявляет цианоз. Долгое время развивающаяся без лечения болезнь приводит к тому, что дистальные фаланги пальцев приобретают вид «барабанных палочек», а ногти — форму «часовых стекол». Аускультация сердца обнаруживает типичные признаки: акцент (может быть и расщепление) второго тона над a.pulmonalis; систолический шум над областью мечевидного отростка, усиливающийся на вдохе. На пике развития заболевания может быть диастолический шум во II межреберье слева, что объясняется относительной недостаточностью клапана легочной артерии при сильном ее расширении.
Перкуссия сердца не обнаруживает типичные для легочной гипертензии признаков, потому не считается эффективным в данных случаях диагностическим методом. Редко фиксируют расширение границы сосудистой тупости во II межреберье слева и смещение правой границы сердца кнаружи от правой парастернальной линии (что объясняется гипертрофией миокарда правого желудочка). При легочной гипертензии обычно находят гипетрофию ПЖ и правого предсердия, и признаки, которые говоря о росте давления в легочной артерии.
Чтобы обнаружить эти признаки, прибегают к таким методам:
Чтобы обнаружить причины заболевания, применяют и другие методы:
Выше перечисленные методы помогают обнаружить патологию паренхимы и сосудистой системы легких. В части случаев диагностика проводится также с применением биопсии легких, чтобы обнаружить легочную веноокклюзионную болезнь, диффузные интерстациальные заболевания легких, легочный капиллярный гранулематоз и проч.
Среди симптомов ЛГ могут отмечаться гипертонические кризы в системе легочной артерии, которые проявляются такими симптомами:
Подозрения на первичную легочную гипертензию возникают, если у больного сильная одышка при нагрузке, и другие заболевания, которые могут привести к ЛГ, не обнаружены в анамнезе. Сначала делают рентген грудной клетки, ЭКГ и спирометрию, чтобы обнаружить наиболее распространенные причины одышки. После этого прибегают к доплерэхокардиографии, позволяющей измерить давление в правом желудочке и легочных артериях и обнаружить вероятные анатомические аномалии, которые могут быть причиной вторичной ЛГ.
При первичной ЛГ на рентгенограмме часто обнаруживают расширение корней легких с резко выраженным сужением к периферии. В норме или умеренно ограниченными могут быть спирометрические показатели и объемы легких. Но обычно ниже нормы диффузионная способность монооксида углерода (DL). ЭКГ показывает такие общие изменения как включают отклонение электрической оси вправо, R > S в V; S Q Т и пиковые зубцы Р.
Чтобы обнаружить вторичные причины, которые нельзя определить по симптомам, врач назначает дополнительные исследования. Сюда относится перфузионно-вентиляционное сканирование, позволяющее выявить тромбоэмболическую болезнь; исследования функции легких (дает возможность обнаружить рестриктивные или обструктивные болезни легких); серологические тесты (чтобы исключить или подтвердить ревматическое заболевание).
Хроническую тромбоэмболическую легочную артериальную гипертензию можно предположить по соответствующим результатам компьютерной томографии или легочного сканирования, диагностика проводится артериографией. По необходимости применяют также данные методы:
Если первоначальное обследование не обнаружила состояния, связанные со вторичной ЛГ, врач проводит катетеризацию легочной артерии. Так измеряют давление в правых отделах сердца и легочной артерии, давление заклинивания в легочных капиллярах и сердечный выброс. Чтобы исключить дефект межпредсердной перегородки, измеряют насыщение О2 крови в правых отделах.
На протяжении процедуры часто применяют вазодилятирующие препараты (внутривенный эпопростенол, аденозин, ингаляции оксида азота и пр.). Если организм отвечает на введение выше названных лекарств уменьшением давления в правых отделах, это говорит о том, что такое лекарства будет эффективно для лечения состояния. Раньше часто применялась биопсия, но на сегодня медики не советуют прибегать к этому методу из-за большого количества вероятных осложнений и высокого процента смертельных исходов.
Если поставлен диагноз первичной легочной гипертензии, нужно исследовать семейный анамнез пациента с целью обнаружения возможной генетической передачи (на это указывают случаи преждевременной смерти относительно здоровых членов семьи). При семейной первичной легочной гипертензии нужно проконсультироваться у генетика с целью информирования членов семьи о риске заболевания (приблизительно 20 %). Им рекомендуется пройти эхокардиографию с целью обследоваться. В будущем может иметь значение тест на мутации в гене BMPR2 при семейной первичной легочной гипертензии.
Лечение
Лечение вторичной легочной гипертензии направлено на избавление от основного заболевания. Пациентам с тяжелой легочной артериальной гипертензией вследствие хронической тромбоэмболии назначают легочную тромбоэндартериэктомию. Эта операция считается более сложной, по сравнению с экстренной хирургической эмболэктомией. В условиях экстрапульмонального кровообращения организованный васкуляризованный тромб иссекается вдоль легочного ствола. В специализированных центрах процент летальности в ходе и после операции составляет менее чем 10%.
Лечение первичной легочной гипертензии нужно начинать с пероральных блокаторов кальциевых каналов. У меньшинства пациентов с помощью этих препаратов снижается давление в легочной артерии или легочное сопротивление сосудов. Большинство врачей не советуют верапамил, потому что он имеет отрицательный инотропный эффект. Если лечение блокаторами кальциевых каналов эффективно, прогноз благоприятный, нужно продолжать курс. Если ответа на лечение не последовало, врач назначает другие препараты.
Внутривенный эпопростенол (аналог простациклина) часто применяются для лечения легочной гипертензии. Он увеличивает выживаемость пациентов, даже тех, которым не помогают сосудорасширяющие лекарства во время катетеризации. Такое лечение имеет недостатвки, например, потребность в постоянном центральном катетере. Также появляются побочные действия, например, бактериемия и понос. Альтернативными препаратами считаются пероральные (берапрост), ингаляционные (илопрост), подкожные (трепростинил) аналоги простациклина. Но их действия на организм человека пока что изучается, потому они не внедрены широко в медицинскую практику.
Пероральный антагонист рецепторов эндотелина бозентан в части случаев эффективен. В основном его назначают при более легкой форме легочной гипертензии и нечувствительности к сосудорасширяющим препаратам. На стадии исследования на сегодняшний день также находятся L-аргинин и пероральный силденафил.
Трансплантация легкого — опасная процедура, при которой могут возникнуть осложнения, потому что возможно инфекционное заражение и отторжение организмом нового легкого. К процедуре прибегают при сердечной недостаточности четвертой степени (по классификации Нью-Йоркской кардиологической ассоциации), когда у человека даже при минимальной активности появляется одышка, из-за чего он не может активно жить, а постоянно лежит или сидит; и только если в таких случаях нет эффективности аналогов простацикпина.
Многим больным назначают дополнительные лекарственные средства для терапии недостаточности, включая мочегонные средства. Также они должны получать варфарин с целью профилактики тромбоэмболии.
Прогноз
Легочная гипертензия имеет неблагоприятный прогноз, если присутствуют такие симптомы, как низкий сердечный выброс, более высокое давление в легочной артерии и правом предсердии, отсутствие позитивной реакции организма на сосудорасширяющие препараты, сердечная недостаточность (СН), гипоксемия и ухудшение общего функционального статуса.
Легочная гипертензия после тромбоэмболии
Диагноз тромбоэмболической легочной гипертензии чаще устанавливается в возрасте 45-60 лет. Средний возраст российских пациентов на момент установления диагноза по данным Национального регистра составляет 45,8 лет. Считается, что распространенность патологии в популяции среди женщин и мужчин равномерная. Заболевание неуклонно прогрессирует и при отсутствии полноценного лечения приводит к гибели пациентов в течение нескольких лет.
Лечение в Инновационном сосудистом центре
Проведению операции предшествует датальное обследование и дооперационная оценка, которая позволяет точно установить клиническую форму заболевания и возможности его эндоваскулярного лечения. Наша клиника является уникальным учреждением, выполняющим подобные вмешательства тяжелым больным с легочной гипертензией.
Причины и факторы риска
Основной причиной тромбоэмболической легочной гипертензии является тромботическая закупорка легочных артерий, которая возникает после эпизодов тромбоэмболии (отрыва тромбов) из вен конечностей или внутренних органов. Неодостаточное рассасывание тромботических масс в легочных артериях приводит к их постепенному зарастанию и изменениям всей системы легочного кровообращения. Развивается повышение давления в легочной артерии, развитие недостаточности правого желудочка, застою крови в венах и формированию тяжелой сердечной недостаточности.
Изменения легочных артерий при формировании легочной гипертензии можно условно разделить на два компонента. Первый компонент включает изменения крупных сосудов до уровня субсегментарных ветвей. Патологические поражения представлены в виде организованных тромбов, плотно прикрепленных к сосудистой стенке легочных артерий эластического типа. Они могут полностью закрывать просвет или образовать различные степени стеноза, сети и тяжи. Второй компонент- это изменения мелких легочных сосудов и микрососудистого русла.
Прогрессирование заболевания
Отеки нижних конечностей, асцит, снижение аппетита, выраженная слабость свидетельствуют о дисфункции правого желудочка, нарастании недостаточности трехстворчатого клапана. Для оценки динамики течения заболевания и эффективности проводимой терапии необходимо количественно оценивать толерантность к физическим нагрузкам (функциональный класс, тест 6-минутной ходьбы).
Функциональный резерв кровообращения постепенно снижается, что приводит к развитию осложнений в других органах и системах и постепенно ведет к неблагоприятному исходу.
Осложнения
Постепенно развивается сердечная недостаточность в большом круге кровообращения, которая проявляется увеличением печени и селезенки, значительным отеком нижних конечностей, накоплением жидкости в животе (асцит), которое может достигать очень больших степеней и вызывать дополнительные нарушения дыхания.
Крайняя степень правожелудочковой недостаточности приводит к скоплению жидкости во всех тканях и органах большого круга кровообращения (анасарка), постепенно развивается недостаточность функции внутренних органов (цирроз печени, почечная недостаточность).
Прогноз при легочной гипертензии
Преимущества лечения в клинике
Диагностика
 Жалобы и симптомы
Жалобы и симптомы
Одышка инспираторного характера выражена в различной степени: от минимальной, возникающей при интенсивной нагрузке,до имеющей место в покое и при незначительных усилиях. Она отмечается у 98% больных на момент установления диагноза легочной гипертензии. Как правило, с течением болезни одышка прогрессивно нарастает. Приступов удушья обычно не наблюдается.
Боли в груди отмечаются у 28% пациентов обычно имеют неопределенный характер: давящие, ноющие, колющие, сжимающие; без четкого начала, продолжительностью от нескольких минут до суток. У ряда пациентов могут появляться приступы напоминающие стенокардию, что может маскировать ишемическую болезнь сердца и даже острый инфаркт миокарда.
Головокружения и обмороки отмечаются у 10% больных с тромбоэмболической легочной гипертензией чаще всего после физической нагрузки.
Кашель отмечается у 38% больных. Он связан как с застойными явлениями, так и с присоединением воспалительных изменений в легких.
Кровохарканье наблюдается у 18% больных.
Функциональная классификация легочной гипертензии
отсутствует ограничение физической активности. Обычная физическая активность не вызывает появление одышки, слабости, боли в грудной клетке, головокружения
некоторое снижение физической активности. Обычная физическая активность сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения
выраженное ограничение физической активности. Небольшая физическая активность вызывает появление одышки, слабости, боли в грудной клетке, головокружения
неспособность выполнять любую физическую нагрузку без вышеперечисленных клинических симптомов. Одышка или слабость могут присутствовать даже в покое, дискомфорт возрастает при минимальной нагрузке
Опрос и осмотр пациента
Следует выяснить были ли у пациента эпизоды тромбозов глубоких вен, внезапных отеков ног, тромбофлебиты. У многих больных прослеживается семейный анамнез внезапной смерти, сердечно-сосудистой патологии и повышенной наклонности к тромбообразованию.
Объективным доказательством перенесенной тромбоэмболии легочной артерии (ТЭЛА) становится совпадение по времени клиники тромбоза вен нижних конечностей и появления одышки. В ближайшие месяцы после ТЭЛА у больных можно выявить период, когда состояние остается стабильным и малосимптомным. Это связано с тем, что правый желудочек справляется с нагрузкой и позволяет сохранить хорошую переносимость физических нагрузок до момента развития прогрессирующего ремоделирования легочных сосудов. Практически единственным надежным доказательством перенесенной ТЭЛА могут стать данные перфузионной сцинтиграфии или компьютерной томографии легких, проведенной во время острого эпизода ТЭЛА.
При общем осмотре пациентов с ХТЭЛГ может определяться синюшность (цианоз). При развитии правожелудочковой сердечной недостаточности отмечаются набухшие шейные вены, увеличение печени, периферические отеки, водянка живота.
Неинвазивная диагностика
Электрокардиография(ЭКГ) выявляет признаки гипертрофии и перегрузки правого желудочка, дилатации и гипертрофии правого предсердия (p-pulmonale), отклонение электрической оси сердца вправо.
Рентгенография органов грудной клетки позволяет уточнить этиологию ЛГ: выявить интерстициальные заболевания легких, приобретенные и врожденные пороки сердца, а также судить о тяжести ЛГ. Основными рентгенологическими признаками ЛГ являются выбухание ствола и левой ветви легочной артерии, которые формируют в прямой проекции II дугу по левому контуру сердца, расширение корней легких, увеличение правых отделов сердца. У больных постэмболической легочной гипертензией можно выявить признаки, указывающие на наличие тромбов в крупных ветвях легочной артерии (ЛА)- расширение ствола и главных ветвей ЛА, симптом деформации и укорочения корня. Специфическим признаком является обеднение легочного рисунка в зоне нарушенного кровоснабжения.
Установление клинического класса и верификация диагноза
Легочные функциональные тесты позволяют выявить обструктивные или рестриктивные изменения с целью дифференциальной диагностики ЛГ и уточнения тяжести поражения легких. Для больных характерно уменьшение диффузионной способности легких в отношении монооксида углерода (40-80% от нормы), небольшое или умеренное снижение легочных объемов, нормальное или незначительно сниженное PaO2 и обычно сниженное из-за альвеолярной гипервентиляции PaСO2.
Вентиляционно-перфузионная сцинтиграфия легких является методом скрининга для исключения хронической тромбоэмболии как причины легочной гипертензии. У больных после тромбоэмболии обнаруживаются дефекты перфузии в долевых и сегментарных зонах при отсутствии нарушений вентиляции. Перфузионная сцинтиграфия исторически стала одним из первых методов обнаружения дефектов перфузии легочной паренхимы при ТЭЛА. Изображения, получаемые при острой ТЭЛА и ХТЭЛГ, существенно различаются. Дефекты перфузии при острой ТЭЛА более четко очерчены и резко контрастируют с нормально функционирующей тканью. При ХТЭЛГ дефекты перфузии очерчены не четко и часто не соответствуют зоне кровоснабжения крупной легочной артерии.

КТ- картина хронической тромбоэмболии может быть представлена окклюзиями и стенозами легочных артерий, эксцентрическими дефектами наполнения вследствие наличия тромбов, в том числе реканализованных.КТ-ангиопульмонография проводится на спиральных компьютерных томографах в фазу прохождения контрастного вещества через легочное артериальное русло. Из методологических особенностей следует отметить, что исследование должно быть проведено с использованием не менее чем 8- спирального томографа, с минимальным шагом (не более 3 мм) и толщиной среза (не более 1мм). Тщательное сканирование должно охватить оба легких полностью – от верхушек до диафрагмальных синусов. Контрастное усиление правых отделов сердца и легочных артерий должно соответствовать или превышать степень контрастирования левых камер сердца и аорты. Выполнение второй, артериальной фазы сканирования рекомендуется всем больным старше 40 лет, особенно при наличии данных за артериальные тромбозы и ИБС в анамнезе. Современное программное обеспечение позволяет провести реконструкции изображений легочных артерий в любых плоскостях, построить проекции максимальной интенсивности и трехмерные изображения. В большинстве случаев для уточнения характера поражения достаточно проанализировать поперечные срезы с использованием программы просмотра изображений, что позволяет определить наличие изменений не только в долевых и в сегментарных ветвях, но и в ряде субсегментарных артерий. Патологические изменения помимо наличия «старого» тромботического материала могут включать локальные утолщения стенки сосуда, сужения в устье сосудов и на их протяжении, окклюзии, внутрисосудистые структуры в виде мембран и перемычек. При выявлении изменений в нескольких ветвях легочных артерий можно сделать вывод о высокой вероятности тромбоэмболического характера ЛГ. Важно отметить, что разрешающая способность современных КТ-сканеров ограничена и не позволяет определять очень тонкие мембранные и тяжистые структуры в просвете ЛА, особенно если размеры объекта не превышают 2-3 мм. В ряде случаев развивается кальцификация «старого» тромботического материала, и КТ может оказать неоценимую помощь в определении локализации кальциноза. КТ позволяет выявить не только стенотические изменения сосудов легких, но и нарушения перфузии легочной ткани по характеру контрастирования паренхимы. В некоторых случаях контрастирование паренхимы настолько неравномерно, что на сканах определяется мозаичное контрастирование. Четко выраженная мозаичность сегментов обычно свидетельствует о хорошем прогнозе оперативного лечения. Контрастирование исключительно прикорневых зон не является истинной мозаичностью и нередко наблюдается при микрососудистых формах ЛГ. Обеспечивая детальное изображение легочной паренхимы, КТ позволяет диагностировать и другие заболевания легких. Помимо состояния артериального русла, КТ может дать исчерпывающую информацию обо всех внутригрудных структурах, что важно для подтверждения диагноза и построения плана оперативного лечения. Перед выполнением операции следует учитывать состояние легочной паренхимы, бронхиального дерева, легочных вен.
Основными задачами ангиографической диагностики являются определение степени тяжести легочной гипертензии, уточнение характера поражения легочного русла посредством ангиопульмонографии, выявление/исключение коронарной болезни. Проведение катетеризации в изолированном виде без качественной ангиопульмонографии у больного с четкими признаками ХТЭЛГ нецелесообразно. Это исследование должно дать четкую информацию врачам для решения вопроса об операбельности больного и тяжести его состояния. Гемодинамическими критериями постэмболической легочной гипертензии, выявляемыми при катетеризации правых отделов сердца, являются: среднее давление в легочной артерии (ДЛА) выше 25 мм рт. ст., давление заклинивания легочной артерии (ДЗЛА) ≤ 15 мм рт. ст., ЛСС > 2 ЕД. по Вуду (160 дин. сек см- 5 ) при наличии множественных стенозирующих и/или окклюзирующих поражений ветвей легочной артерии различного калибра.



 Жалобы и симптомы
Жалобы и симптомы