Высокий уровень риска втэо что это
тБЪДЕМ 3. рТПЖЙМБЛФЙЛБ чфьп
ч ОБУФПСЭЕЕ ЧТЕНС ПРФЙНБМШОЩН УМЕДХЕФ РТЙЪОБФШ РПДИПД, УПЗМБУОП ЛПФПТПНХ РТПЖЙМБЛФЙЛХ чфьп РТПЧПДСФ БВУПМАФОП ЧУЕН РБГЙЕОФБН. иБТБЛФЕТ РТПЖЙМБЛФЙЮЕУЛЙИ НЕТ ПРТЕДЕМСЕФУС УФЕРЕОША ТЙУЛБ.
3.1. уФЕРЕОЙ ТЙУЛБ чфьп
пФОЕУЕОЙЕ РБГЙЕОФБ Л ЗТХРРЕ c ОЙЪЛЙН, ХНЕТЕООЩН ЙМЙ ЧЩУПЛЙН ТЙУЛПН РТПЧПДСФ У ЙУРПМШЪПЧБОЙЕН ТСДБ УЙУФЕН ПГЕОЛЙ УФБФХУБ РБГЙЕОФБ Й У ХЮЕФПН ИБТБЛФЕТБ РТЕДУФПСЭЕЗП МЕЮЕОЙС. пДОЙН ЙЪ ОБЙВПМЕЕ ХДПВОЩИ ЙОУФТХНЕОФПЧ ПРТЕДЕМЕОЙС ТЙУЛБ чфьп Ч ИЙТХТЗЙЙ УМХЦЙФ ЫЛБМБ Caprini (ФБВМ. 13).
фБВМЙГБ 13. ыЛБМБ ВБММШОПК ПГЕОЛЙ ЛМЙОЙЮЕУЛЙИ ИБТБЛФЕТЙУФЙЛ (РП Caprini)
| 1 ВБММ | 2 ВБММБ | 3 ВБММБ | 5 ВБММПЧ | |||
| 41—60 МЕФ | 61—74 ЗПДБ | >74 МЕФ | йОУХМШФ ( 25 ЛЗ/Н2 | вПМШЫБС ПФЛТЩФБС ПРЕТБГЙС (>50НЙО) | уЕНЕКОЩК БОБНОЕЪ чфьп | рЕТЕМПН ВЕДТБ, ЛПУФЕК ФБЪБ, ЗПМЕОЙ |
| пФЕЛ ОЙЦОЙИ ЛПОЕЮОПУФЕК | мБРБТПУЛПРЙЮЕУЛБС ПРЕТБГЙС (>45 НЙО) | мЕКДЕОУЛБС НХФБГЙС | фТБЧНБ УРЙООПЗП НПЪЗБ ( 3 УХФ) | чПМЮБОПЮОЩК БОФЙЛПБЗХМСОФ | — | |
| оЕЧЩОБЫЙЧБОЙЕ ВЕТЕНЕООПУФЙ Ч БОБНОЕЪЕ (2-3ФТЙНЕУФТ) | зЙРУПЧБС РПЧСЪЛБ | бОФЙФЕМБ Л ЛБТДЙПМЙРЙОХ | — | |||
| рТЙЕН ЬУФТПЗЕОПЧ/ЗЕУФБЗЕОПЧ | лБФЕФЕТ Ч ГЕОФТБМШОПК ЧЕОЕ | рПЧЩЫЕОЙЕ ХТПЧОС ЗПНПГЙУФЕЙОБ Ч РМБЪНЕ | — | |||
| уЕРУЙУ ( | 7-8 | вБТЙБФТЙЮЕУЛБС ИЙТХТЗЙС, ЗЙОЕЛПМПЗЙЮЕУЛЙЕ ПРЕТБГЙЙ (ПОЛПМПЗЙС), РОЕЧНПОЬЛФПНЙС, ЛТБОЙПФПНЙС, ФТБЧНБ ЗПМПЧОПЗП НПЪЗБ, ПРЕТБГЙЙ ОБ УРЙООПН НПЪЗЕ, ФСЦЕМБС ФТБЧНБ |
ч УЧСЪЙ У ПФУХФУФЧЙЕН РТЙОГЙРЙБМШОЩИ ТБЪМЙЮЙК Ч ЮБУФПФЕ чфьп Й ФБЛФЙЛЕ ЧЕДЕОЙС Й РТПЖЙМБЛФЙЛЙ РБГЙЕОФПЧ ОЙЪЛПЗП Й ПЮЕОШ ОЙЪЛПЗП ТЙУЛПЧ Ч ЛМЙОЙЮЕУЛПК РТБЛФЙЛЕ ГЕМЕУППВТБЪОП ПВЯЕДЙОЙФШ Ч ПДОХ ЗТХРРХ ОЙЪЛПК ЧЕТПСФОПУФЙ чфьп.
оБТСДХ УП ЫЛБМПК Caprini ВПМШЫПЕ РТБЛФЙЮЕУЛПЕ ЪОБЮЕОЙЕ ЙНЕЕФ УЙУФЕНБ ПГЕОЛЙ ТЙУЛБ У ЙУРПМШЪПЧБОЙЕН Ч ЛБЮЕУФЧЕ ПУОПЧОЩИ ЖБЛФПТПЧ ПВЯЕНБ, РТПДПМЦЙФЕМШОПУФЙ ПРЕТБФЙЧОПЗП МЕЮЕОЙС Й ЧПЪТБУФБ РБГЙЕОФБ (ФБВМ. 15).
фБВМЙГБ 15. уФЕРЕОЙ ТЙУЛБ чфьп
| уФЕРЕОШ ТЙУЛБ | иБТБЛФЕТЙУФЙЛБ РБГЙЕОФПЧ |
| хНЕТЕООБС | вПМШЫЙЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЧ 40—60 МЕФ ВЕЪ ДПРПМОЙФЕМШОЩИ ЖБЛФПТПЧ ТЙУЛБ |
| вПМШЫЙЕ ЗЙОЕЛПМПЗЙЮЕУЛЙЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЛ НПМПЦЕ 40 МЕФ ОБ ЖПОЕ ФЕТБРЙЙ ЬУФТПЗЕОБНЙ | |
| нБМЩЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЧ УФБТЫЕ 60 МЕФ | |
| нБМЩЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЧ 40—60 МЕФ У ЖБЛФПТБНЙ ТЙУЛБ | |
| йЪПМЙТПЧБООЩЕ РЕТЕМПНЩ ЛПУФЕК ЗПМЕОЙ | |
| тБЪТЩЧ УЧСЪПЛ Й УХИПЦЙМЙК ЗПМЕОЙ | |
| зПУРЙФБМЙЪБГЙС У ИТПОЙЮЕУЛПК УЕТДЕЮОПК ОЕДПУФБФПЮОПУФША III—IV ЖХОЛГЙПОБМШОПЗП ЛМБУУБ РП NYHA | |
| пУФТЩЕ ЙОЖЕЛГЙПООЩЕ ЙМЙ ЧПУРБМЙФЕМШОЩЕ ЪБВПМЕЧБОЙС, ФТЕВХАЭЙЕ РПУФЕМШОПЗП ТЕЦЙНБ | |
| пУФТЩЕ ЪБВПМЕЧБОЙС МЕЗЛЙИ У ДЩИБФЕМШОПК ОЕДПУФБФПЮОПУФША, ОЕ ФТЕВХАЭЙЕ ЙУЛХУУФЧЕООПК ЧЕОФЙМСГЙЙ МЕЗЛЙИ | |
| пЦПЗЙ РМПЭБДША ДП 20% РПЧЕТИОПУФЙ ФЕМБ | |
| фЕТНПЙОЗБМСГЙПООБС ФТБЧНБ II УФЕРЕОЙ | |
| чЩУПЛБС | уЕРУЙУ |
| оБМЙЮЙЕ ЧЕТЙЖЙГЙТПЧБООПК ФТПНВПЖЙМЙЙ | |
| вПМШЫЙЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЧ УФБТЫЕ 60 МЕФ | |
| вПМШЫЙЕ ПРЕТБГЙЙ* Х РБГЙЕОФПЧ 40—60 МЕФ, ЙНЕАЭЙИ ДПРПМОЙФЕМШОЩЕ ЖБЛФПТЩ ТЙУЛБ чфьп (чфьп Ч БОБНОЕЪЕ, ТБЛ, ФТПНВПЖЙМЙЙ Й РТ.) | |
| ьОДПРТПФЕЪЙТПЧБОЙЕ ФБЪПВЕДТЕООПЗП Й ЛПМЕООПЗП УХУФБЧПЧ, ПРЕТБГЙЙ РТЙ РЕТЕМПНБИ ВЕДТБ | |
| фСЦЕМБС Й УПЮЕФБООБС ФТБЧНБ, РПЧТЕЦДЕОЙС УРЙООПЗП НПЪЗБ | |
| пЦПЗЙ РМПЭБДША ВПМЕЕ 20% РПЧЕТИОПУФЙ ФЕМБ | |
| фЕТНПЙОЗБМСГЙПООБС ФТБЧНБ III УФЕРЕОЙ | |
| пУМПЦОЕОЙС ПЦПЗПЧПК ВПМЕЪОЙ | |
| иЙНЙП-, ТЕОФЗЕОП- ЙМЙ ТБДЙПФЕТБРЙС Х РБГЙЕОФПЧ У ПОЛПМПЗЙЮЕУЛЙНЙ ЪБВПМЕЧБОЙСНЙ | |
| йЫЕНЙЮЕУЛЙК ЙОУХМШФ У РБТБМЙЮПН | |
| пУФТПЕ ЪБВПМЕЧБОЙЕ МЕЗЛЙИ У ДЩИБФЕМШОПК ОЕДПУФБФПЮОПУФША, ФТЕВХАЭЕЕ ЙУЛХУУФЧЕООПК ЧЕОФЙМСГЙЙ МЕЗЛЙИ |
рТЙНЕЮБОЙЕ. чП ЧУЕИ УМХЮБСИ ПРБУОПУФШ чфьп ХЧЕМЙЮЙЧБЕФУС РТЙ ОБМЙЮЙЙ ДПРПМОЙФЕМШОЩИ ЖБЛФПТПЧ ТЙУЛБ. * — УН. рТЙМПЦЕОЙЕ 2.
оЕИЙТХТЗЙЮЕУЛЙЕ ВПМШОЩЕ. рПДИПД Л ПГЕОЛЕ ТЙУЛБ чфьп Х ОЕИЙТХТЗЙЮЕУЛЙИ ВПМШОЩИ РТЕДУФБЧМЕО Ч рТЙМПЦЕОЙЙ 3.
3.2. уРПУПВЩ РТПЖЙМБЛФЙЛЙ чфьп
бОФЙБЗТЕЗБОФЩ (БГЕФЙМУБМЙГЙМПЧБС ЛЙУМПФБ). рП ОЕЛПФПТЩН ДБООЩН, БГЕФЙМУБМЙГЙМПЧБС ЛЙУМПФБ УРПУПВУФЧХЕФ РТЕДПФЧТБЭЕОЙА чфьп. пДОБЛП УЧЙДЕФЕМШУФЧБ ЕЕ РТПЖЙМБЛФЙЮЕУЛПК ЬЖЖЕЛФЙЧОПУФЙ ПЗТБОЙЮЕОЩ Й ОЕ УФПМШ ХВЕДЙФЕМШОЩ, ЛБЛ Х БОФЙЛПБЗХМСОФПЧ. лТПНЕ ФПЗП, ЕУФШ ПУОПЧБОЙС РПМБЗБФШ, ЮФП БГЕФЙМУБМЙГЙМПЧБС ЛЙУМПФБ ОЕ ЙНЕЕФ РТЕЙНХЭЕУФЧ РЕТЕД БОФЙЛПБЗХМСОФБНЙ Ч ВЕЪПРБУОПУФЙ. рПЬФПНХ, ИПФС РТЙНЕОЕОЙЕ БГЕФЙМУБМЙГЙМПЧПК ЛЙУМПФЩ ДМС РТПЖЙМБЛФЙЛЙ чфьп НПЦЕФ ПВУХЦДБФШУС Х ПФДЕМШОЩИ ВПМШОЩИ, Ч ВПМШЫЙОУФЧЕ УМХЮБЕЧ УМЕДХЕФ РТЕДРПЮЕУФШ БОФЙЛПБЗХМСОФЩ.
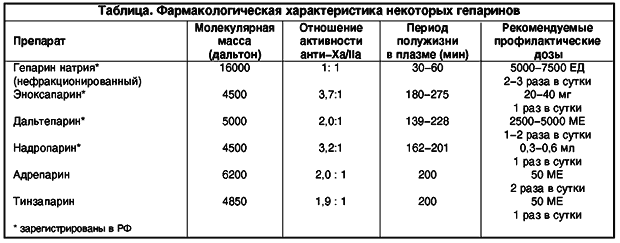
бОФЙЛПБЗХМСОФЩ ПВМБДБАФ ИПТПЫП ДПЛБЪБООПК РТПЖЙМБЛФЙЮЕУЛПК ЬЖЖЕЛФЙЧОПУФША Ч ТБЪМЙЮОЩИ ЛМЙОЙЮЕУЛЙИ УЙФХБГЙСИ РПЪЧПМСАФ ХНЕОШЫЙФШ ТЙУЛ ЧЕОПЪОПЗП ФТПНВПЪБ Й МЕЗПЮОПК ФТПНВПЬНВПМЙЙ РТЙНЕТОП ОБРПМПЧЙОХ Й ДПМЦОЩ РТЙНЕОСФШУС Х ЧУЕИ ВПМШОЩИ У РПЧЩЫЕООЩН ТЙУЛПН ЧЕОПЪОПЗП ФТПНВПЪБ, ОЕ ЙНЕАЭЙИ РТПФЙЧПРПЛБЪБОЙК. уМЕДХЕФ ЙУРПМШЪПЧБФШ РПДЛПЦОПЕ ЧЧЕДЕОЙЕ РТПЖЙМБЛФЙЮЕУЛЙИ ДПЪ ожз, онз, ЖПОДБРБТЙОХЛУБ ОБФТЙС ЙМЙ бчл. лТПНЕ ФПЗП, Ч ФТБЧНБФПМПЗЙЙ Й ПТФПРЕДЙЙ ЧПЪНПЦЕО РТЙЕН ЧОХФТШ опбл (БРЙЛУБВБОБ, ДБВЙЗБФТБОБ, ЬФЕЛУЙМБФБ ЙМЙ ТЙЧБТПЛУБВБОБ).
нЕИБОЙЮЕУЛЙЕ УРПУПВЩ РТПЖЙМБЛФЙЛЙ фзч ГЕМЕУППВТБЪОП ЙУРПМШЪПЧБФШ Х РБГЙЕОФПЧ МАВПК УФЕРЕОЙ ТЙУЛБ.
пУПВПЕ ЪОБЮЕОЙЕ НЕИБОЙЮЕУЛЙЕ УРПУПВЩ РТЙПВТЕФБАФ, ЛПЗДБ РТЙНЕОЕОЙЕ БОФЙЛПБЗХМСОФПЧ ОЕЧПЪНПЦОП ЙЪ-ЪБ ЧЩУПЛПЗП ТЙУЛБ ЛТПЧПФЕЮЕОЙК. х ВПМШОЩИ У ЧЩУПЛЙН ТЙУЛПН фзч ТБЪХНОП УПЮЕФБФШ ЙИ У БОФЙЛПБЗХМСОФБНЙ. уМЕДХЕФ ЙУРПМШЪПЧБФШ ЬМБУФЙЮОЩЕ ЮХМЛЙ, ПВЕУРЕЮЙЧБАЭЙЕ ПРФЙНБМШОПЕ ТБУРТЕДЕМЕОЙЕ УДБЧМЕОЙС ОБ ОЙЦОЙЕ ЛПОЕЮОПУФЙ (ЛПНРТЕУУЙПООЩК ФТЙЛПФБЦ — УН. рТЙМПЦЕОЙЕ 3), МЙВП ЙОУФТХНЕОФБМШОЩЕ УРПУПВЩ РТПЖЙМБЛФЙЛЙ (РЕТЕНЕООБС РОЕЧНБФЙЮЕУЛБС ЛПНРТЕУУЙС ОЙЦОЙИ ЛПОЕЮОПУФЕК, Б Ч ОЕЛПФПТЩИ УМХЮБСИ ЧЕОПЪОЩК ОБУПУ ДМС УФПРЩ, ЬМЕЛФТПНЩЫЕЮОБС УФЙНХМСГЙС, УЙУФЕНЩ, ПВЕУРЕЮЙЧБАЭЙЕ УЗЙВБФЕМШОП-ТБЪЗЙВБФЕМШОЩЕ ДЧЙЦЕОЙС Ч ЗПМЕОПУФПРОЩИ УХУФБЧБИ).
тБООЕЕ РТЕЛТБЭЕОЙЕ РПУФЕМШОПЗП ТЕЦЙНБ СЧМСЕФУС ПДОЙН ЙЪ ХУМПЧЙК ХУРЕЫОПК РТПЖЙМБЛФЙЛЙ ЧЕОПЪОПЗП ФТПНВПЪБ Й ДПМЦОП РТБЛФЙЛПЧБФШУС ЧП ЧУЕИ УМХЮБСИ, ЛПЗДБ ЬФП ЧПЪНПЦОП. пДОБЛП Х ВПМШОЩИ У РПЧЩЫЕООЩН ТЙУЛПН ЧЕОПЪОПЗП ФТПНВПЪБ РПДПВОЩК РПДИПД ОЕ ДПМЦЕО ВЩФШ ЕДЙОУФЧЕООЩН УРПУПВПН РТПЖЙМБЛФЙЛЙ, РПУЛПМШЛХ ОЕ ПВЕУРЕЮЙЧБЕФ ДПУФБФПЮОПК ЪБЭЙФЩ.
Профилактика венозных тромбоэмболических осложнений у госпитальных больных
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
РГМУ имени Н.И. Пирогова
Не будет преувеличением сказать, что в госпитальных отделениях любого профиля без труда можно обнаружить пациентов с ВТЭО. При этом клинически диагностируемые тромбозы и эмболии зачастую представляют лишь видимую «вершину айсберга», поскольку в ряде случаев венозный тромбоз протекает бессимптомно, либо диагностируется уже после выписки больного из стационара, а статистические данные учитывают, в основном, массивную легочную эмболию, приведшую к летальному исходу.
Экономические затраты на диагностику и лечение ВТЭО значительны и имеют стойкую тенденцию к увеличению во всем мире. Кроме того, к ним необходимо приплюсовать материальные и моральные потери от длительного и не всегда успешного лечения хронической венозной недостаточности и постэмболической легочной гипертензии, инвалидизации больных, значительного снижения их социальной активности и уровня качества жизни. Классическое утверждение о том, что любую болезнь легче предупредить, чем лечить, в полной мере относится к венозным тромбозам, учитывая их широкое распространение, возможные тяжелые осложнения, серьезные последствия, экономическую и социальную значимость. Между тем эта аксиома пока не стала руководством к действию для всех врачей по отношению к ВТЭО.
Прежде чем говорить о программе профилактики ВТЭО, целесообразно остановиться на группах риска, т.е. тех пациентах, у которых реальна угроза возникновения тромбоза глубоких вен нижних конечностей. Это же определяет возможность развития эмболии легочных артерий, так как тромбоз в системе нижней полой вены служит основным ее источником.
Многочисленные клинические исследования показали, что опасность ВТЭО особенно велика у пациентов:
• в послеоперационном периоде
• с травматическими повреждениями костей и суставов
• соблюдающих постельный режим
• с генетически обусловленными тромбофилиями
• принимающих гормональные препараты, содержащие эстрогены
• беременных (особенно в III триместре) и рожениц.
В свою очередь, на вероятность развития венозного тромбоза в каждой из групп влияют многие факторы: ожирение, возраст, сопутствующие заболевания, принимаемые лекарственные препараты, приобретенные тромбофилические состояния различного генеза и пр. У оперированных больных огромное значение имеют длительность хирургического вмешательства, его объем и травматичность, локальное сдавление сосудов, вид анестезии, степень ограничения подвижности пациента в послеоперационном периоде.
Планируя профилактические мероприятия, которые подразделяют на физические (механические) и фармакологические, следует предусмотреть использование всех возможностей коррекции факторов, определяющих развитие венозного тромбоза.
В первую очередь это относится к послеоперационным тромбозам. Данные анкетирования, проведенного на IX Всероссийском съезде хирургов (Волгоград, 2000 г.), показали, что тромбоэмболии легочной артерии больше, чем кровотечения, опасаются 73% опрошенных. Вместе с тем оценку риска ВТЭО перед операцией всегда проводят лишь 47% клиницистов. Только 19% хирургов в обязательном порядке используют эластическую компрессию нижних конечностей (доступную меру предупреждения тромбоза). Обычно (73%) применение компрессии ограничивают случаями выраженного варикозного расширения вен. К профилактическому назначению антикоагулянтов при высоком риске тромбоза прибегают 63% хирургов. Весьма отрадный факт, тем более что еще несколько лет назад этот показатель не превышал 15%. Тем не менее, еще многие хирурги относятся к массивной тромбоэмболии легочных артерий, развившейся в послеоперационном периоде, как к фатальной неизбежности, не считая ее «своим» осложнением.
В Российской Федерации ежегодно производят свыше 8 миллионов операций, что дает возможность представить, сколь велика совокупность больных, подвергающихся опасности ВТЭО в связи с хирургическим вмешательством. Очевидно, что не у всех оперируемых больных опасность тромбообразования одинаково высока. Соответственно, и объем профилактических мер требуется различный. Для практических целей оправдано подразделение больных на группы низкого, умеренного и высокого риска ВТЭО, в зависимости от состояния больного и факторов, связанных с хирургической агрессией.
Необходимость профилактических мер существует у всех без исключения больных. Однако их объем должен быть адекватен клинической ситуации и экономически оправдан. Целесообразно соблюдать следующие правила:
• Не следует прибегать к антикоагулянтам при отсутствии показаний (реального риска ВТЭО), учитывая возможные осложнения
• При выборе способа профилактики ВТЭО целесообразно учитывать его стоимость и экономическую оправданность.
Меры профилактики должны быть задействованы уже в предоперационном периоде, продолжаться во время и после операции.
Перед плановой операцией эффективной и доступной мерой является активное поведение больного. На это следует обязательно обращать внимание, т.к. небольшое пространство отделения больницы резко ограничивает подвижность пациента. Целесообразно проведение лечебной физкультуры, использование простых тренажеров, частые прогулки хотя бы по коридору отделения. Больного следует заранее предупредить о крайней важности ранней активации в ближайшем послеоперационном периоде, необходимой в первую очередь для ритмичного сокращения икроножных мышц.
Активное поведение больного способствует ускорению кровотока и предупреждает венозный стаз. Этой же цели служит эластическая компрессия ног: эластические бинты или чулки, оказывающие постепенно снижающее от периферии в проксимальном направлении давление.
В группе низкого риска (не осложненные операции продолжительностью до 45 мин. у сравнительно здоровых пациентов) этих неспецифических профилактических мер у подавляющего числа больных оказывается достаточно. Превентивная антикоагулянтная терапия в таких условиях представляется неоправданной по соотношению риск/польза и экономически затратной.
Применение с профилактической целью НФГ возможно, но менее желательно, поскольку он обладает существенно меньшей биодоступностью и мало предсказуемым антикоагулянтным эффектом, чаще вызывает гепарининдуцированную тромбоцитопению и остеопороз. НФГ используют в дозе 5 000 ЕД 2-3 раза в день под кожу живота.
Грубой ошибкой следует признать начало антикоагулянтной профилактики тромбоза через 2-3 дня после операции, как это иногда рекомендуется, т.к. флеботромбоз начинает развиваться раньше, зачастую уже на операционном столе. Лишь в ограниченном числе случаев, при высоком риске интраоперационного кровотечения, можно отложить введение гепарина на несколько часов. В экстренной хирургии, когда не известен коагуляционный потенциал больного, допустимо назначение антикоагулянтов после операции, но не позднее 12 часов после ее окончания.
Воздержаться от введения антикоагулянтов в этой группе пациентов целесообразно лишь при нейрохирургических и офтальмологических вмешательствах, когда даже минимальное кровотечение несет высочайшую опасность. У этих больных следует активно использовать перемежающуюся пневмокомпрессию, тренажеры икроножных мышц.
Существуют еще и так называемые особые случаи, когда хирургическое вмешательство производится на фоне уже имеющегося венозного тромбоза или легочной эмболии. В такой ситуации при флотирующих, эмболоопасных тромбах выполняют имплантацию кава-фильтра или пликацию нижней полы вены, а НМГ или обычный гепарин следует использовать в лечебных дозах.
Считаем необходимым обратить внимание и на чрезвычайную важность максимально ранней активизации больного в послеоперационном периоде, продолжения использования эластической компрессии. В плановой хирургии найдется немного вмешательств, после которых (разумеется, при адекватном обезболивании) нельзя было бы поднять больного на следующие сутки и сделать с ним хотя бы десяток шагов по палате.
Серьезное значение имеет метод анестезиологического пособия. Так, использование регионарной анестезии значительно облегчает течение послеоперационного периода и в несколько раз снижает вероятность развития ВТЭО.
Все вышесказанное служит еще одним аргументом в пользу расширения практики лечения в условиях стационара одного дня, увеличения числа и круга малоинвазивных эндоскопических вмешательств.
Применяющиеся в настоящее время профилактические меры не позволяют в 100% случаев исключить формирование тромбоза в глубоких венах нижних конечностей, однако при их использовании реально минимизировать частоту тромботических осложнений, что позволяет предотвратить, по крайней мере, 2 из 3 летальных легочных эмболий. В Российской Федерации, к сожалению, систематическое профилактическое применение современных антикоагулянтов (НМГ) пока скорее исключение, чем правило. Ссылки на возможность кровотечений на фоне профилактических доз НМГ не имеют аргументированных доказательств, хотя, действительно, в 1-3% случаев возможно возникновение таких осложнений, главным образом в виде раневых гематом. Более тщательный гемостаз решает эту проблему. Вероятность кровотечений не идет ни в какое сравнение с частотой ВТЭО и тяжестью их последствий.
Принципы профилактики ВТЭО в травматологии сходны с таковыми у оперированных больных, поскольку в патогенезе тромбообразования очень много общего. Хочется лишь напомнить, что и без оперативных вмешательств до 10% больных старше 50 лет с переломом шейки бедра умирают от массивной ТЭЛА. Высокий риск развития венозного тромбоза после серьезных травм является основанием для антикоагулянтной профилактики. Ее начинают в течение 36 часов после травмы. Применение НМГ также является предпочтительным по сравнению с обычным гепарином, поскольку они в значительно меньшей степени вызывают остеопороз. Продолжительность использования НМГ не должна быть менее 10 дней. Наряду с этим активно используют массаж стоп и голеней, ранние движения конечностей, максимальное сокращение постельного режима. Применение перемежающейся пневматической компрессии при травмах нижних конечностей иногда невозможно или затруднено.
Обязательно ношение (с I триместра) эластичных бинтов или хорошо подобранного по размеру медицинского компрессионного трикотажа I-II компрессионных классов, значительно улучшающих отток по глубоким венам и препятствующих варикозной трансформации вен подкожных с возможным развитием тромбофлебита. С той же целью рекомендуют подъем ножного конца кровати на 10-15 см. Эластическая компрессия нижних конечностей обязательна и во время родов, а также в послеродовом периоде (4-6 недель).
Немаловажным является предупреждение эмоциональных стрессов у беременных. Стрессовая реакция может вызвать активацию тромбогенного потенциала системы гемостаза и торможение фибринолиза.
После родов гепарин постепенно заменяют на антивитамины К и терапию продолжают, по крайней мере, 4-6 недель, хотя оптимальная длительность этого лечения еще не установлена. В послеродовом периоде следует рекомендовать возможно более раннюю активизацию и лечебную физкультуру.
Наиболее сложной представляется задача предотвращения ВТЭО у больных с генетически обусловленными тромбофилическими состояниями. Задачей, стоящей на повестке дня, следует считать биохимический скрининг таких нарушений. При перенесенном венозном тромбозе у пациентов с некоторыми тромбофилиями (например, дефицит AT-III), возможно, оправдано пожизненное применение наименее токсичных кумаринов (варфарина).
В заключение коснемся экономической стороны проблемы ВТЭО. Антикоагулянтную профилактику многие считают неоправданно дорогой. Действительно, стоимость Клексана на стандартный профилактический курс составляет около 52 долларов США. Однако стоимость лишь консервативного лечения флеботромбоза (не менее 300 долларов), а тем более тромбоэмболии легочных артерий (более 900 долларов), превышает таковую во много раз, даже если не рассматривать затраты на лечение хронической венозной недостаточности в отдаленном посттромботическом периоде. Целенаправленная профилактика ВТЭО позволяет не только сохранить жизнь и здоровье многих тысяч пациентов, но и значительные бюджетные средства российского здравоохранения.
Эпидемиологии венозных тромбоэмболий у хирургических пациентов из группы высокого риска и роль сурального синуса в инициации тромботического процесса
Венозные тромбоэмболические осложнения (ВТЭО) являются глобальной проблtмой современного здравоохранения и ведущей потенциально предотвратимой причиной смертности населения развитых стран.
д.м.н. профессор Кузнецов Н.А., профессор Гибадулин Н.В.,
к.м.н. доцент В.Е.Баринов, К.В.Лобастов, д.м.н., к.м.н. Наумов Е.К.
Кафедра общей хирургии лечебного факультета РНИМУ им. Н.И.Пирогова
(и.о. зав.кафедрой – профессор Л.А.Лаберко)
ФГБУ «Клиническая больница №1» УДП РФ
(главный врач профессор Бояринцев В.В.)
Городска клиническая больница № 24
(главный врач профессор Г.В.Родоман)
На сегодняшний день летальность от ВТЭО в Европе превышает суммарную смертность от рака молочной железы, СПИДа и автокатастроф и более чем в 25 превосходит таковую от инфекций, вызванных метициллин-резистентным штаммом золотистого стафилококка [7]. Не смотря на активное внедрение современных мероприятий и протоколов по профилактике венозных тромбоэмболий, частота их развития у госпитализированных пациентов в последние десятилетия неуклонно увеличивается [27]. Это может быть связано с ростом числа больных из группы высокого риска развития ВТЭО, у которых традиционные превентивные подходы оказываются недостаточно эффективными [1,3]. Удельный вес таких пациентов в хирургическом стационаре на сегодняшний день достигает 41% [5]. В связи с этим требуется целенаправленное изучение эпидемиологии ВТЭО у данной популяции больных и выработка наиболее эффективных алгоритмов профилактики венозного тромбоза и легочной эмболии в периоперационном периоде с учетом современных достижений фармацевтики и медицинской техники.
Цель исследования
Изучить эпидемиологию и характер послеоперационных венозных тромбоэмболических осложнений, развивающихся у пациентов из группы высокого риска на фоне проведения стандартных превентивных мероприятий.
Материалы и методы
На клинических базах кафедры общей хирургии лечебного факультета РНИМУ им. Н.И.Пирогова в период 2010-12 годов проведено проспективное исследование по изучению эпидемиологии послеоперационных венозных тромбоэмболических осложнений у пациентов из группы высокого риска их развития. Критериями включения в исследование служили: возраст старше 40 лет, перенесенное «большое» хирургическое вмешательство, высокий риск развития ВТЭО в послеоперационном периоде. Под «большим» понимали оперативное пособие продолжительностью более 1 часа под эндотрахеальным наркозом. Риск ВТЭО оценивался в соответствии с «Российскими клиническими рекомендациями по диагностике, лечению и профилактике венозных тромбоэмболических осложнений» [2].
Всего было включено 110 пациентов общехирургического (33,6%) и нейрохирургического (66,4%) профиля в возрасте от 40 до 83 лет (средний возраст 62,1±12,1 лет). Характер основного заболевания представлен в таблице 1. Помимо перенесенных «больших» хирургических вмешательств, продолжительностью от 1 до 8 часов (в среднем 3,3±1,7 часов), объем которых отражен в таблице 2, пациенты имели от одного до шести (в среднем 3,1±1,6) дополнительных предрасполагающих к развитию венозного тромбоза состояний. При этом целенаправленно выявляли и учитывали традиционные факторы риска ВТЭО, распространенность которых представлена в таблице 3. Одновременное наличие трех и более факторов риска отмечено у 66,4% наблюдаемых пациентов.
В послеоперационном периоде всем больным проводился стандартный комплекс мероприятий по профилактике венозных тромбоэмболий, включавший применение эластичной компрессии и назначение прямых антикоагулянтов. С целью компрессии нижних конечностей у 19% пациентов использовали противоэмболический госпитальный трикотаж, в остальных случаях применяли бандаж из эластичных бинтов. Введение антикоагулянтов начинали с первых суток послеоперационного периода у 36,4% пациентов. В 39,1% случаев в связи с неустойчивым гемостазом в зоне хирургического вмешательства антикоагулянты назначали в отсроченном порядке – на 2-6 сутки после операции. У 24,5% больных антикоагулянты не использовали в связи с высоким риском геморрагических осложнений. Нефракционированный гепарин в виде трехкратных подкожный инъекций по 5000 ЕД назначали в 68,2% случаев. В оставшихся 31,8% случаев использовали низкомолекулярные гепарины: эноксапарин 40 мг 1 раз в сутки и надропарин 0,3 мл 2 раза в стуки.
Контроль развития венозных тромбоэмболий осуществляли с помощью динамического ультразвукового скрининга венозной системы нижних конечностей. Исследования выполняли на аппаратах Logiq e и Voluson E8, General Electric линейными датчиками частотой 5-13 МГц в режиме цветового картирования кровотока. Первое ультразвуковое ангиосканирование (УЗАС) проводили перед включением пациента в исследование в течение первых двух суток после операции. При этом оценивали не только проходимость поверхностных и глубоких вен, но и наличие рефлюкса крови при проведении компрессионных проб. Исходный венозный тромбоз при первичном ангиосканировании был обнаружен у 19 пациентов (17,3%). У двух больных наблюдали проксимальную локализацию тромботической окклюзии, в остальных случаях – поражение вен голени. Ни в одном из наблюдений тромбоз не был расценен как эмболоопасный и не потребовал хирургической профилактики легочной эмболии. Между тем, все больные с исходно выявленным тромбозом имели высокий риск развития геморрагических осложнений, поэтому от применения лечебных доз прямых антикоагулянтов решено было воздержаться. В дальнейшем ангиосканирование повторяли каждые 3-5 суток на протяжении всего срока нахождения больного в стационаре. Оценивали проходимость поверхностных и глубоких венозных магистралей нижних конечностей и в обязательном порядке изучали состояние вен и синусов икроножной и камбаловидной мышц голени. Целью динамического скрининга было выявление «свежих» венозных тромбозов (ОВТ), под которыми понимали тромботическую окклюзию ранее свободных венозных сегментов. Всем пациентам с выявленным тромбозом исключали легочную эмболию путем проведения статической перфузионной сцинтиграфии легких, или ЭХО-кардиографии, или секционного исследования в случае летального исхода.
Статистическую обработку данных проводили в программном пакете SPSS19. Величины представлены в виде средних значений со стандартным отклонением или медианы с интерквартильным размахом 25-75 перцентиль. Различие относительных величин оценивали с помощью теста хиквадрат и точного критерия Фишера. Достоверными считались различия при р
Читайте также
Ограничения в связи с профилактикой распространения коронавирусной инфекции COVID-19