мальчику больно писать что делать чем лечить
Уретрит у детей
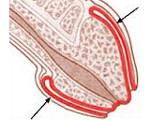
Уретрит у детей — это инфекционно-воспалительное поражение мочеиспускательного канала. Возникает при попадании в уретру патогенных бактерий, вирусов, простейших. Вероятность болезни повышается при нарушениях уродинамики, несоблюдении гигиены, врожденных аномалиях. Симптомы уретрита включают болезненное частое мочеиспускание, помутнение и зловонный запах мочи, общий интоксикационный синдром. В диагностических целях назначают клинические и бактериологические анализы мочи, УЗИ уретры, мочевого пузыря. Лечение состоит из системных препаратов (антибиотики, НПВС, антигистаминные средства, антиоксиданты), физиотерапии, общеукрепляющей терапии.
МКБ-10
Общие сведения
Уретрит — частое заболевание детского возраста. В первом полугодии жизни среди заболевших преобладают мальчики (3,2% против 2% девочек), а к годовалому возрасту распространенность патологии выравнивается. После 2-3-летнего возраста симптомы воспалительного поражения уретры чаще встречаются у девочек (3%), чем у мальчиков (1%), что связано с особенностями строения промежности. Пик заболеваемости приходится на возраст 2-4 года, поскольку в это время ребенок начинает самостоятельно ходить на горшок, но пока не научился соблюдать правила гигиены.
Причины
Для детей характерны неспецифические уретриты, которые в основном провоцируются бактериями. Реже причиной выступают вирусные, протозойные и грибковые инвазии. В 80-90% случаев, особенно в дошкольном и младшем школьном возрасте, симптомы болезни вызваны патогенными видами кишечной палочки. Среди менее распространенных возбудителей: стрептококки, стафилококки, клебсиелла. Развитию уретрита у детей способствуют следующие факторы:
Патогенез
Воспаление возникает как при восходящем типе инфицирования — попадании микроорганизмов из наружного отверстия уретры, так и нисходящим способом — при распространении процесса из вышележащих отделов мочевыделительной системы. Патогенные возбудители поражают эпителиальную выстилку уретры, стимулируют выработку воспалительных медиаторов, в результате чего появляются боль и другие симптомы уретрита.
В механизме развития заболевания имеет значение уровень рН мочи. В норме он слабокислый, но при некоторых патологиях показатель становится нейтральным или щелочным, а в такой среде выживает намного больше бактерий. Еще одним предрасполагающим фактором служит пузырно-мочеточниковый рефлюкс, которые провоцирует застой мочи и увеличивает риск размножения бактерий.
Симптомы
У маленьких детей, которые еще не могут пожаловаться на недомогание, заподозрить уретрит трудно. В таких случаях преобладают общие интоксикационные симптомы: слабость, отказ от еды, повышение температуры тела. Родители замечают, что беспокойство малыша усиливается в момент мочеиспускания, а моча может быть мутной и обладать резким зловонным запахом. Из уретры периодически выделяются капли гноя.
Старшие дети предъявляют жалобы на боли и жжение при мочеиспускании, учащение походов в туалет, частые позывы в ночное время. Иногда симптомы сопровождаются тупыми или тянущими болями внизу живота. У детей могут быть внезапные болезненные позывы на мочеиспускание, которые заканчиваются недержанием. Моча становится мутной, имеет неприятный запах. Клиническая картина дополняется слабостью, лихорадкой, ухудшением самочувствия.
Осложнения
Частые негативные последствия уретрита у детей обусловлены близким расположением уретры и других отделов мочеполовой системы. У девочек заболевание осложняется циститом, пиелонефритом, реже начинаются воспаления половых путей в виде вульвовагинита и цервицита. У мальчиков нелеченный уретрит провоцирует развитие баланопостита, простатита, орхиэпидидимита.
При ослабленном иммунитете и наличии сопутствующей патологии есть вероятность перехода болезни в хроническую форму с периодическими обострениями. Вялотекущее воспаление может привести к уродинамическим расстройствам. Самым тяжелым осложнением у детей считаются сепсис и септический шок, возникающие при гематогенной генерализации инфекции и позднем обращении к врачу.
Диагностика
При первичном обследовании детский уролог тщательно собирает анамнез, узнает у пациента и его родителей характер и длительность жалоб, выявляет провоцирующие факторы. Физикальный осмотр включает пальпацию живота и поясничной зоны, проверку симптома Пастернацкого, осмотр наружного отверстия мочеиспускательного канала. Для диагностики уретрита используют инструментальные и лабораторные методы:
Лечение уретрита у детей
Основные задачи лечения — устранить патогенные микроорганизмы и купировать воспаление, после чего уходят клинические симптомы, и состояние ребенка восстанавливается. Терапия неосложненных форм уретрита допускается в амбулаторных условиях, а госпитализации подлежат дети в тяжелом состоянии либо с сопутствующими патологиями мочевыделительной системы. Для этиопатогенетического лечения назначаются:
Местное лечение (инстилляции, орошения) противопоказаны при остром процессе, но в ремиссии хронического заболевания они показывают высокую эффективность. В периоде восстановления в урологической практике активно применяют методы физиотерапии: СВЧ, электрофорез, парафиновые и озокеритовые аппликации. Хорошие антисептические и общеукрепляющие свойства показывают лечебные хвойные ванны.
Прогноз и профилактика
В большинстве случаев дети переносят один эпизод острого уретрита, который купируется за 7-14 дней и не дает негативных последствий. Менее благоприятный прогноз при сочетании воспаления и врожденных пороков, когда есть высокий риск хронизации процесса и поражения других частей урогенитального тракта. Профилактика уретрита включает обучение ребенка правилам гигиены, санацию хронических очагов инфекции, просветительскую работу среди подростков.
Боль при мочеиспускании у детей, затрудненное мочеиспускание; ребенку больно писать
Если ребенку больно писать, возможно, у него воспалены мочевые пути; вероятны и другие причины. Инфекции мочевых путей у девочек встречаются чаще, чем у мальчиков. Иногда воспаление мочевых путей (особенно у мальчиков) возникает из-за врожденного препятствия оттоку мочи.
Иногда, если инфекции мочевых путей повторяются часто, ребенок может начать сдерживать мочеиспускание – тогда оно будет редким. Приучите ребенка по возможности немедленно идти в туалет при возникновении позыва.
ЗАДАЙТЕ СЕБЕ ВОПРОС
У ребенка частые мочеиспускания, болезненные, чувство жжения, боль в пояснице и животе, запах мочи неприятный? Наблюдается недержание мочи, так как позыв очень сильный? Повышена температура?
Инфекция мочевых путей
Необходима консультация детского врача, сдать анализы мочи
Моча мутная с неприятным запахом? Температура повышена?
Инфекция мочевых путей
У девочки из влагалища выделения, есть покраснение половых органов? Жалобы на жжение или боль в области половых органов?
Вульвовагинит или инородное тело в половых путях
Необходимо сходить на прием к детскоу врачу (или к гинекологу), для осмотра и извлечения инородного тела из влагалища. При вульвовагините необходимо лечение.
У мальчика затруднено мочеиспускание, кончик полового члена отечен и болит?
Сужение выходного отверстия мочеиспускательного канала, воспаление головки полового члена (баланит)
Обратитесь за консультацией детского врача и назначение лечения или обследования
У девочки жжение в области влагалища и затруднение мочеиспускания?
Синехии (сращение половых губ)
Необходима консультация детского врача и назначение лечения после осмотра
После приема ванны у ребенка жжение при мочеиспускании?
Попадание моющего средства (мыла, гель д/душа) в половые органы или мочеиспускательный канал
Посоветуйте ребенку после ванной тщательно ополаскиваться водой и не тереть мылом/гелем половые органы, а намыливать руки.
У ребенка припухлость в боковой части живота? Бывает рвота и/или болезненность при мочеиспускании, в моче бывает кровь, мочеиспускание затруднено?
Требуется немедленная диагностика и лечение данного заболевания
Немедленно вызовите педиатра, возможно, потребуется госпитализация
Профилактика инфекций мочевых путей
Если мочеиспускание болезненно, чаще всего причиной является инфекция мочевых путей. Таким инфекциям особенно подвержены девочки, поскольку у них мочеиспускательный канал очень короткий и микробы из прямой кишки легко попадают через него в мочевой пузырь. Девочки должны подмываться после каждой дефекации, спереди назад. С раннего возраста и девочки, и мальчики должны быть приучены тщательно соблюдать личную гигиену.
При инфекциях мочевых путей распространенное домашнее средство – отвар брусники или клюквы. Эти отвары делают реакцию мочи более кислой, что препятствует росту бактерий. Столь же эффективно обильное питье простой воды, которая вымывает микробов.
Для профилактики инфекций мочевых путей рекомендуется:
Баланопостит у мальчиков
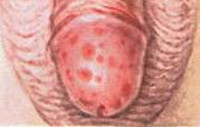
Баланопостит у мальчиков – это воспаление, захватывающее головку полового члена и внутренний листок препуциального мешка (крайнюю плоть). Баланопостит у мальчиков характеризуется зудом и жжением в области головки, отечностью и покраснением крайней плоти, затрудненным мочеиспусканием, гнойным отделяемым из препуциального мешка. Баланопостит у мальчиков диагностируется на основании внешних признаков и лабораторных данных (ОАК, ОАМ, результатов бактериологического посева отделяемого, ПЦР, ИФА). Лечение баланопостита у мальчиков включает местные ванночки с дезинфицирующими растворами, обмывание головки полового члена, удаление смегмы и выделений, применение противомикробных и противовоспалительных мазей; при хроническом баланопостите показано циркумцизио.
МКБ-10
Общие сведения
Баланопостит у мальчиков – воспалительный процесс, протекающий с вовлечением головки полового члена и внутреннего листка крайней плоти. Баланопостит диагностируется примерно у 6% мальчиков и у 11% взрослых мужчин, не подвергнутых ранее обрезанию крайней плоти. Воспалительные заболевания головки полового члена (баланиты) и крайней плоти (поститы) наиболее часто встречаются у мальчиков до 5 лет и у мужчин, ведущих активную половую жизнь. Лечение баланопостита у мальчиков является серьезной проблемой педиатрии, детской урологии и детской хирургии. Профилактика, своевременная и качественная терапия баланопостита у ребенка – залог его репродуктивного и сексуального здоровья в будущем.
Причины
Основной причиной баланопостита у мальчиков является отсутствие должного гигиенического ухода за половыми органами. Это приводит к скоплению под крайней плотью секрета препуциальных желез – смегмы, которая служит благоприятной средой для размножения микроорганизмов, вызывающих воспаление.
Развитию баланопостита у мальчиков способствует так называемый физиологический фимоз, имеющий место в норме у детей до 3-5 лет и затрудняющий гигиенический уход в связи с невозможностью полностью обнажить головку при оттягивании крайней плоти. Нередко баланопостит у мальчиков возникает при попытках родителей самостоятельно насильно открыть головку – в этом случае различные возбудители легко попадают в препуциальный мешок из внешней среды. Нарушению самостоятельной очистки препуциального мешка могут способствовать выраженные синехии крайней плоти. Наиболее частыми возбудителями баланопостита у мальчиков выступают стрептоккоки, кишечная палочка, стафилококки, протей, вирус герпеса, дрожжевые грибки (кандиды).
Однако в некоторых случаях баланопостит у мальчиков, напротив, может быть обусловлен чрезмерно усердной гигиеной и частым обмыванием головки полового члена с мылом или другими раздражающими средствами. Аллергические реакции (контактный дерматит) могут стать следствием использования детских кремов, белья с остатками моющих средств и т. д. Детская косметика и бытовая химия могут провоцировать не только баланопостит, но и воспаление ягодиц и области промежности у ребенка (т. н. пеленочный дерматит).
Развитию баланопостита у малышей может способствовать редкая смена подгузников или их неправильный подбор (использование слишком больших по размеру или слишком тесных подгузников). В более старшем возрасте баланопостит у мальчиков может возникать при постоянном травмировании крайней плоти узкими трусиками, швами на белье и т. д. К появлению баланопастита у мальчиков могут предрасполагать эндокринные заболевания (сахарный диабет, ожирение), урологические болезни (цистит, пиелонефрит, мочекаменная болезнь), переохлаждения, авитаминозы.
Симптомы баланопостита у мальчиков
Баланопостит у мальчиков чаще развивается остро. Обычно после похода в туалет ребенок начинает жаловаться на жжение и зуд в области головки полового члена, боль или затруднение мочеиспускания. Маленькие дети при мочеиспускании становятся беспокойными и плачут. Осмотр выявляет покраснение и отечность головки пениса и крайней плоти; при обнажении головки под крайней плотью обнаруживается скопившаяся смегма, которая имеет неприятный запах. При баланопостите у мальчиков возможно наличие обильных творожистых или серозно-гнойных выделений из препуциального мешка. На коже и слизистых половых органов может обнаружиться сыпь, трещины или опрелости. При дальнейшем прогрессировании баланопостита у мальчиков возможно появление эрозий и слущивание кожи.
Кроме местных признаков, при баланопостите у мальчиков выражены общие симптомы: недомогание, отсутствие аппетита, плохой сон, раздражительность. Нередко у детей температура тела повышается до 37-38°С, увеличиваются паховые лимфатические узлы. Ввиду того, что ребенок пытается задержать мочеиспускание из-за его болезненности, возможно развитие дневного и ночного энуреза.
Симптомы острого баланопостита у мальчиков нарастают в течение 4-5 дней; при самостоятельном вскрытии препуциальной полости и ее очистке от смегмы возможно самоизлечение. Однако чаще при отсутствии должного или правильного лечения острый баланопостит у мальчиков трансформируется в хронический. Хронизация воспаления чревата образованием рубцов на крайней плоти с развитием патологического фимоза и парафимоза, хронического уретрита, деформации головки полового члена.
Диагностика
При подозрении на баланопостит у ребенка следует обратиться к детскому хирургу, а лучше – к детскому урологу для индивидуального решения проблемы. В большинстве случаев диагностика баланопостита у мальчиков не требует проведения специальных инструментальных исследований. Необходимую информацию педиатр получает при анализе жалоб, осмотре половых органов ребенка и выполнении ряда лабораторных исследований.
Для исключения сопутствующих заболеваний ребенку может потребоваться осмотр детского эндокринолога, детского нефролога, детского дерматолога, определение глюкозы крови, УЗИ почек и мочевого пузыря и др. исследования и консультации.
Лечение баланопостита у мальчиков
В большинстве случаев при остром баланопостите у мальчиков достаточно местного лечения. Рекомендуется проведение сидячих ванночек с антисептиками (перманганатом калия, фурацилином) или отварами трав (ромашки и др.). Возможно проведение инстилляций антисептических растворов (хлоргексидина, мирамистина и др.) под крайнюю плоть. После обмывания головки полового члена следует осторожно оттянуть крайнюю плоть, удалить смегму и патологические выделения, заложить в препуциальный мешок мазь (линимент синтомицина, при грибковом баланопостите у мальчиков – клотримазол) и вернуть крайнюю плоть в обычное положение. При невозможности самостоятельного обнажения головки пениса разделение синехий крайней плоти и очистка препуциального мешка проводится детским хирургом или урологом.
Для снижения боли и отечности можно использовать прием НПВС, в частности ибупрофена. При тяжелых формах баланопостита у мальчиков может потребоваться системное назначение сульфаниламидов, антибиотиков, противогрибковых препаратов.
При хроническом баланопостите у мальчиков и развитии патологического фимоза показано обрезание (циркумцизио).
Профилактика
Для предупреждения баланопостита у мальчиков достаточно соблюдать и приучать ребенка к ежедневному гигиеническому уходу за половыми органами. Маленькие дети нуждаются в тщательном подборе и частой смене подгузников, регулярном туалете половых органов и уходе за кожей промежности, использовании гипоаллергенных гигиенических средств.
В более старшем возрасте полезными каждодневными навыками являются гигиенический душ, удаление избытка смегмы, смена нательного белья. Важное значение для профилактики баланопостита у мальчиков имеет нормализация массы тела, лечение сопутствующих заболеваний.
Цистит у детей
Содержание статьи
Цистит у детей – это заболевание, которое обычно вызывается бактериями. Воспаление мочевого пузыря или цистит – наиболее распространенный вариант инфекции мочевыводящих путей (ИМП) у детей. ИМП может развиться в любой части мочевыводящих путей вашего ребенка, включая уретру, мочевой пузырь, мочеточники или почки. У всех здоровых детей есть бактерии на теле и в кишечнике, которые не наносят вреда. Иногда бактерии могут попасть в мочевой пузырь и вызвать воспаление. Оно возможно у детей любого возраста, в том числе у младенцев.
Какой врач занимается терапией цистита у ребенка?
Первые рекомендации предоставит педиатр или семейный доктор. Он же направит к узкому специалисту – детскому урологу, который определит болезнь и назначит адекватную терапию. Девочкам рекомендуется также посетить детского гинеколога. При хронической форме заболевания дополнительно обращаются к иммунологу, инфекционисту.
Причины и механизмы развития
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Цистит или воспаление мочевого пузыря – одна из частых проблем мочевыделительной системы у детей. Иногда врачи используют более общий термин – инфекция мочевыводящих путей (ИМП), если невозможно точно определить, что поражен только мочевой пузырь, есть признаки уретрита и пиелонефрита.
Инфекции мочевого пузыря ежегодно отмечаются примерно у 3 из 100 детей. Младенцы в возрасте до 12 месяцев чаще болеют ИМП, чем дети более старшего возраста. В течение первых нескольких месяцев жизни ИМП чаще встречаются у мальчиков, чем у девочек. К 1 году вероятность развития ИМП у девочек выше, чем у мальчиков, а девочки по-прежнему подвергаются более высокому риску в детстве и подростковом возрасте.
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Классификация заболевания у детей
Причины возникновения воспаления:
Дополнительные факторы риска появления цистита:
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка. Другие симптомы цистита включают:
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
Хроническая форма заболевания
Вторичное заболевание, которое характеризуется аналогичной клинической картиной в периоды обострений. Дети испытывают дискомфорт в лобковой зоне, страдают от недержания и заметно учащенного мочеиспускания. Источник:
Пигарева, Н.А. Цап
Хронический цистит у детей: современный взгляд на этиологию,
патогенез, клинику, диагностику и лечение (обзор литературы)
// Российский вестник, 2012, т.II, №2, с.32-37
Диагностика патологии у детей
Если у ребенка есть симптомы цистита, немедленно обратитесь к педиатру. Врач назначит анализы мочи, чтобы проверить их на наличие бактерий. Нужно собирать мочу несколькими способами:
В лаборатории смотрят на образец под микроскопом, чтобы определить, есть ли микробы в моче. Мочу также можно культивировать – лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь врачу точно определить микробы, вызвавшие цистит, чтобы он знал, какие препараты нужно прописать для их уничтожения.
Если ребенка было несколько инфекций мочевыводящих путей или определен хронический цистит, врач может направить к нефрологу (специалисту по почкам) и провести один или несколько из этих визуализационных тестов, чтобы найти проблемы в мочевыводящих путях:
УЗИ использует звуковые волны, чтобы определить любые препятствия или другие проблемы в почках и мочевых путях.
Микционная цистоуретрограмма с введением жидкости в мочевой пузырь через трубку применяется, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ребенок мочится.
Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки.
КТ, или компьютерная томография, это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек.
МРТ, или магнитно-резонансная томография, использует мощные магниты и радиоволны для получения изображений мочевого пузыря и почек.
Методы лечения
После определения диагноза врач определяет, как лечить цистит у детей. Для терапии острого и хронического цистита в детском возрасте разработаны клинические рекомендации, которые определяют набор действий и препаратов для каждого случая.
В основном, применяют антибиотики. Эти лекарства убивают бактерии. Дети обычно принимают их от 3 до 10 дней (чаще всего 7-10 дней). Ваш врач может сделать еще один анализ мочи после того, как ребенок закончит прием лекарства, чтобы увидеть, исчезла ли инфекция. Всегда принимайте лекарства полным курсом, даже если ребенку станет лучше. Слишком раннее прекращение может сделать микробы устойчивыми к антибиотикам и вызвать повторный цистит.
Большинство ИМП проходят примерно через неделю. У некоторых детей симптомы сохраняются в течение нескольких недель. Обратитесь врачу, если симптомы вашего ребенка не начнут улучшаться через 3 дня после начала приема антибиотиков или если они ухудшаются.
Если состояние ребенка тяжелое, возможна госпитализация, где врачи будут решать, как лечится цистит в зависимости от возраста и тяжести. Может быть показано внутривенное введение антибиотиков и обезболивающие, если ребенку меньше 2 месяцев или у него рвота, боли в животе. Продолжительность лечения зависит от того:
Важно! Помочь ребенку и полностью вылечить его может только врач. Самолечение может привести к определенным осложнениям, усугубить течение болезни.
Как облегчить состояние дома, что принимать
При лечении цистита дома детям следует пить много жидкости и часто мочиться, чтобы ускорить выведение микробов и подавление воспаления. Лучше всего пить воду, предварительно уточнив у лечащего врача, сколько жидкости следует принимать ребенку. Грелка на спине или животе ребенка может помочь облегчить боль, вызванную инфекцией мочевого пузыря, они могут использоваться как первая помощь до визита к врачу.
Профилактика
Прием достаточного количества жидкости, соблюдение правил гигиены и пользования подгузниками, ношение свободной одежды, лечение связанных с циститом проблем со здоровьем может помочь предотвратить ИМП у ребенка или подростка.
Важно избегать запоров. Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям расти. Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, структуры мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие проблемы здоровья могут увеличить риск инфекции мочевого пузыря. Спросите у педиатра, как снизить риск развития инфекции мочевого пузыря.