миотоническая дистрофия что это такое
Миотоническая дистрофия
Это тяжелое наследственное прогрессирующее заболевание, наследуемое по аутосомно-доминантному типу. Миотоническая дистрофия первого типа проявляется преимущественно в возрасте 16–20 лет, второго типа — в 30–40 лет. Мужчины болеют в три раза чаще женщин.
Причины и виды миотонической дистрофии
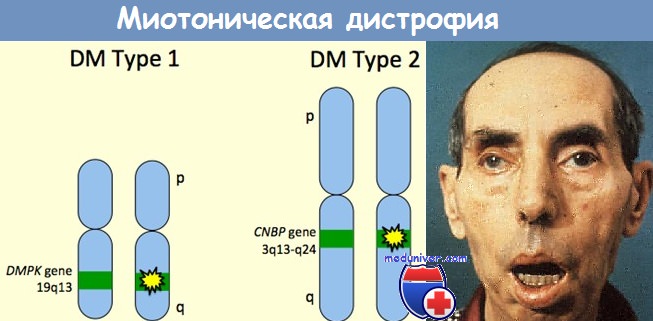
Генетическая основа заболевания первого типа — повреждение гена миотонинпротеинкиназы (DMPK), локализованного на коротком плече 19 хромосомы, заключающееся в увеличении числа тринуклеотидных повторов CTG. Молекулярно-генетическая причина миотонической дистрофии второго типа заключается в увеличении количества повторов CCTG в интроне 1 гена ZNF9, картируемом на 3 хромосоме.
Миотоническая дистрофия второго типа считается более мягкой и проявляется у больных старшей возрастной группы. Эта форма болезни сопровождается полиморфной симптоматикой, которая может включать в себя:
Заболевание первого типа характеризуется вовлечением мышц шеи и лица, дистальных отделов конечностей, в то время как при втором типе наблюдается проксимальный паттерн поражения скелетных мышц.
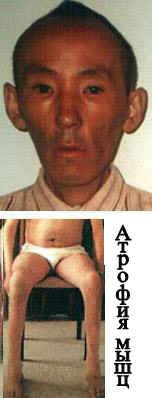
Миотоническая дистрофия проявляется слабостью мышц лица, провисанием челюсти, опущением века, атрофией мышц предплечий и икр. Она вызывает нарушения сердцебиения, апноэ сна, влияет на ЖКТ, обуславливая запоры и другие расстройства пищеварения.
Диагностика миотонической дистрофии
Обследование начинается с изучения истории болезни пациента и семейного анамнеза. Диагностика включает в себя:
Обнаружить миотоническую дистрофию в период внутриутробного развития ребенка позволяет антенатальная диагностика (неинвазивное генетическое тестирование).
Медико-генетический центр «Геномед» проводит молекулярно-генетические исследования для обнаружения этого заболевания: поиск мутаций в генах DMPK и ZNF9, пренатальная ДНК-диагностика.
Лечение и профилактика миотонической дистрофии
Заболевание является неизлечимым, однако комплексный подход к терапии позволяет замедлить его прогрессирование. Лечение включает в себя:
Профилактика повторных эпизодов миотонической дистрофии в семьях с отягощенным анамнезом заключается в проведении предимплантационной и пренатальной ДНК-диагностики.
Миотоническая дистрофия что это такое
Миотоническая дистрофия — это самый распространенный тип мышечной дистрофии у взрослых. Заболевание обычно не ограничивается поражением скелетных мышц, а является, мультисистемным, с изменениями в поджелудочной железе, гонадах, щитовидной железе, миокарде и головном мозге. Заболевание передается по наследству аутосомно-доминантным путем. Дефектный ген локализован в хромосоме 19 (19q 13.2—13.3), и в норме кодирует миотонин-протеинкиназу — фермент, встречающийся в различных тканях и отвечающий за процесс фосфорилирования белков. Генерализацию заболевания объясняют широкой представленностью фермента в клетках. На молекулярном уровне дефект гена характеризуется экспансией триплетов (амплификацией повторения триплетов) гуанин-цитозинтимин.
Частота триплетных повторов варьирует и напрямую связана с тяжестью заболевания и обратно пропорциональна возрасту начала заболевания.
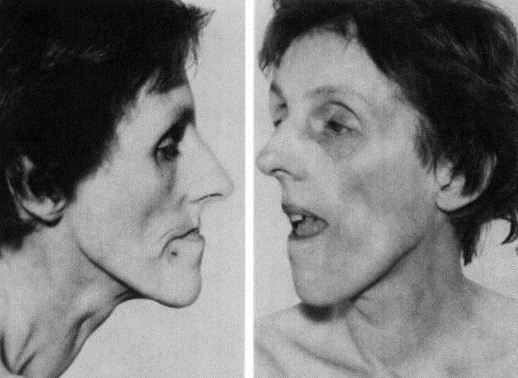
Поражение мышц. Характерной особенностью является слабость мышц лица. Лицо становится удлиненным и худым с ранним облысением в области лба. Также наблюдается птоз, который, однако, не столь выражен, как при миастении gravis или при синдроме Kearns-Sayre. Обычно отмечается атрофия височных и жевательных мышц. Слабость грудино-ключично-сосцевидной мышцы, как правило, более выраженная, чем в мышцах плеча и задней группе мышц шеи. В конечностях преимущественно страдают задние группы мышц, причем они поражаются значительно позже, чем вышеперечисленная мускулатура.
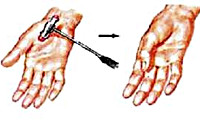
Проксимальная мускулатура конечностей вовлекается в процесс в самую последнюю очередь. Таким образом, в отличие от больных другими видами дистрофий, пациенты с миотонической дистрофией длительное время сохраняют способность к самостоятельному передвижению. Миотония — это удлинение периода расслабления мышцы после сокращения. Довольно часто больные даже не жалуются на миотонию. Изредка их беспокоит скованность мышц. Выявить миотонию можно перкуссией возвышения большого пальца или языка. Больные не могут быстро разжать руку после рукопожатия. При истинной миотонии повторное сокращение мышц способствует уменьшению миотонии.
Клинический диагноз подтверждается наличием миотонических разрядов на ЭМГ. Методы молекулярной диагностики (ПЦР) позволяют выявить экспансию триплетных повторов.
Общие признаки миотонической дистрофии. Кроме неврологических симптомов у многих больных отмечаются признаки системного поражения, которые даже могут быть ведущими в клинической картине. В этих случаях диагностика миотонической дистрофии затруднена. Поздняя диагностика очень опасна, т. к. пациентам необходима профилактическая и лечебная поддержка. Признаки системного поражения включают катаракту, тубулярную атрофию яичек у мужчин, блокаду сердечного проведений, нарушения ритма сердца, которые могут привести к внезапной смерти.
Тяжелые аритмии часто наблюдаются в фенотипически легких случаях, при этом кардиомиопатия у этих больных не выражена. Даже при легком поражении мышц отмечаются выраженные запоры и холелитиаз. При вовлечении в процесс диафрагмы может возникнуть гиповентиляция. Часто больные жалуются на чрезмерную сонливость. Из-за нарушения функции сердечно-сосудистой и легочных систем большую опасность для больных представляют хирургические вмешательства под наркозом. Препараты группы деполяризующих миорелаксантов могут значительно ухудшить состояние пациента, опиаты и барбитураты могут способствовать развитию дыхательной недостаточности.
К сожалению, часто бывает так, что диагноз миотонической дистрофии ставится только тогда, когда у больного наблюдаются осложнения со стороны сердечно-сосудистой системы после проведения общей анестезии. Нередко у больных миотонической дистрофией отмечаются легкое снижение интеллекта, апатия и сонливость. Врожденная миотоническая дистрофия — это более тяжелая форма дистрофии, чем описанная выше. Она манифестирует при рождении. У новорожденных наблюдается двусторонняя слабость лицевой мускулатуры, гипотония, задержка умственного развития, угнетение дыхания. Во время беременности часто отмечаются многоводие и вялые движения плода. Носителями патологического гена являются только женщины.
— Вернуться в оглавление раздела «Неврология.»
Дистрофическая миотония Россолимо-Штейнерта-Куршмана
Дистрофическая миотония Россолимо-Штейнерта-Куршмана — наследственное медленно прогрессирующее заболевание, в основе которого лежит дефект миотонин-протеинкиназы, приводящий к развитию миотонии в сочетании с дистрофическими изменениями мышечной ткани. Заболевание проявляется миотоническими спазмами, атрофическими изменениями мышц шеи, лица и дистальных отделов конечностей, снижением интеллекта, аритмиями и эндокринной патологией. Диагностика дистрофической миотонии основывается на клинических данных, результатах генеалогического анализа и исследования ДНК. Лечение симптоматическое, направленное против симптомов миотонии (фенитоин, прокаинамид, хинин, мочегонные) и мышечной дистрофии (анаболические стероиды, АТФ).
МКБ-10
Общие сведения
Дистрофическая миотония Россолимо-Штейнерта-Куршмана является наследственным заболеванием и передается от родителей к детям по аутосомно-доминантному типу. Классическая форма этого заболевания развивается преимущественно в возрастном периоде от 10 до 20 лет. В более редких случаях встречается врожденная дистрофическая миотония Россолимо-Штейнерта-Куршмана, клинические симптомы которой проявляются сразу же после рождения.
Морфологически при миотонии Россолимо-Штейнерта-Куршмана отмечается сочетание гипертрофических изменений одних мышечных волокон с атрофией других, замещение части мышечных волокон жировой и соединительной тканью. Изучение образцов мышечной ткани под электронным микроскопом показывает деструкцию миофибрилл и изменение размера митохондрий.
Причины
Последние исследования генетического набора больных дистрофической миотонией показали, что основу заболевания составляет дефект в гене DMPK, находящемся в 19-й хромосоме и отвечающем за синтез миотонин-протеинкиназы. У больных дистрофической миотонией выявляется значительное увеличение тринуклеотидных CTG-повторов в основной части гена DMPK. При этом именно от количества повторов зависит форма и тяжесть миотонии.
В норме число тринуклеотидных повторов варьирует от 5 до 37. Увеличение повторов до 50-80 приводит к появлению мягкой формы миотонии Россолимо-Штейнерта-Куршмана. Если количество тринуклеотидных повторов находится в промежутке от 100 до 500, развивается поздняя форма заболевания. Врожденные формы дистрофической миотонии возникают при повышении числа CTG-повторов от 500 до 2000. Исследования показали, что увеличение тринуклеотидных повторов происходит в основном в женских гаметах в процессе мейоза. В связи с этим при передаче заболевания от матери у ребенка возникает более тяжелая форма миотонии или ее врожденный вариант.
Симптомы классической формы
В классическом варианте миотония Россолимо-Штейнерта-Куршмана начинает проявляться после первых 5 лет жизни и может манифестировать до 35-летнего возраста. Но наиболее часто клинические проявления заболевания возникают в возрастном диапазоне от 10 до 20 лет. Они представляют собой сочетание типичных симптомов миотонии с признаками миопатии, поражением сердечно-сосудистой системы и ЦНС, эндокринными нарушениями и катарактой.
Из миотонических проявлений для миотонии Россолимо-Штейнерта-Куршмана характерны миотонические спазмы, наиболее выраженные в жевательных мышцах и мышцах-сгибателях кисти. Наблюдаются также механические реакции миотонического типа, выявляемые при ударе неврологическим молоточком. Отличительной особенностью миотонии Россолимо-Штейнерта-Куршмана является наличие атрофических изменений в различных группах мышц. При этом течение заболевания характеризуется постепенным угасанием симптомов миотонии на фоне прогрессирующей мышечной дистрофии.
Чаще всего при миотонии Россолимо-Штейнерта-Куршмана поражаются мышцы дистальных отделов конечностей, мимическая мускулатура, грудино-ключично-сосцевидные и височные мышцы. Поражение мимических мышц проявляется характерным маскообразным печальным выражением лица больных дистрофической миотонией. Атрофические изменения мышц глотки и гортани приводят к развитию миопатического пареза гортани с нарушением голоса и затруднением глотания. Миопатические изменения могут возникать в дыхательной мускулатуре. Наряду с миотоническими спазмами они приводят к ухудшению легочной вентиляции, появлению приступов апноэ во сне, возникновению застойной или аспирационной пневмонии.
Нарушения сердечно-сосудистой системы наблюдаются примерно в половине случаев дистрофической миотонии. К ним относятся аритмии, связанные с нарушением проводимости, и гипертрофия левого желудочка. Наиболее распространена блокада ножек пучка Гиса. Из признаков поражения ЦНС чаще всего наблюдается гиперсомния и снижение интеллектуальных способностей, доходящее до легкой степени дебильности.
Эндокринные расстройства при миотонии Россолимо-Штейнерта-Куршмана затрагивают в основном половую сферу. У мужчин они проявляются снижением либидо, крипторхизмом, импотенцией, гипогонадизмом, у женщин — гирсутизмом, нарушениями менструального цикла (олигоменореей, дисменореей) и ранним климаксом. Типичным является изменение структуры волос в сочетании с алопецией. У мужчин отмечается выпадение волос на висках и в области лба, у женщин — диффузное или очаговое облысение.
Симптомы врожденной формы
Первые признаки врожденной формы миотонии Россолимо-Штейнерта-Куршмана могут проявляться еще в период внутриутробного развития. Как правило, они выражаются в значительном снижении двигательной активности плода, которое диагностируется акушером-гинекологом по данным акушерского УЗИ в III триместре беременности.
После рождения ребенка преобладают симптомы миопатии. Отмечается диффузная гипотония мышц, более выраженная в мимической, жевательной и глазодвигательной мускулатуре, а также в мышечных группах дистальных отделов конечностей. Характерны затруднения вскармливания и дыхательные расстройства. Миотоническая симптоматика начинает проявляться несколько позже. Врожденная дистрофическая миотония сопровождается задержкой моторного развития и олигофренией. Типично быстрое прогрессирование симптомов заболевания, часто приводящее к смертельному исходу еще в раннем детстве.
Диагностика
Типичное сочетание миотонии с признаками дистрофических изменений мышечной ткани, умственной отсталостью, нарушениями со стороны сердечно-сосудистой и эндокринной систем позволяет неврологу предположить миотонию Россолимо-Штейнерта-Куршмана. Подтверждением диагноза являются результаты генеалогического анализа, свидетельствующие об аутосомно-доминантном типе наследования заболевания, и данные ДНК-анализа. Дополнительно проводится электромиография, электронейрография, исследования половых гормонов, ЭКГ. К диагностике пациентов с миотонией Россолимо-Штейнерта-Куршмана могут дополнительно привлекаться генетики, кардиологи, эндокринологи, гинекологи, андрологи.
При диагностике дистрофической миотонии ее необходимо дифференцировать ее от других видов миотонии. Так, наличие мышечных атрофий позволяет отличить миотонию Россолимо-Штейнерта-Куршмана от миотонии Томсена, для которой типична мышечная гипертрофия. От миотонии Беккера заболевание отличается ранним поражением мышц лица и доминантным типом наследования. Кроме того, следует проводить дифференциальный диагноз миотонии Россолимо-Штейнерта-Куршман с миопатиями, БАС и амиотрофией Шарко-Мари-Тута.
Лечение миотонии Россолимо-Штейнерта-Куршмана
Радикальной терапии миотонии Россолимо-Штейнерта-Куршмана пока не существует. Пациентам, имеющим это заболевание, показана диета со сниженным содержанием калия. Им также следует избегать переохлаждения, которое провоцирует миотонические спазмы. Уменьшению миотонических проявлений способствует прием хинина, прокаинамида, фенитоина в сочетании с ацетазоламидом. Показаны анаболические стероиды ( нандролона деканоат, метиландростендиол, метандростенол), небольшие дозы АТФ, витамины группы В.
Миотоническая дистрофия
Это тяжелое наследственное прогрессирующее заболевание, наследуемое по аутосомно-доминантному типу. Миотоническая дистрофия первого типа проявляется преимущественно в возрасте 16–20 лет, второго типа — в 30–40 лет. Мужчины болеют в три раза чаще женщин.
Причины и виды миотонической дистрофии
Генетическая основа заболевания первого типа — повреждение гена миотонинпротеинкиназы (DMPK), локализованного на коротком плече 19 хромосомы, заключающееся в увеличении числа тринуклеотидных повторов CTG. Молекулярно-генетическая причина миотонической дистрофии второго типа заключается в увеличении количества повторов CCTG в интроне 1 гена ZNF9, картируемом на 3 хромосоме.
Миотоническая дистрофия второго типа считается более мягкой и проявляется у больных старшей возрастной группы. Эта форма болезни сопровождается полиморфной симптоматикой, которая может включать в себя:
Заболевание первого типа характеризуется вовлечением мышц шеи и лица, дистальных отделов конечностей, в то время как при втором типе наблюдается проксимальный паттерн поражения скелетных мышц.
Миотоническая дистрофия проявляется слабостью мышц лица, провисанием челюсти, опущением века, атрофией мышц предплечий и икр. Она вызывает нарушения сердцебиения, апноэ сна, влияет на ЖКТ, обуславливая запоры и другие расстройства пищеварения.
Диагностика миотонической дистрофии
Обследование начинается с изучения истории болезни пациента и семейного анамнеза. Диагностика включает в себя:
Обнаружить миотоническую дистрофию в период внутриутробного развития ребенка позволяет антенатальная диагностика (неинвазивное генетическое тестирование).
Медико-генетический центр «Геномед» проводит молекулярно-генетические исследования для обнаружения этого заболевания: поиск мутаций в генах DMPK и ZNF9, пренатальная ДНК-диагностика.
Лечение и профилактика миотонической дистрофии
Заболевание является неизлечимым, однако комплексный подход к терапии позволяет замедлить его прогрессирование. Лечение включает в себя:
Профилактика повторных эпизодов миотонической дистрофии в семьях с отягощенным анамнезом заключается в проведении предимплантационной и пренатальной ДНК-диагностики.
Миотоническая дистрофия что это такое
Миотоническая дистрофия
Миотоническая дистрофия (МД) представляет собой мультисистемное заболевание с исключительной вариабельностью клинических проявлений, среди которых миотония, прогрессирующая мышечная слабость, поражения сердца, зндокринно-вегетативные расстройства, катаракта, снижение интеллекта. МД передается по аутосомно-доминантному типу. Заболевание начинается в любом возрасте, но наиболее часто встречается в 20-30 лет. В большинстве случаев МД носит прогрессирующее течение, приводя к социальной дезадаптации больных.