моновирус что это такое
Инфекционный мононуклеоз
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
МКБ-10
Общие сведения
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет.
Причины
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки.
Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки.
Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Симптомы инфекционного мононуклеоза
Инкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены.
В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное.
Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой.
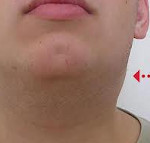
В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки.
В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений.
Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет.
Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Диагностика
Неспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии.
Прогноз и профилактика
Неосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев.
Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции.
Коварный инфекционный мононуклеоз: разберемся, чем он опасен и как его обнаружить
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика. При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации. Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!
Что вызывает мононуклеоз?
Самая частая причина болезни — вирус Эпштейна — Барр (ВЭБ) — одна из разновидностей (4-й тип) человеческого вируса герпеса. Иногда сходные симптомы может давать другая разновидность герпеса — цитомегаловирус (ЦМВ). Главный путь передачи данного ВЭБ — через капельки слюны. Поэтому мононуклеоз называют еще «болезнью поцелуев». По данным ВОЗ, вирусом Эпштейна — Барр заражено не менее 95 % населения мира. Именно этот вирус является причиной многих ошибок и трудностей в диагностике.
Мононуклеоз у детей: симптомы и течение
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
Какие симптомы в этом случае можно заметить?
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.
Проявления инфекционного мононуклеоза у взрослых
Особенность инфекционного мононуклеоза у взрослых — «смазанные» симптомы, что объясняет частые ошибки в диагностики. При переходе в хроническую форму болезнь протекает с периодическими обострениями. Если на первом месте среди симптомов оказываются, например, постоянные ангины и бронхиты, то есть шанс ежегодно получать диагноз ОРВИ, так и не выяснив истинную причину своих проблем.
Каковы проявления инфекционного мононуклеоза у взрослых?
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.
Лабораторная диагностика инфекционного мононуклеоза
Существует три главных критерия для лабораторного подтверждения диагноза:
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний. ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови. Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U
В LAB4U можно пройти все виды исследований, необходимые для точной диагностики инфекционного мононуклеоза как у взрослых, так и у детей. Оптимальным для этого является специализированный диагностический комплекс анализов «Инфекционный мононуклеоз», который включает:
Комплекс успешно используется для контроля эффективности лечения заболевания. Все анализы, входящие в комплекс, можно сдать по отдельности — если, по мнению вашего лечащего врача, это необходимо. Также в LAB4U можно пройти и диагностику наличия вируса Эпштейн — Барр методом ПЦР. Как сказано выше, ПЦР-диагностика особенно эффективна для детей младшего возраста при первичном выявлении данной инфекции. Для взрослых пациентов, у которых течение инфекционного мононуклеоза сопровождается нарушением работы печени, в LAB4U предусмотрен комплекс анализов «Печеночные пробы», содержащий все необходимые компоненты для объективной оценки состояния этого органа.
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.
Инфекционный мононуклеоз у детей: что это за болезнь, её признаки, симптомы и лечение
Статистика заболевания
Если ребенок часто переживает заболевания верхних дыхательных путей, это свидетельствует о сниженном иммунитете. Иммунная система препятствует проникновению вирусных и бактериальных инфекций, а ее ослабление – открытая дорога патогенам в организм. В статье мы расскажем про инфекционный мононуклеоз у детей, что это такое за болезнь, какие симптомы проявляются, как назначают лечение, а также покажем фото горла на начальной стадии.
Инфекционный мононуклеоз у ребенка – что это
Воспалительный процесс также называют:
В медицинской литературе недугу присвоен код по МКБ 10: B27.
Это острое инфекционное воспаление, вызванное вирусом Эпштейна-Барра. Патоген проникает в организм через дыхательные пути или слизистые оболочки. Может непродолжительное время дремать в латентной стадии, а затем проявиться, затрагивая глотку, гортань, носовые полости, нарушая работу селезенки и почек, меняя состав крови. Появление в кровоснабжении атипичных мононуклеаров приводит к повсеместному распространению в организме и возможных проявлениях на коже в виде гнойничков или нарывов.
Признаки могут проявляться как сильная простуда или ангина, а если очень хороший уровень иммунного ответа, то и вовсе проходит практически незамеченным. Но в возрасте от 13 до 16 лет, когда происходит гормональный скачок и все соответствующие изменения в организме, обычно ослабляются защитные функции, тогда пациент будет чувствовать сильную симптоматику.
Вирус Эпштейн-Барр считается одним из подтипов герпетической инфекции, поэтому инф. мононуклеоз у детей может, как и герпес, передаться в организм через мать, а также любые другие близкие контакты. Основное влияние, которое оказывает патоген, сосредоточено на:
Пути передачи инфекции
Способ проникновения возбудителя в организм – воздушно-капельный. Патоген попадает на слизистую (носа, если произошло заражение через вдох, или ротовой полости, если был контакт через слюну), создает воспалительный процесс в носоглотке, а затем всасывается в кровь. Вместе с кровеносными элементами он попадает сначала к местным лимфоузлам, а затем спускается к жизненно важным органам. При атаке Эпштейн-Барра на печень и селезенку те, в свою очередь, увеличиваются в размере, что опытный врач легко заметит на УЗИ или даже при пальпации в процессе диагностики.
Заболевание вирусный мононуклеоз у детей можно получить, если ребенок будет:
Можно ли второй раз заболеть
Формально пациент остается болен всегда после первого контакта, потому что вирус не уходит, а лишь купируется с помощью выработки собственного специфического иммунитета к возбудителю. Можно почувствовать схожую симптоматику, только если патоген мутирует.
Зафиксированы случаи рецидива у взрослых людей с диагнозом ВИЧ-инфекция. Их защитные функции организма в целом очень ослаблены, поэтому для них перенесенная в юношестве болезнь при повторном появлении может стать значительной.
Причины появления инфекции мононуклеоз у детей
Мы уже сказали о внешнем воздействии. Эпштейн-Барр передается по воздуху. Но в открытых условиях, особенно зимой при минусовых температурах, он долго не живет. Для него приемлема теплая среда и недолгое нахождение в атмосфере. Таким образом, заразиться можно только в помещении при довольно тесном контакте – тактильном или при общении.
Самой большой рассадник инфекции – это детский сад. Именно здесь малыши постоянно подхватывают недуг, что вполне объяснимо. Если малыш не переболел в детсадовском возрасте, то его поджидает угроза в школе. Сильно этого опасаться не стоит, но нужно дать одноразовую медицинскую маску, если разыгралась эпидемия, а то и вовсе дать пару дней отдыха.
Способ передачи – различные контакты:
Для девочек меньше характерно проявление симптомов, по статистике мальчики болеют в 2 раза чаще, но представительницы слабого пола могут являться переносчиками.
При заражении первые признаки мононуклеоза у детей появляются через 7-10 дней. За этот срок в кровоток просачивается инфекция, возбуждая воспалительный процесс и увеличение внутренних органов.
Длительность заболевания в некоторых случаях может достигать одного или полутора месяцев. Это связано с несвоевременным обращением к врачу и с низким уровнем иммунной защиты.
Различают следующие формы:
Симптомы инфекционного мононуклеоза у ребенка
Если контакт с зараженным произошел, то первые признаки могут появиться уже через 5 дней. Если этого не случилось и в последующие две недели, то можно говорить о хорошей иммунной системе и бессимптомной болезни. Так как нет вакцины или особенных профилактических мер, то есть только один совет родителям – на протяжении всего года нужно укреплять иммунитет малыша. Уже с первого года жизни, когда мать прекращает грудное вскармливание, нужно давать «Цитовир-3» в сиропе или суспензии. Это средство продается без рецепта, оно абсолютно безопасно и рекомендуется к употреблению с 12 месяцев. Курс состоит всего из 4 дней, но такая профилактика поможет не заразиться мононуклеозом.
Глотка выглядит так же как и при катаральной ангине, появляется гиперемия слизистых оболочек, то есть скопление в сосудах крови с последующим зернистым покраснением.
При лечении мононуклеоза у ребенка не стоит уделять повышенного внимания высыпаниям на кожном покрове – они не чешутся, и с выздоровлением пройду сами. Но если появился зуд, то это может стать симптомом развития аллергической реакции, тогда понадобятся антигистаминные.
Основной симптом – это воспаление лимфатических узлов, которое называется полиаденит. Сначала воспаление касается только шейных лимфоузлов, это можно прощупать и выявить самостоятельно, так как при повороте головы появится ощущение дискомфорта. Затем начнется воспалительный процесс в брюшных лимфатических узлах, они, в свою, очередь надавливают на брюшину могу вызывать острые боли в животе.
На миндалинах может образоваться небольшой желтоватый налет. Он также не требует особенного ухода и пройдет вместе с основными проявлениями.
Диагностика заболевания
Для врача важны не только внешние симптомы, но и состояние внутренних органов – печени и селезенки, которые увеличиваются в размере, что видно при УЗИ. После планового осмотра ротовой полости, пальпации живота и лимфоузлов, специалист назначает следующие процедуры:
Затем врач назначит медикаментозное лечение.
Как и чем лечить инфекционный мононуклеоз у детей
Терапия в основном проходит в домашних условиях, стационар назначают редко, только при тяжелых случаях, например, если малыш очень маленький. Госпитализируют в следующих случаях:
Как лечить мононуклеоз у ребенка медикаментами
Профилактика мононуклеоза у детей
Чтобы не заразиться, нужно следовать простым правилам:
Также стоит чаще гулять на свежем воздухе с ребенком, отправить его заниматься в спортивную секцию, следить за экологической обстановкой в месте жительства, а также за порядком дома. Стоит часто делать влажную уборку и проветривать помещение, особенно спальную комнату малыша.
Диета №5
В статье мы рассказали, чем опасен мононуклеоз у детей и как его лечить. Укрепляйте иммунитет ребенка вместе с «Цитовир-3».