Воспалительный тип мазка nilm что это значит у женщин
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
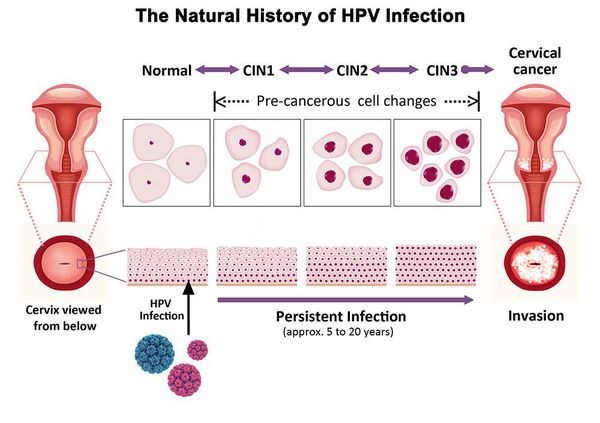
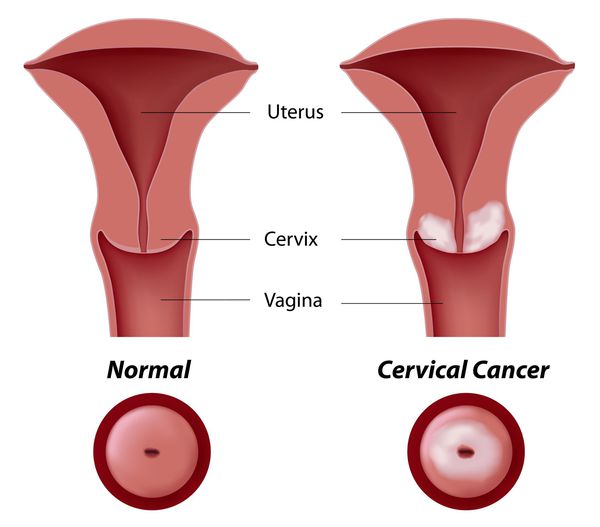
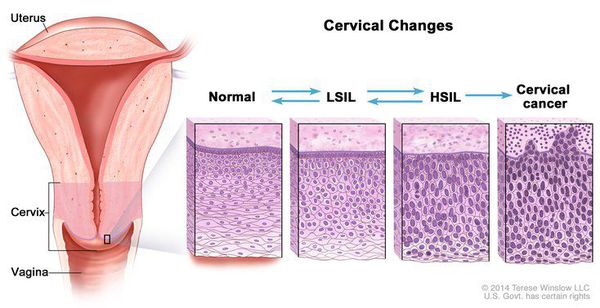
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Основной фактор развития дисплазии и рака шейки матки — папилломавирусная инфекция (ПВИ), причем длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
Кроме того, была выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
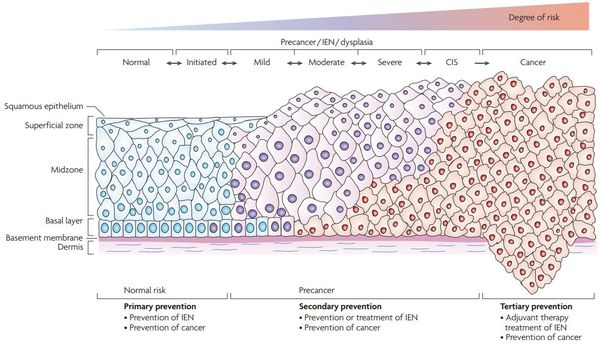
Классификация и стадии развития дисплазии шейки матки
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
Классификация Папаниколау
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя шейки матки выделяют:
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
Осложнения дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
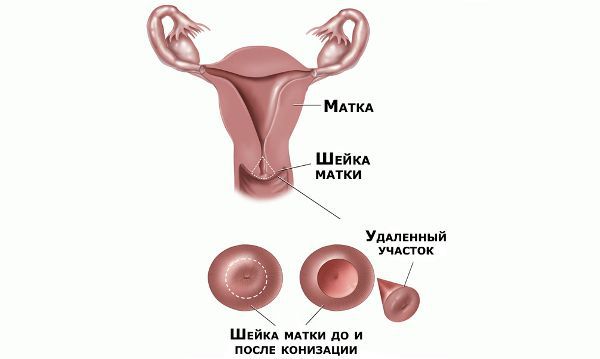
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
В России данная система включает последовательность действий:
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
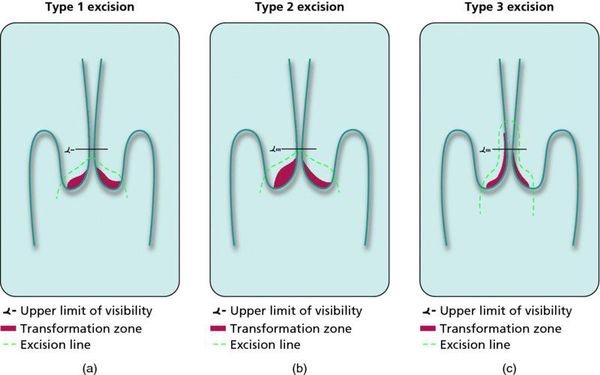
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии. При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Что ПАП-мазок может показать, классификация заключений, расшифровка ПАП-мазка
Проведение ежегодной диспансеризации позволяет выявить отклонения, хорошо поддающиеся коррекции. Лечение малых проблем и назначение соответствующей профилактики позволяют укрепить здоровье, обеспечить долгую и полнокровную жизнь. И.И.Гузов, к.м.н., главный врач ЦИР
Результаты ПАП-мазка могут указывать на доброкачественные изменения клеток, в том числе, инфекции, реактивные (воспалительные) изменения, атрофические изменения и злокачественные поражения.
В первую очередь оценивается качество мазка: исследуют только мазки достаточного качества.
К другим составляющим образцов относятся лейкоциты, эритроциты и другие клетки крови, слизь, флора и другие, более редкие, компоненты.
Число и тип клеток в мазке зависит от возраста и гормонального статуса женщины. Мазок должен содержать достаточное количество видимых клеток плоского эпителия, чтобы быть признанным мазком удовлетворительного качества.
В конце практически всегда указывается заключение. В разных странах используются разные цитологические классификации. Наиболее распространена классификация Bethesda (Бетезда) разных лет утверждения (The Bethesda System, TBS).
Заключение «NILM» — Negative for intraepithelial lesion or malignancy — говорит об отсутствии внутриклеточного поражения или злокачественности, то есть клетки не изменены, онкологической настороженности нет. По другой классификации это заключение звучит как «цитограмма без особенностей».
Возможные особенности цитограммы в пределах нормы — атрофический типа мазка, например, после родов или в связи с возрастными изменениями. Некоторые изменения эпителия также могут быть при беременности, при приеме гормональных контрацептивов.
Измениния, относящиеся к дисплазии, обычно появляются за несколько лет до развития инвазивного рака.
Общая классификация изменений плоского эпителия
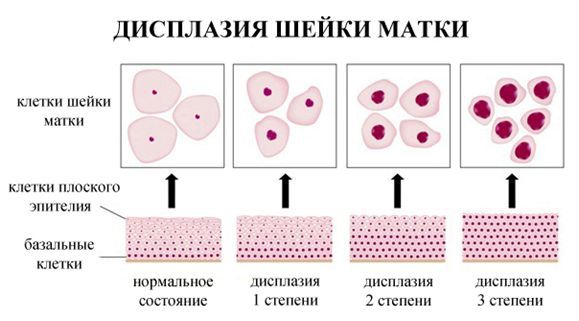
Степени дисплазии по глубине поражения эпителия
Плоскоклеточный инвазивный рак: стадия уточняется при гистологическом исследовании после биопсии, подтверждается после операции.
Требуется дообследование и лечение, повторение анализа через несколько месяцев.
Необходимо дообследование, динамическое наблюдение, лечение.
В зависимости от степени поражения может быть рекомендовано: повторение ПАП-мазка, анализ на HPV, кольпоскопия, а по результатам и биопсия шейки матки.
Необходимо дообследование и лечение.
Изменения в железистом эпителии
Система классов — это устаревшая система классификации ПАП-мазков по Папаниколау
Также существуют классификации ВОЗ, обучающей программы европейской комиссии
Воспалительный тип мазка nilm что это значит у женщин
Почему стоит выбрать нас
20-ти летний опыт успешной ежедневной работы с самыми сложными пациентами с патологией шейки матки
Команда лучших профессионалов: клиницисты, цитологи, гистологи, рентгендиагносты
Мы знаем, как диагностировать и лечить патологию шейки матки и обучаем коллег
Мы работаем по стандартам, на основании доказательной медицины с учетом индивидуальных особенностей пациента
Эффективность нашей работы доказана временем и здоровыми пациентами. Нас советуют друзьям
Подробнее об услуге
Цитологический метод исследования шейки матки. Как сдавать. Что означает результат
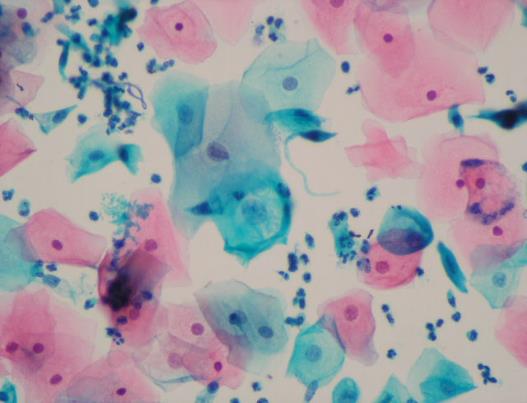
Цитологический метод исследования шейки матки основан на изучении строения отдельных клеток эпителия шейки матки под микроскопом после специального окрашивания.
Метод был открыт, изучен и внедрен в практику греческим исследователем Джорджем Николасом Папаниколау. В его честь и названо исследование в оригинальной окраске стекол цитологических препаратов – Pap- test (Пап-тест).
В 1928 год – первое сообщение Джорджа Николаса Папаниколау об обнаружении аномальных клеток в мазке. В 1941/1948 годах – фундаментальное сообщение, совместно с гинекологом Траут (Traut) об описании цитологического метода для диагностики рака шейки матки. Начало 1950-х – использование цитологического метода для скринингового обследования на РШМ.
Классический Пап-тест должен быть окрашен соответственно методике Папаниколау и направлен, в первую очередь, на исследование строения клеток плоского эпителия. Тест с окраской по Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
Рис. 2. Цитологический препарат, окрашенный по Папаниколау: Пап-тест. Микрофотограмма любезно предоставлена МЛ «Дила».
Выявление, своевременная последующая диагностика и лечение предраковых заболеваний – вторичная профилактика рака.
По методу приготовления мазка выделяют:
Высокая зависимость эффективности цитологического исследования (независимо, какой метод приготовления мазка используется) от факторов:
Где можно пройти цитологическое обследование?
Как правильно подготовиться к сдаче цитологического мазка из шейки матки?
Согласно Европейским рекомендациям 2007 года правила подготовки к сдаче цитологического исследования следующие:
Факторы, которые негативно влияют на качество цитологического мазка:
Несоблюдение правил подготовки и наличие негативных факторов могут привести к ошибке в оценке строения клеток эпителия и, следовательно, к выдаче некорректного цитологического заключения. Поэтому необходимо исключить или максимально ограничить влияние этих факторов перед взятием материала для цитологического исследования.
Правила забора материала для цитологического исследования – откуда?
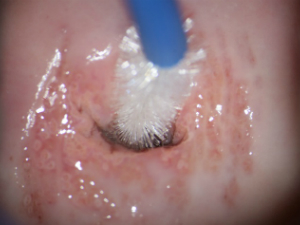
Как производится забор мазка для цитологического исследования?
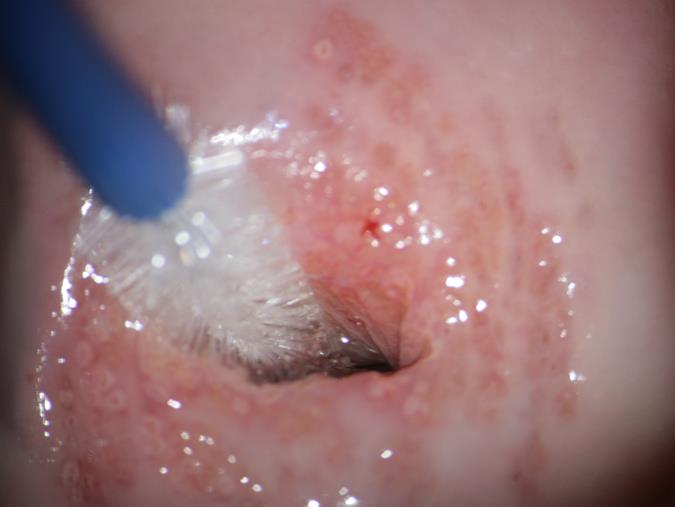
Это безболезненная процедура. Врач выводит в зеркалах шейку матки, потом мягкой щеточкой делает круговое касательное движение по эпителию зоны трансформации шейки матки.
Рис.3. Процесс забора цитологического мазка. Зона трансформации шейки матки 1 типа. Линия стыка многослойного плоского и цилиндрического эпителия визуализируется полностью.
После этого полученный клеточный материал переносят со щеточки на стекло или в емкость со специальным раствором и отправляют в лабораторию. В лаборатории после приготовления и окраски препарата врач-цитолог изучает строение клеток и дает заключение, нормальный или патологический мазок.
Как обозначается нормальный результат мазка?
В классификации Папаниколау, которая имеет 5 основных типов мазка и чаще используется в государственных лечебных учреждениях, норма соответствует: I тип (цитограмма без особенностей), читается – первый тип мазка.
В международой классификации Бетесда 2014 года чаще всего дают ответы приватные лаборатории. Норма обозначается: NILM (Negative for Intraepitelial Lesion or Malignancy) – негативный на интраэпителиальные поражения и злокачественные новообразования. Трактовка нормы с такими терминами сбивает с толку, и даже пугает пациентов, однако сегодня НОРМА в международных стандартах обозначается именно так.
Что означает патологический результат цитологического мазка?
Это в большинстве случаев не рак, а изменения, которые ему предшествуют и которые могут развиться в рак в том случае, если их не лечить.
Есть несколько типов патологических мазков согласно классификации Папаниколау:
Сегодня все чаще в классификации цитологических заключений используется международная терминология Бетесда 2014.
Для цитологической оценки плоского эпителия:
Для цитологической оценки железистого эпителия:
Что делать, если выявлен патологический тип мазка?
Нужно обратиться к врачу-гинекологу для детального обследования. Дело в том, что результат цитологического скринингового исследования не основание для постановки диагноза и тем более назначения лечения!
Какие дополнительные обследования проводит врач для постановки точного диагноза?
1) Кольпоскопию – это осмотр шейки матки с помощью оптического прибора при дополнительном освещении и увеличении. Метод позволяет выявить предрак и начальный рак шейки матки, которые не видны при обычном гинекологическом осмотре.
3) Соскоб цервикального канала (кюретаж) и полости матки (по показаниям) это соскабливание ткани цервикального канала для гистологического исследования с целью определения распространения поражения шейки матки. Все эти процедуры практически безболезненные и не требуют обезболивания.
4) Обследование на инфекции, передающиеся половым путем, и вирус папилломы человека.
Мифы и вопросы цитологии из практики:
«Многим пациентками врачи ставят диагноз дисплазии и назначают лечение исключительно на основании заключения цитологического исследования».
NB! На основании цитологического исследования нельзя выставлять диагноз предраковой патологии шейки матки (дисплазии) и назначать лечение. Патологический мазок – это основание для проведения углубленной диагностики, в первую очередь – кольпоскопии с последующей прицельной биопсией из патологического очага и гистологическим исследованием.
«Некоторые пациенты, да и иногда врачи, которым не нравится результат цитологического заключения с патологическими клетками думают, что можно через какое-то время пересдать анализ и, если он придет нормальный – тогда можно на плохой результат не обращать внимания. Некоторые пациенты даже прячут плохие результаты и идут молча к другому врачу на новый анализ».
NB! Цитологические мазки не должны быть повторяемыми – такова природа этого исследования. Поэтому внимательно необходимо относится к любому патологическому результату. В таких случаях существуют определенные стандарты и приемы дообследования, которые зависят от изначального патологического результата и многих других факторов, для того чтобы минимизировать проблемы гиподиагностики, т.е. главное – не пропустить болезнь! Никогда не обманывайте врача – это бывает опасно не только для здоровья, но и для жизни!
«Бывают случаи, когда при наличии повторяющихся патологических цитологических мазков высокой степени врач кольпоскопически ничего не видит и отпускает пациентку».
NB! В таких случаях необходимо провести кольпоскопическое обследование у опытного врача-кольпоскописта. Как правило, патологические очаги в таких случаях находят и проводят последующую своевременную диагностику и лечение согласно стандартов.
«Многие пациенты и врачи считают, что результат цитологического исследования должен полностью соответствовать кольпоскопической картине и результату гистологического исследования. Бывает очень сильно удивляются расхождениям».
NB! В том то и дело, что цитологические заключения патологических мазков по степени тяжести процесса не всегда коррелируют с гистологическими. «Золотым стандартом» в постановке диагноза эпителиальной дисплазии является гистологическое исследование, поэтому проводят кольпоскопию и прицельную биопсию, чтобы установить диагноз. Окончательным основанием для уточненного заключительного диагноза является материал эксцизии или конуса, особенно при тяжелых дисплазиях и начальных раках. Поэтому и недопустимо проводить различного рода деструктивные и разные другие новомодные методы лечения, которые не предусматривают лечебного иссечения ткани и последующего гистологического исследования. Очень часто пациенты радостно полагаются на заверения врача о том, что он может вылечить предрак и рак шейки матки только «вакциной» или «посветить светом» или еще чем-то, а драматичные результаты такого воздействия могут проявиться через несколько лет.
«Почему-то в разных клиниках и лабораториях по одних и тех же стеклах выставляют разные заключения, которые между собой не совпадают».
NB! Все заключения дают живые люди, специалисты с разным теоретическим и практическим опытом, разным стремлением совершенствования знаний, желанием анализировать свою практическую деятельность, интересом к профессии.
Изучена статистика совпадений заключений разных видов исследований, в частности и у пациенток с патологией шейки матки. И этот процент корреляции всегда очень высок у хорошей команды профессионалов: гинеколога, цитолога, гистолога. У этих врачей должен быть большой опыт совместной практической работы, возможность обратной связи друг с другом, постоянный анализ результатов случаев расхождения диагнозов. Опытный цитолог работает в команде с гинекологом-кольпоскопистом на этапе скрининга и наблюдения уже за излеченными пациентами. Цитологическое и кольпоскопическое заключение нормы дает практически 100 % уверенность в отсутствии патологии шейки матки.
Опытный гинеколог-кольпоскопист и опытный гистолог показывают практически 100 % соответствие заключений при постановке диагноза. Анализ наших заключений и кольпоскопических и гистологических картин показывает также корреляцию диагнозов с мировыми стандартами. Поэтому очень важна работа в команде, клиницист должен быть уверен в знаниях и профессиональном уровне подготовки своей команды. Все случаи расхождения диагнозов и заключений изучаются и анализируются на клинических разборах. С опытом работы в команде специалистов такие ситуации минимизируются.
Мазок на цитологию: как правильно расшифровать?
Что значит «мазок на цитологию» в гинекологии? Как прочитать его результаты и почему всем женщинам необходимо ежегодно обследоваться у гинеколога? Найти ответы на эти и другие вопросы нам помогла врач – акушер-гинеколог «Клиники Эксперт» Воронеж Валентина Ивановна Хвостикова.
— Валентина Ивановна, расскажите, в чём суть цитологического исследования в гинекологии?
— Цитологическое исследование – это пап-тест (мазок) на патологию шейки матки, который необходимо сдавать ежегодно. Проводится он для ранней диагностики предраковых и раковых болезней шейки матки.
— Какие бывают виды цитологического исследования? Каковы их особенности?
— Существует два вида цитологического исследования. Традиционный, когда материал, взятый из канала шейки матки и с поверхности шейки матки (эндоцервикса и экзоцервикса), наносится на предметное стекло. И второй – метод жидкостной цитологии. В этом случае материал забирается специальной щёточкой сразу с эндо- и экзоцервикса и переносится в контейнер с жидкостной средой. Преимущество этого метода в том, что все клетки, взятые из канала шейки матки и с поверхности шейки матки, находятся в контейнере и не высыхают. В ходе исследования методом жидкостной онкоцитологии в материал могут попасть слизь, эритроциты, лейкоциты. Цитолог отделяет клетки эндоцервикса и экзоцервикса, чтобы провести качественное исследование. Жидкостная онкоцитология считается более информативным методом диагностики. Но это достаточно дорогостоящее исследование, и в практике широко не используется.
Традиционная онкоцитология – основной способ, которым пользуются акушеры-гинекологи в своей практике для диагностики патологий шейки матки. Очень важны качество забора материала и техника его нанесения на стекло.
— Правильно ли я понимаю, что качество мазка может быть плохим (неинформативным)?
— Да, это возможно. Но такое бывает очень редко. Когда мы получаем результат онкоцитологии, взятой традиционным способом (на два стекла), то в нём обязательно отмечается, что мазок хорошего качества, содержит достаточное число клеток цилиндрического и плоского эпителия.
— Какие патологии могут быть выявлены в ходе исследования мазков на цитологию? Как правильно расшифровать результат исследования?
— Сама цель забора материала для анализа – ранняя диагностика патологий шейки матки. Результаты анализа мазков на цитологию шейки матки могут быть следующими:
А) «Цитограмма без особенностей. Негативный в отношении интраэпителиальных поражений и злокачественности материал». Это хороший результат, у женщины нет патологии шейки матки. Интраэпителиальные поражения – дисплазия шейки матки, которая является предраковым заболеванием.
Б) Следующий вид заключений цитологических исследований – «цитограмма ЦИН 1 (CIN1)», т. е. цитограмма дисплазии лёгкой степени. Это международная классификация.
В) Ещё один результат – цитограмма ЦИН 2 (CIN2), т. е. цервикальная интраэпителиальная неоплазия второй (средней) степени.
Г) Четвёртый возможный результат мазка – ЦИН 3 (CIN3), цервикальная интраэпителиальная неоплазия 3 степени. Это тяжёлая дисплазия шейки матки, расценивается как рак in situ (начальная ступень развития рака шейки матки).
Д) Следующее цитологическое заключение – рак шейки матки.
— Валентина Ивановна, а известны ли причины таких изменений? Почему они возникают?
— На сегодняшний день установлено, что причина дисплазии и рака шейки матки – ВПЧ-инфекция. ВПЧ – это аббревиатура вируса папилломы человека. Синоним ВПЧ-инфекции, который встречается в информационном поле – папилломавирусная инфекция (ПВИ).
Немецкий учёный Харальд цур Хаузен в 1983 году доказал, что рак шейки матки вызывается вирусом папилломы человека, передающимся половым путём. За это открытие в 2008 году он получил Нобелевскую премию.
— Что делают акушеры-гинекологи после того, как получат результаты мазка на цитологию?
— При выявленных дисплазиях (любой степени) выполняется кольпоскопия и биопсия шейки матки. Женщина обследуется на ВПЧ-инфицирование и проводится лечение ВПЧ-инфекции.
При получении результата цитологического исследования ЦИН 2 нужно провести выскабливание цервикального канала, а также биопсию шейки матки, чтобы исключить более тяжёлую патологию.
По результатам анализа ЦИН 3 мы направляем пациентку в онкодиспансер, где она в дальнейшем наблюдается.
По цитологическому заключению «рак шейки матки» женщина направляется в онкодиспансер, где ей проводят расширенную экстирпацию матки с придатками (операция Вертгейма). Впоследствии она наблюдается в онкодиспансере и проходит курс терапии.
Важно помнить, что каждая женщина должна обследоваться на папилломавирусную инфекцию. ВПЧ-инфицирование обязательно нужно лечить, чтобы предупредить развитие рака шейки матки. В ранней диагностике заболевания нам помогает обследование на цитологию и ВПЧ-инфекцию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Хвостикова Валентина Ивановна
В 1991 г. с отличием окончила Воронежский государственный медицинский институт, в 1993 г. – ординатуру по акушерству и гинекологии. Работала в областном роддоме.
Дополнительная специализация по УЗИ-диагностике.
В настоящее время – врач – акушер-гинеколог в «Клинике Эксперт» Воронеж. Принимает по адресу: ул. Пушкинская, д. 11.