Второй уровень родовспоможения что такое
Департамент здравоохранения Томской области
634041, Томская область, г. Томск, пр. Кирова, 41, Тел.: (3822) 999-101; Факс: (3822) 51-60-35
Департамент здравоохранения Томской области
634041, Томская область, г. Томск, пр. Кирова, 41, Тел.: (3822) 999-101; Факс: (3822) 51-60-35
Акушерско-гинекологическая помощь женскому населению
На территории Томской области оказание медицинской помощи осуществляется в 22 учреждениях.
Медицинская помощь осуществляется на следующих уровнях:
В зависимости от коечной мощности, оснащения, кадрового обеспечения все учреждения родовспоможения Томской области разделяются на группы (уровни) по возможности оказания медицинской помощи:
Перечень медицинских учреждений I уровня
| № п/п | Наименование медицинской организации | Сайт учреждения |
| 1 | ОГАУЗ «Александровская районная больница» | http://www.mauzacrb.ru |
| 2 | ОГБУЗ «Бакчарская районная больница» | http://bakcrb.ru |
| 3 | ОГБУЗ «Верхнекетская районная больница» | http://vkt-crb.tom.ru |
| 4 | ОГБУЗ «Зырянская районная больница» ⃰ | http://zyrcrb.tomsk.ru |
| 5 | ОГБУЗ «Кривошеинская районная больница» | http://krivosheino.ru |
| 6 | ОГБУЗ «Лоскутовская районная поликлиника» ⃰ | http://crb.tom.ru/lrp.html |
| 7 | ОГБУЗ «Моряковская участковая больница» ⃰ | http://crb.tom.ru/mub.html |
| 8 | ОГБУЗ «Парабельская районная больница» | http://parabelrb.ru |
| 9 | ОГБУЗ «Первомайская районная больница» | http://crb-pervom.ru |
| 10 | ОГБУЗ «Светленская районная больница № 1» ⃰ | http://svetl.tom.ru |
| 11 | ОГБУЗ «Тегульдетская районная больница» ⃰ | |
| 12 | ОГАУЗ «Томская районная больница» ⃰ | http://crb.tom.ru |
| 13 | ОГБУЗ «Чаинская районная больница» | http://chcrb.ru/ |
| 14 | ОГБУЗ «Шегарская районная больница» ⃰ | http://www.shegarcrb.ru |
Перечень медицинских учреждений II уровня
| № п/п | Наименование медицинской организации | Сайт учреждения |
| 1 | ОГБУЗ «Родильный дом № 1» | http://roddom-1.tomsk.ru/ |
| 2 | ОГАУЗ «Родильный дом им. Н. А. Семашко» | http://semashko.tomsk.ru |
| 3 | ОГАУЗ «Родильный дом № 4» | http://roddom4.tomsk.ru/ |
| 4 | ОГБУЗ «Асиновская районная больница» | http://acrb.tomsk.ru |
| 5 | ОГБУЗ «Каргасокская районная больница» | http://kargasokcrb.ru |
| 6 | ОГБУЗ «Кожевниковская районная больница» | http://kozhevnikovo.ru |
| 7 | ОГБУЗ «Колпашевская районная больница» | http://kolpcrb.tom.ru |
| 8 | ОГБУЗ «Молчановская районная больница» | http://03.tom.ru |
| 9 | ОГАУЗ «Стрежевская городская больница» | http://strjmed.ru |
III уровень – акушерские стационары, имеющие в своем составе отделение анестезиологии и реанимации для женщин, отделение реанимации и интенсивной терапии для новорожденных, отделение патологии новорожденных и недоношенных детей (II этап выхаживания), акушерский дистанционный консультативный центр с выездными анестезиолого-реанимационными бригадами для оказания экстренной и неотложной медицинской помощи женщинам Томской области, а так же акушерские стационары федеральных медицинских организаций, оказывающих специализированную медицинскую помощь женщинам в период беременности, родов, послеродовой период и новорожденным и оказывающие медицинскую помощь женщинам высокого риска
Для постановки на учет по беременности необходимо обратиться в женскую консультацию по месту прикрепления на медицинское обслуживание в рамках полиса обязательного медицинского страхованию.
Перечень медицинских учреждений III уровня
| № п/п | Наименование медицинской организации | Сайт учреждения |
| 1 | ОГАУЗ «Областной перинатальный центр» | http://opc.tomsk.ru |
| 2 | Перинатальный центр ФГБУ СибФНКЦ ФМБА России | http://med.tomsk.ru/index.php |
| 3 | ФГБУ НИИ акушерства, гинекологии и перинатологии СО РАМН | http://perinat.tomsk.ru/ |
Медицинская помощь при гинекологических заболеваниях женщинам Томской области оказывается в рамках реализации территориальной Программы государственных гарантий бесплатного оказания медицинской помощи в районных больницах, гинекологических отделений родильных домов города Томска, ОГАУЗ «Томская областная клиническая больница».
Экстренная гинекологическая помощь населению города Томска оказывается в отделениях гинекологии ОГБУЗ «Родильный дом № 1», ОГАУЗ «Родильный дом им. Н. А. Семашко», ОГАУЗ «Родильный дом № 4», гинекологической клинике ГБОУ ВПО СибГМУ Минздрава России.
При наличии показаний для оказания специализированной, в том числе высокотехнологичной, медицинской помощи женщины с гинекологической патологией направляются в медицинские организации, имеющие лицензии и врачей-специалистов соответствующего профиля в федеральных государственных учреждениях г. Новосибирска, г. Екатеринбурга, г. Москвы.
Роль трехуровневой системы организации медицинской помощи женщинам и детям в снижении младенческой смертности на примере Омской области
Омская государственная медицинская академия
Концепция долгосрочного социально-экономического развития Российской Федерации до 2020 г. определены Посланием Президента Российской Федерации Федеральному Собранию Российской Федерации и направлены на повышение уровня и качества жизни населения, улучшение демографической ситуации, повышение качества и доступности медицинской помощи, в первую очередь женщинам и детям.
В концепции охраны здоровья детей в Российской Федерации предполагается разработать меры по снижению уровня перинатальной и младенческой смертности посредством организации высокотехнологичной медицинской помощи. В частности речь идет о создании новых перинатальных центров, отделений второго этапа выхаживания новорожденных, находящихся в тяжелом состоянии [3].
Учреждения III уровня (областные, краевые, республиканские перинатальные центры, родильные дома (отделения), клиники вузов и федеральных научно-исследовательских институтов) составляют 5,2%.
Однако, несмотря на активно развивающуюся в течении последнего десятилетия сеть перинатальных центров на территории Российской Федерации, подавляющее большинство родов происходит в лечебных учреждениях, не имеющих материальных и кадровых ресурсов, необходимых для выхаживания недоношенных детей, реализации всех аспектов оказания помощи такому контингенту пациентов. Даже при хорошо развитой сети перинатальных центров до 60% недоношенных рождаются вне этих учреждений, из них около 13-15% перегоспитализируются в неонатальные центры [4].
Вышеуказанное диктует необходимость совершенствования организационно-методических, нормативно-правовых подходов организации оказания медицинской помощи беременным, роженицам и новорожденным.
Результаты исследования. Омская область относится к территориям, имеющим большую протяженность и низкую плотность населения. В городе Омске проживает около 80% населения, что характеризует область как высокоурбанизованный регион. В области имеется 5 городских округов и 32 муниципальных районов. Исходя из этих особенностей, основополагающим принципом организации оказания медицинской помощи в учреждениях родовспоможения стала ее регионализация.
До 2012 г. система здравоохранения в Омской области представляла собой разрозненные лечебные учреждения, в которых медицинская помощь осуществлялась по территориальному принципу.
Роды у беременных с тяжелой акушерской и экстрагенитальной патологией проходили в 5 муниципальных родильных домах города Омска и родильном доме бюджетного учреждения здравоохранения Омской области (БУЗОО) БУЗОО «Областная клиническая больница». Часто роды у таких беременных проходил даже в родильных отделениях ЦРБ, так отсутствовала возможность госпитализации женщин группы высокого риска в родильные дома Омска. При рождении детей с низкой и экстремально низкой массой тела в районах области проводились попытки их лечения на месте в центральной районной больнице с дальнейшей транспортировкой на второй этап выхаживания в БУЗОО «Областная клиническая больница».
Учитывая вышеуказанное, на территории Омской области до 2012 г. не существовало современной трехуровневой системы оказания медицинской помощи беременным и новорожденным, которая обеспечивала бы преемственность в организации медицинской помощи.
С целью оптимизации оказания медицинской помощи населению в 2012 г. произошло слияние городских и областных лечебно-профилактических учреждений в единую сеть под руководством Министерства здравоохранения Омской области.
С момента объединения всех лечебно-профилактических учреждений в единую сеть активно стали проводиться мероприятия по организации 3-х уровневая система оказания медицинской помощи матери и ребенку.
Нормативно правовую основу трехуровневая система оказания медицинской помощи женщинам и детям обрела с вступлением в силу распоряжения Министерства здравоохранения Омской области от 17 сентября 2013 г. № 308-р.
В настоящее время в Омской области служба родовспоможения представлена 3-уровневой системой:
Родильный дом БУЗОО «Областная клиническая больница» осуществляет помощь женщинам, относящимся к средней и высокой группам риска, проживающим в муниципальных районах Омской области, а также женщинам с кардиохирургической, нейрохирургической и тяжелой сосудистой патологией. В родильном доме БУЗОО «Областная клиническая больница» родоразрешаются женщины с выявленным пренатально пороком сердца у плода.
В структуре БУЗОО «Областная клиническая больница» развернуто консультативное отделение для женщин из муниципальных районов Омской области с высокой и средней группами риска, организован перинатальный консилиум, дистанционный консультативный центр с выездными анестезиолого-реанимационными акушерскими и неонатальными бригадами. Данное учреждение оснащено реанимобилями. Имеется возможность использования санитарной авиации.
БУЗОО «Городской клинический перинатальный центр» ориентировано на оказание медицинской помощи при преждевременных родах жительницам города Омска. В структуре лечебного учреждения развернуто отделение вспомогательных репродуктивных технологий, Центр планирования семьи, дистанционный консультативный центр с выездными анестезиолого-реанимационными акушерскими и неонатальными бригадами.
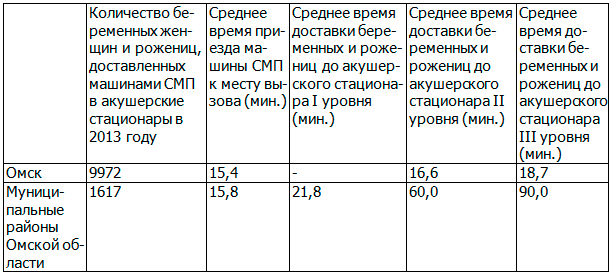
В условиях города Омска медицинская помощь детскому населению оказывается в высокоспециализированных лечебно-профилактических учреждениях, в связи, с чем показатель младенческой смертности находится на достаточно низком уровне. Однако в районных центрах проблема оказания реанимационной помощи детям является одной из серьезнейших задач. Это обусловлено рядом факторов и в первую очередь отдаленностью населенных пунктов муниципальных районов Омской области от акушерских стационаров второго и третьего уровней, имеющих возможность оказать медицинскую помощь ребенку на современном уровне (табл. 1).
Таблица 1. Информация о времени доезда машин скорой медицинской помощи (СМП) и доставки беременных и рожениц в акушерские стационары
Одним из возможных путей решения этой проблемы является создание специализированных подразделений, обеспечивающих оказание реанимационной помощи детям в стационарах первого уровня и их перегоспитализацию в более крупные лечебные учреждения.
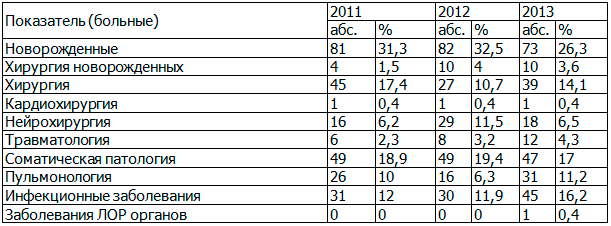
Таблица 2. Распределение пациентов реанимационно-консультативных центров по нозологическим формам за 2011-2013 г.
При анализе динамики количества выездов специалистов РКЦ за последние три года отмечается непрерывный рост выездов с целью оказания консультативной помощи, в том числе повторных выездов-консультаций (табл. 3).
Таблица 3. Характеристика выездной работы реанимационно-консультативного центра за 2011-2013 г.
Сотрудники РКЦ эффективно обеспечивают оказание высококвалифицированной медицинской помощи детям, как в условиях стационаров региона, так и во время транспортировки и создают преемственность в терапии, что является залогом благоприятного исхода и выздоровления пациента.
Организация трехуровневой системы оказания медицинской помощи женщинам и детям, создание единой перинатальной службы, развитие реанимационно-консультативной службы в Омской области, внедрение современных перинатальных технологий, основанных на доказательной медицине, стандартизация медицинской помощи позволило снизить репродуктивные потери в регионе.
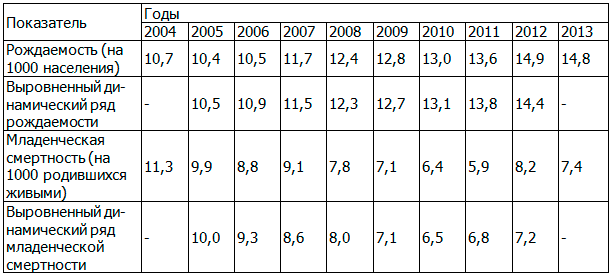
В Омской области в период с 2004 г. показатель рождаемости имеет стойкую тенденцию к росту. Выравнивание динамического ряда рождаемости методом скользящей средней обнаружило четко выраженную тенденцию к росту показателя, темп роста которого в 2013 г. по отношению к 2004 г. составил 38,3% (табл. 4).
На фоне положительной динамики рождаемости до 2012 г. отмечалось снижение уровня младенческой смертности. По результатам выравнивания динамического ряда младенческой смертности, несмотря на колебания показателя в отдельные годы, прослеживается четко выраженная тенденция к его снижению в период с 2004 по 2011 г., в последующие годы начинаются неблагоприятные изменения его уровня. В 2011 г. по отношению к исходному уровню показатель младенческой смертности снизился на 47,8%.
После перехода на новые критерии живорождения в 2012 году отмечен рост младенческой смертности на 38,9% по сравнению с предшествующим периодом. Но уже в 2013 г. отмечена положительная динамика снижения младенческой смертности. В целом за анализируемый период показатель младенческой смертности снизился на 34,5% по сравнению с исходным уровнем, различия достоверны (t=4,5; p=0,0001) (табл. 4).
Между количеством родившихся и числом детей, умерших на первом году жизни, выявлена обратная, средняя по силе связь (r=-0,68), коэффициент корреляции достоверен (t=2,61; p=0,0157).
Таблица 4. Динамика фактических и выровненных показателей рождаемости и младенческой смертности в Омской области за период 2004-2013 г.
Показатель младенческой смертности на территории Омской области на протяжении всего анализируемого периода был стабильно ниже, чем в Сибирском Федеральном округе (СФО) и Российской Федерации (РФ) в целом. Необходимо отметить, что, если в 2004 г. уровень младенческой смертности в Омской области был ниже среднего по СФО и РФ на 4,2% и 1,7% соответственно, то уже в 2013 г. младенческая смертность в регионе оказалась ниже данных показателей по СФО и РФ на 12,9% и 9,7% (табл. 5).
Таблица 5.Младенческая смертность в Омской области в сравнении с Сибирским Федеральным округом, Российской Федерацией в 2004 и 2013 г.
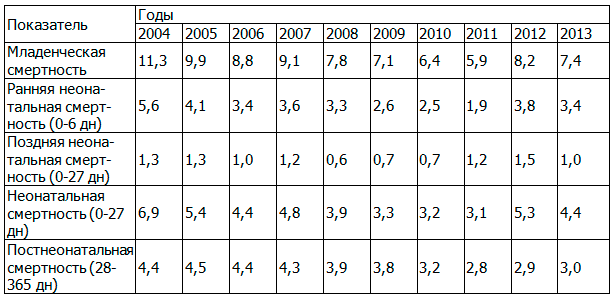
Анализ динамики младенческой смертности в различные возрастные периоды сохраняет основные тенденции, отраженные в анализе уровня общей младенческой смертности (табл. 6).
Таблица 6. Динамика возрастной структуры младенческой смертности в Омской области за период 2004-2013 г. (на 1000 родившихся живыми)
Полученные результаты позволяют сделать вывод, что за период 2004-2013 г. снижение младенческой смертности произошло преимущественно за счет уменьшения ее в неонатальном периоде на 36,2%. На этот процесс оказали влияние, прежде всего, высокие темпы снижения ранней неонатальной смертности начиная с 2004 г. Темп убыли в 2011 г. по отношению к исходному уровню составил 55,1%. После повышения показателя в 2012 г. в 1,7 раз, в 2013 г. младенческая смертность в неонатальный период вновь снизилась на 16,9%, различия достоверны (t=3,7; p=0,0002).
Необходимо отметить, что максимальное снижение неонатальной смертности произошло преимущественно в раннем неонатальном периоде (на 39,3%), различия достоверны (t=3,7; p=0,0002). Поздняя неонатальная смертность снизилась на 23,1%, однако различия не достоверны (t=0,9; p=0,3498).
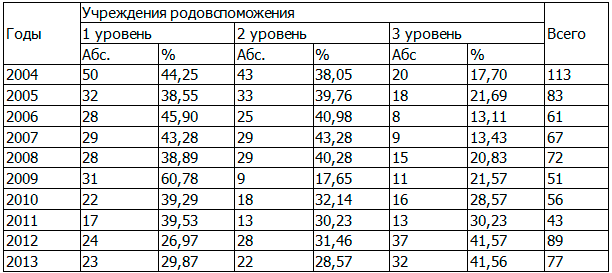
Снижение младенческой смертности преимущественно за счет ранней неонатальной смертности является ярким доказательством функционирования этапности оказания медицинской помощи женщинам и детям. Так если в 2004 г. максимальное количество случаев ранней неонатальной смертности происходили в учреждениях родовспоможения 1 уровня (44,25%), то в 2013 г. удельный вес их в общей структуре ранней неонатальной смертности снизился до 29,87% (табл. 7).
Таблица 7. Изменение удельного веса случаев ранней неонатальной смертности в зависимости от уровня учреждения родовспоможения в Омской области за период 2004-2013 годы (абс., в %)
Результаты проведенного анализа свидетельствуют, что, родоразрешение женщин, особенно высокой степени риска, в условиях маломощных акушерских отделений центральных районных больниц не всегда позволяет оказать высококвалифицированную медицинскую помощь и увеличивает младенческую смертность, причем не только в ЦРБ, но и в учреждениях III уровня, куда эти женщины нередко доставляются в крайне тяжелом состоянии.
В связи с этим руководителям органов управления здравоохранением субъектов Российской Федерации необходимо осуществлять строгий контроль за соблюдением этапности оказания акушерской помощи и своевременностью направления беременных высокого риска в учреждения III уровня, располагающие современными диагностическими возможностями, квалифицированными кадрами, имеющими отделения реанимации и интенсивной терапии.
Следует вести дистанционный мониторинг беременных высокой степени риска; развивать выездные формы оказания акушерско-гинекологической помощи; внедрять телемедицинские технологии. Все это позволит снизить материнскую смертность и обеспечить жительниц сельской местности высококвалифицированной медицинской помощью.
Второй уровень родовспоможения что такое
от 8 ноября 2013 года N 1329
ОБ УРОВНЯХ И ПОРЯДКЕ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ БЕРЕМЕННЫМ, РОЖЕНИЦАМ, РОДИЛЬНИЦАМ И НОВОРОЖДЕННЫМ
Одним из важнейших направлений деятельности органов и учреждений здравоохранения является охрана здоровья женщин и детей, в том числе оказание им доступной и квалифицированной акушерской и неонатальной помощи, снижение материнских и перинатальных потерь, профилактика инвалидности с детства.
Основополагающим принципом организации перинатальной помощи на современном этапе является регионализация.
В создании регионализации должны быть решены проблемы «трех задержек»:
— задержка в принятии решения о необходимости помощи;
— задержка в поступлении в лечебно-профилактическое учреждение;
— задержка в оказании адекватной помощи в лечебно-профилактическом учреждении.
Регионализация перинатальной службы предполагает разделение акушерско-гинекологических стационаров на три уровня, для каждого из которых определены специфические задачи и полномочия. Такая организация службы обеспечивает преемственность оказания помощи, основываясь на единых стандартах для всех уровней и на единых критериях госпитализации и перевода осложненных случаев.
Организационно-методической основой регионализации является концепция перинатального риска, которая исходит из необходимости оптимального соответствия степени риска родов для матери и ребенка возможностям лечебного учреждения, где проводятся роды.
Главным условием организации единой перинатальной службы являются интеграция и взаимодействие между медицинскими организациями всех уровней для обеспечения эффективной и безопасной помощи, своевременный перевод пациентов с одного уровня на другой.
Учитывая вышеизложенное, с целью дальнейшего снижения материнских и перинатальных потерь, повышения качества акушерской и неонатологической помощи за счет рационального распределения объемов медицинской помощи беременным женщинам, роженицам, родильницам, новорожденным на территории Вологодской области приказываю:
1.1. Положение об уровнях оказания медицинской помощи беременным, роженицам, родильницам и новорожденным на территории Вологодской области согласно приложению 1 к настоящему приказу.
1.2. Распределение родильных отделений центральных районных больниц I уровня за родильными отделениями и родильными домами II и III уровней согласно приложению 2 к настоящему приказу.
1.3. Форму «Мониторинг беременных высокого риска» согласно приложению 3 к настоящему приказу.
1.4. Алгоритмы ведения беременности у женщин из группы риска согласно приложению 4 к настоящему приказу.
1.5. Алгоритм оказания медицинской помощи при преждевременных родах согласно приложению 5 к настоящему приказу.
1.6. Алгоритм оказания медицинской помощи при дородовом излитии околоплодных вод согласно приложению 6 к настоящему приказу.
1.7. Алгоритм оказания медицинской помощи при тазовых предлежаниях плода согласно приложению 7 к настоящему приказу.
1.8. Алгоритм оказания экстренной медицинской помощи при послеродовых кровотечениях согласно приложению 8 к настоящему приказу.
1.9. Алгоритм оказания экстренной медицинской помощи при тяжелой преэклампсии, эклампсии согласно приложению 9 к настоящему приказу.
1.10. Карту наблюдения за новорожденным в лечебно-профилактических учреждениях Вологодской области согласно приложению 10 к настоящему приказу.
2. Руководителям медицинских организаций, подведомственных департаменту здравоохранения Вологодской области:
2.1. При организации работы по оказанию медицинской помощи беременным женщинам, роженицам, родильницам, новорожденным детям руководствоваться приложениями к настоящему приказу.
2.2. Взять под личный контроль и обеспечить своевременный перевод беременных женщин из групп риска по материнской и перинатальной смертности в стационар соответствующего уровня оказания помощи согласно приложениям настоящего приказа.
2.4. Обеспечить предоставление информации в Перинатальный центр БУЗ ВО «Вологодская областная клиническая больница» согласно приложению 3 настоящего приказа по телефону: (8172) 71-77-51 с 14 до 15 час., по факсу: (8172) 71-75-97 или электронной почте: vol_obl_boll@mail.ru до 3 числа месяца, следующего за отчетным.
2.5. Обеспечить готовность родильных отделений к оказанию неотложной акушерской помощи и первичной реанимации новорожденных.
2.6. Обеспечить оснащение оборудованием родильных отделений согласно приказу Министерства здравоохранения Российской Федерации от 1 ноября 2013 года N 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением вспомогательных репродуктивных технологий)».
3. Признать утратившим силу приказ департамента здравоохранения Вологодской области от 8 июля 2010 года N 750 «Об уровнях оказания медицинской помощи беременным, роженицам, родильницам и новорожденным».
4. Контроль за исполнением приказа оставляю за собой.
Исполняющий обязанности
начальника департамента
С.П.БУТАКОВ
Приложение 1
к Приказу
Департамента здравоохранения области
от 8 ноября 2013 года N 1329
ПОЛОЖЕНИЕ ОБ УРОВНЯХ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ БЕРЕМЕННЫМ, РОЖЕНИЦАМ, РОДИЛЬНИЦАМ И НОВОРОЖДЕННЫМ НА ТЕРРИТОРИИ ВОЛОГОДСКОЙ ОБЛАСТИ
Обеспечение преемственности и этапности оказания медицинской помощи беременным, родильницам, роженицам и новорожденным на территории Вологодской области основывается на:
— четком распределении учреждений по уровню и диапазону медицинской помощи;
— разработке медицинских рекомендаций о показаниях и порядке направления беременных на госпитализацию в учреждения различного уровня.
Все родовспомогательные учреждения по своим возможностям оказания перинатальной помощи делятся на три уровня.
Уровни оказания медицинской помощи беременным, роженицам, родильницам и новорожденным
Первый уровень
(акушерские стационары без круглосуточных постов акушеров-гинекологов и неонатологов, в которых медицинская помощь при беременности и родах оказывается при низкой степени риска родов)
Роды на первом уровне:
— в головном предлежании.
Ведение беременности даже из группы высокого риска возможно на первом уровне. Главное условие, чтобы женщина была своевременно проконсультирована врачом или врачами-специалистами, был составлен план ведения и при необходимости обеспечена своевременная госпитализация во время беременности и на роды.
Контингент беременных, рожениц, родильниц на первом уровне:
— повторнородящие женщины, имеющие в анамнезе до трех родов включительно, с неосложненным течением предыдущей беременности;
— первобеременные без акушерских осложнений и экстрагенитальных заболеваний с нормальными данными акушерской антропометрии;
— первородящие, имеющие не более одного аборта в анамнезе, не сопровождающегося осложнениями.
Во всех учреждениях первого уровня должны быть подготовленный персонал, медицинское оборудование для проведения интенсивной терапии при акушерских осложнениях (эклампсия, кровотечение и т.д.), для проведения первичной реанимации новорожденных, оценки состояния новорожденных, обеспечения ухода за ребенком в случае его заболевания, ведения ребенка и его стабилизации до приезда акушерской или неонатологической реанимационной бригады и перевода женщины или ребенка в медицинские учреждения, оказывающие сложные виды помощи.
Уровень помощи минимальный, но учреждение должно быть готово к оказанию интенсивной помощи согласно клиническим протоколам.