Гипоэхогенный участок в предстательной железе что это
Доброкачественная гиперплазия предстательной железы (ДГПЖ, аденома)
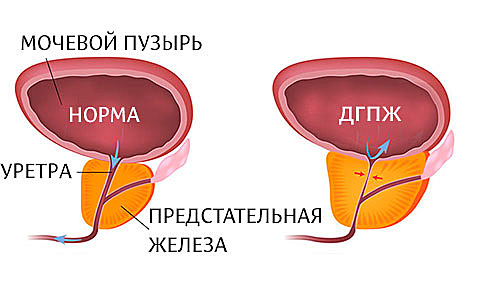
Возможные осложнения ДГПЖ
Исследование пациентов с раком предстательной железы показало, что в 80% случаев развитие злокачественного процесса происходило на фоне длительно существовавшей доброкачественной гиперплазии предстательной железы.
Диагностика ДГПЖ
Диагноз ДГПЖ устанавливает врач-уролог на основании жалоб, анамнеза, врачебного урологического осмотра пациента и результатов обследования. Важное значение имеет точная информация о частоте мочеиспусканий и его объёме в течение суток (с указанием времени).
Признаки гиперплазии простаты
Анализы и исследования
Общие клинические анализы крови и мочи
Биохимический анализ крови (мочевина, креатинин) – исключение/оценка почечной недостаточности
Определение уровня простат-специфического антигена (ПСА) в крови (маркёра воспаления и рака предстательной железы). ПСА при доброкачественной гиперплазии предстательной железы исследуется регулярно. Имеет значение уровень и темп нарастания ПСА.
Биопсия предстательной железы (при повышенном ПСА) для исключения/подтверждения рака простаты
Урофлоуметрия (измерение скорости потока мочи). Двукратная при выявлении отклонений.
Ультразвуковое исследование (УЗИ) почек и мочевыводящей системы, предстательной железы – трансабдоминальное и трансректальное (ТРУЗИ), в том числе исследование объёма остаточной мочи. Позволяет выявить/исключить мочекаменную болезнь, расширение чашечно-лоханочного аппарата, опухоли мочевыделителной системы, дивертикулы мочевого пузыря, оценить размеры, форму предстательной железы.
Эхопризнаки ДГПЖ (выявляемые при УЗИ)
Обзорная урография, экскреторная, ретроградная урография – рентгенологическое исследование мочевыделительной системы – почек, мочеточников, мочевого пузыря, уретры, в том числе с применением рентген-контрастного вещества. Оценка функции, строения мочевыводящей системы, положения почек и др.
Стадии ДГПЖ
ДГПЖ 3 – стадия декомпенсации – невозможность опорожнить переполненный мочевой пузырь, так как его растянутая мышца-детрузор уже не способна к сокращению. В то же время происходит капельное подтекание мочи. Она самопроизвольно выдавливается по каплям из мочевого пузыря в уретру за счёт постоянного поступления из почек. Возникает реальная угроза острой задержки мочи – невозможности опорожнения мочевого пузыря при непреодолимом желании помочиться. Эта ситуация требует экстренной хирургической помощи.
Лечение ДГПЖ
Консервативное
Используется комбинированная фармакотерапия, которая подбирается индивидуально и корректируется по ходу лечения наблюдающим пациента урологом.
Хирургическое
При неэффективности консервативной терапии, прогрессировании ДГПЖ, выраженных расстройствах мочевыделения, нарастании объёма остаточной мочи, развитии осложнений (камнеобразования, гематурии – эритроцитов в моче, почечной недостаточности и др.) необходима операция.
В Клиническом госпитале на Яузе практикуется современный метод хирургического лечения аденомы предстательной железы – эндоскопическая лазерная вапоризация, при которой доступ к предстательной железе осуществляется через уретру, а избыточная ткань железы выпаривается лазером.
Гипоэхогенный участок в предстательной железе что это
а) Дифференциальная диагностика очагового образования предстательной железы:
1. Распространенные заболевания:
• Доброкачественная узловая гиперплазия предстательной железы
• Кальцификация предстательной железы
• Карцинома предстательной железы
• Мелкоацинарная атипичная пролиферация предстательной железы
• Внутриэпителиальная неоплазия предстательной железы
• Простатит
• Ретенционная киста
• Очаговая атрофия/фиброз
2. Менее распространенные заболевания:
• Абсцесс предстательной железы
• Киста мюллерова протока
• Киста предстательной маточки
• Киста семенного пузырька
3. Редкие, но важные заболевания:
• Киста семявыбрасывающего протока
• Киста семявыносящего протока
• Другие первичные новообразования предстательной железы:
о Многокамерная цистаденома предстательной железы, саркома, мелкоклеточная и плоскоклеточная карцинома, стромальная опухоль с неопределенным потенциалом злокачественности
• Вторичные опухоли предстательной железы
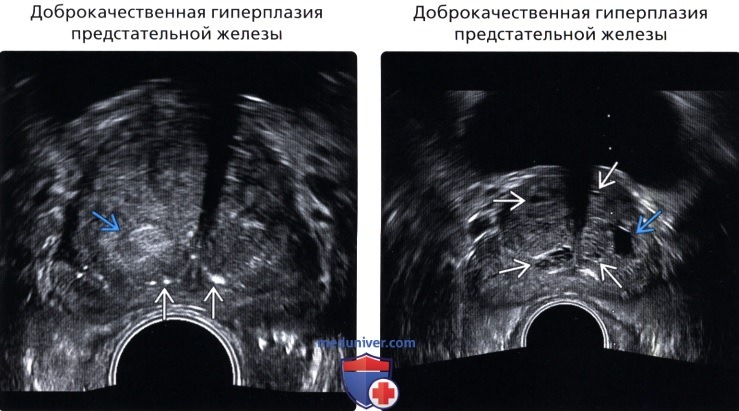
(Правый) ТРУЗИ, поперечное сканирование: множественные мелкие кистозные образования в увеличенной переходной зоне, большая часть представляет собой ретенционные кисты. Большая анэхогенная простая киста в переходной зоне слева, скорее всего, представляет собой кистозную дегенерацию при узловой доброкачественной узловой гиперплазии. 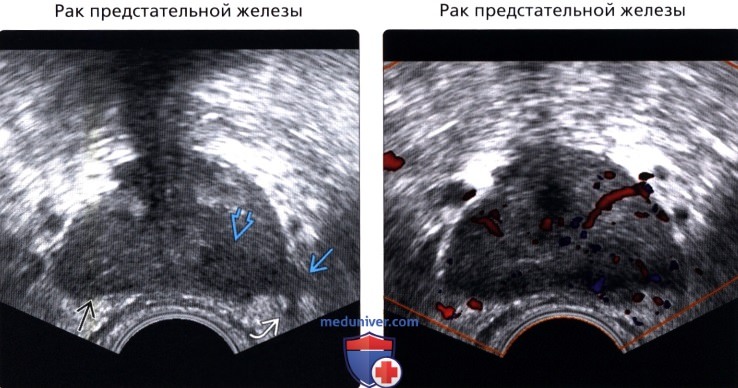
(Правый) УЗИ в режиме цветовой допплерографии: гиперваскуляризация образования периферической зоны слева и умеренная гиперваскуляризация периферической зоны справа. Патогистологическое исследование после простатэктомии показало многоочаговый рак, включая аденокарциному левой периферической зоны по Глисону 5+5 с распространением за пределы железы слева и инвазией в нервно-сосудистый пучок. 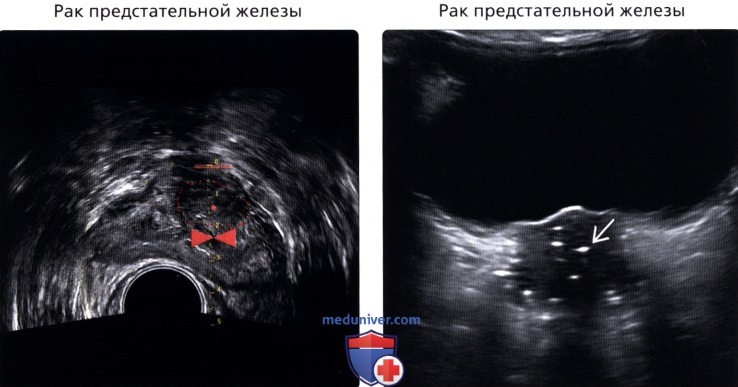
(Правый) Трансабдоминальное УЗИ: множественные, мелкие, с эхотенью, гиперэхогенные очаги расположенные по всей железе, соответствуют радиоактивным «зернам» при брахитерапии.
б) Важная информация:
2. Распространенные заболевания:
• Доброкачественная узловая гиперплазия предстательной железы:
о Увеличенная железа с гипер- и гипоэхогенными узлами; эхо-генность зависит от структуры
о Развивается из переходной зоны и периуретральных желез о ± кистозная дегенерация, встречается при большинстве кистозных образований предстательной железы; неровный контур, различный размер, может содержать кровоизлияние или кальцификацию
• Кальцификация предстательной железы:
о Часто случайная находка у бессимптомных пациентов; наблюдается при доброкачественных (простатит) и злокачественных (карцинома предстательной железы) заболеваниях; значимость не определена, возможно, зависит от зоны распространения
о Продукты секреции и десквамированные клетки называются амилоидные тельца — отложения кристаллов кальция — конкременты
• Карцинома предстательной железы:
о 70% развиваются из периферической зоны
о Часто неотличима от узловой формы доброкачественной гиперплазии предстательной железы переходной зоны
о В прошлом, карцинома предстательной железы на ТРУЗИ описывалась как гипоэхогенное образование периферической зоны, но другие не злокачественные элементы (простатит, атрофия, интраэпителиальная неоплазия предстательной железы) также гипоэхогенные; 17-57% гипоэхогенных образований имеют признаки рака
о > 30% карцином предстательной железы изоэхогенны
о С учетом ранней диагностики рака при помощи ПСА, исследование показало, что только 9% гипоэхогенных узлов представляют собой карциному в сравнении с 10% изоэхогенных очагов
• Мелкоацинарная атипичная пролиферация предстательной железы:
о Когда пункционная биопсия показывает очаги, которые, вероятно, являются карциномой предстательной железы, но либо диагностических признаков недостаточно, либо они слишком малы для постановки диагноза, они не трактуются как образование
о Если другие признаки отрицательные, проводится повторная биопсия
о у 40% мужчин с диагностированной атипией будет установлена карцинома предстательной железы при повторной биопсии
• Внутриэпителиальная неоплазия предстательной железы:
о Эпителиальная дисплазия желез предстательной железы
о Тактика при высокозлокачественной внутриэпителиальной неоплазии предстательной железы противоречива; диагностирование карциномы при повторной биопсии такое же, как у мужчин, чьи первичные результаты биопсии показали норму
• Ретенционная киста:
о Часто встречается; как правило, протекает бессимптомно; из-за обструкции ацинусов
о Округлые, однокамерные кисты с ровной стенкой; размер 1-2 см;
о Могут быть неотличимы от кистозной доброкачественной гиперплазии предстательной железы
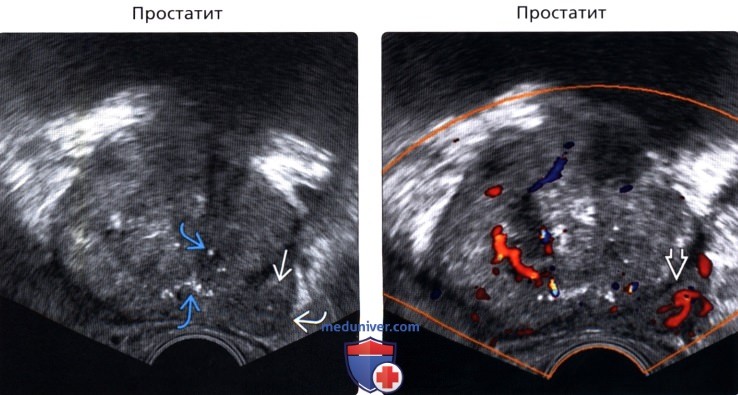
(Правый) УЗИ в режиме цветовой допплерографии: очаговая гиперваскуляризация. При патогистологическом исследовании биоптата полученного их этой зоны был выявлен очаговый простатит. 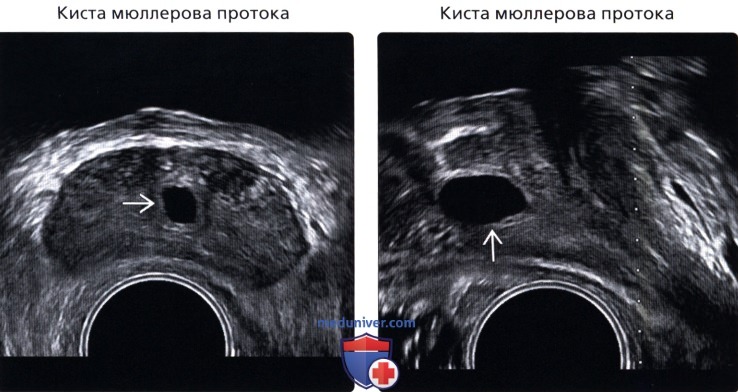
(Правый) УЗИ, сагиттальный срез у этого же пациента: каплевидная форма кисты с продолжением за пределы основания железы. Признаки наиболее соответствуют кисте мюллерова протока.
3. Менее распространенные заболевания:
• Абсцесс предстательной железы:
о Наиболее часто вследствие острого бактериального простатита
о Сложное скопление жидкости с толстой стенкой/перегородками и периферическим усилением васкуляризации ± некроз ± газ
о ТРУЗИ является методом выбора при оценке изменений; можно произвести аспирацию для постановки диагноза и лечения
• Киста мюллерова протока:
о Нарушение атрофии остатков мюллерова протока
о Как правило, диагностируется у пациентов между 20-40 годами; распространенность 5%
о Расположена по средней линии, но может быть немного в стороне от нее; типичная каплеобразная форма кисты; не сообщается с уретрой
о Обычно, большая, может выступать над основанием железы ± конкременты; сообщается о злокачественности
о Сложно дифференцировать от кисты предстательной маточки; не ассоциировано с аномалиями мочеполовой системы
• Киста предстательной маточки:
о Расширение остатков мюллеровых протоков
о Как правило, у пациентов 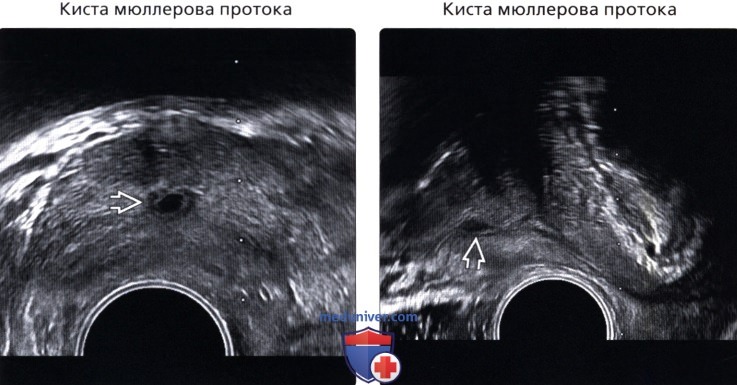
(Правый) На сагиттальном срезе, эта киста имеет каплевидную форму, но не выступает за пределы основания железы и, возможно, сообщается с уретрой. Возраст пациента и отсутствие мочеполовых аномалий говорит скорее в пользу кисты мюллерова протока, чем кисты предстательной маточки, но они часто неразличимы. Умеренное утолщение может быть вследствие воспаления или суперинфекции. 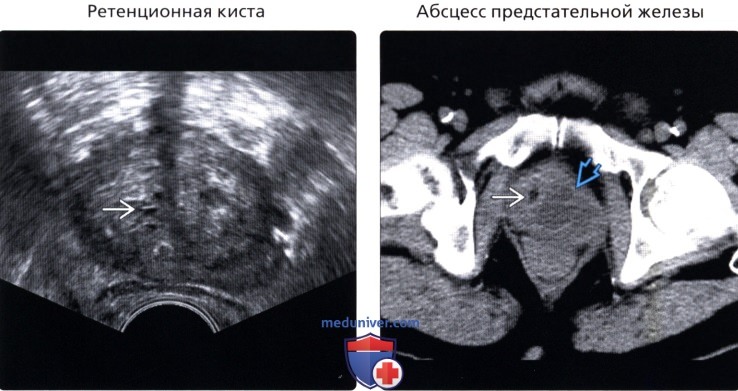
(Правый) Аксиальная КТ без контрастирования: дольчатое кистозное образование в левой доле предстательной железы, приводящее к отклонению вправо уретрального катетера. У этого пациента с лихорадкой и инфекцией мочевыводящих путей, находки соответствуют абсцессу предстательной железы. Пациенту было выполнено дренирование под контролем ТРУЗИ.
4. Редкие заболевания:
• Киста семявыбрасывающего протока:
о Врожденная или приобретенная обструкция семявыбрасывающего протока
о Парамедианная киста в основании, может быть по средней линии на уровне семенного бугорка или выше ± внутрикистозные конкременты
о Сперматозоиды в жидкости кисты
• Киста семявыбрасывающего протока:
о Экстрапростатическая, расположена над железой; врожденная и приобретенная
• Другие первичные новообразования предстательной железы:
о Многокамерная цистаденома предстательной железы:
— Редкая доброкачественная опухоль; большое кистозное образование малого таза с множеством перегородок
о Саркома предстательной железы:
— Чаще встречается у молодых мужчин (35-60 лет)
— Преимущественно солидное, гетерогенное, васкуляризованное образование; высокозлокачественные опухоли имеют некроз
о Кистозная аденокарцинома предстательной железы:
— Очень редко встречается, 0.6% всех карцином предстательной железы
— Кистозное образование с толстой стенкой и пристеночным узлообразованием
• Вторичные опухоли предстательной железы:
о Распространение злокачественных образований, расположенных около предстательной железы, лимфома, метастазы
о Рак мочевого пузыря наиболее частая опухоль, вторично инфильтрирующая железу
о Лимфома железы и метастазы встречаются очень редко
о Лимфома предстательной железы, как правило, развивается вторично; первичная лимфома предстательной железы чрезвычайно редкое заболевание
о Метастазы в предстательной железе описаны при меланоме, раке легкого и раке яичка
5. Другая важная информация:
• Имитация кист предстательной железы и перипростатических кист:
о ТУРП-дефект
о Дивертикул мочевого пузыря
о Эктопическое включение мочеточника, уретероцеле
о Неправильно установленный катетер Фолея
6. Альтернативный дифференциальный диагноз:
• Кистозное образование:
о Интрапростатические
— По срединной линии: кисты мюллерова протока и предстательной маточки
— Парамедианное расположение: киста семявыбрасывающего протока
— Латеральное расположение: ретенционные кисты, дегенеративные кисты при гиперплазии предстательной железы
— Различное расположение: кистозные новообразования, абсцессы
• Солидные образования:
о Центральное положение: узловая доброкачественная гиперплазия предстательной железы, карцинома предстательной железы
о Периферическое расположение: карцинома предстательной железы, атипия, интраэпителиальная неоплазия предстательной железы, простатит, фиброз/атрофия
в) Список использованной литературы:
1. Dorin RP et al: Prostate atypia: Does repeat biopsy detect clinically significant prostate cancer? Prostate. 75(7):673-8, 2015
2. Smolski M et al: Prevalence of prostatic calcification subtypes and association with prostate cancer. Urology. 85(1 ): 178-81, 2015
3. Chu LC et al: Prostatic stromal neoplasms: differential diagnosis of cystic and solid prostatic and periprostatic masses. AJR Am J Roentgenol. 200(6):W571-80, 2013
4. Shebel HM et al: Cysts of the lower male genitourinary tract: embryologicand anatomic considerations and differential diagnosis. Radiographics. 33(4): 1125-43, 2013
5. Schull Aet al: Imaging in lower urinary tract infections. Diagn Interv Imaging. 93(6):500-8, 2012
6. Galosi AB et al: Cystic lesions of the prostate gland: an ultrasound classification with pathological correlation. J Urol. 181 (2):647-57, 2009
7. Curran S et al: Endorectal MRI of prostatic and periprostatic cystic lesions and their mimics. AJR Am J Roentgenol. 188(5): 1373-9, 2007
Видео УЗИ простаты в норме и при патологии
Редактор: Искандер Милевски. Дата обновления публикации: 6.2.2021
Ультразвуковая визуализация поражений предстательной железы
Авторы: Michael Mitterberger, Wolfgang Horninger, Friedrich Aigner, Germar M. Pinggera, Ilona Steppan, Peter Rehder, and Ferdinand Frauscherb
Вступление
УЗИ является широко используемым и хорошо переносимым методом визуализации для оценки состояния простаты. Последние технические достижения в области ультразвуковых технологий привели к появлению новых аспектов в анализе предстательной железы. Структурный анализ применяется для измерения объема простаты, изучения эхотекстуры и иллюстрации жесткости или эластичности ткани. Функциональный анализ иллюстрирует макрососудистость и микрососудистость, которые являются показателями тканевой перфузии.
Анатомия простаты
Предстательная железа находится между шейкой мочевого пузыря и мочеполовой диафрагмой, чуть впереди прямой кишки. Железа традиционно описывается на основе патологической зональной архитектуры. Эти отделы состоят из передней фибромышечной стромы, которая лишена железистой ткани, переходной зоны, центральной зоны, периуретральной зоны и периферической зоны. Далее предстательная железа делится на вершину и основание (направлено вверх к нижней границе мочевого пузыря). Нормальная предстательная железа имеет размеры примерно 3 × 3 × 5 см или объем 25 мл. 70% рака простаты находятся в периферической зоне, тогда как 20% выходят из переходной зоны и 10% из центральной зоны. Нервно-сосудистый пучок протекает двусторонне вдоль заднелатерального аспекта простаты и является преимущественным путем распространения опухоли.
Предстательная железа производит и выделяет щелочную жидкость, которая заряжает и защищает сперму во время эякуляции. Обычно простата изменяется и увеличивается с возрастом. Простатит, доброкачественная гиперплазия предстательной железы (ДГПЖ) и рак предстательной железы (РПЖ) являются наиболее распространенными типами заболеваний предстательной железы. РПЖ является наиболее распространенным злокачественным новообразованием у мужчин. Трансректальное ультразвуковое исследование (ТРУИ) является широко используемым методом визуализации для оценки простаты. Преимущества ТРУИ по сравнению с другими методами – это низкая стоимость, хорошая доступность и возможность визуализации простаты в реальном времени.
Острый и хронический простатит
Распространенность простатита колеблется от 5% до 11%. Простатит встречается в любом возрасте, и его частота увеличивается с годами. Острый бактериальный простатит часто начинается с озноба и лихорадки, дискомфорта в животе, боли в промежности и жжения при мочеиспускании. При хроническом бактериальном простатите (когда симптомы сохраняются в течение не менее 3 месяцев) боль в промежности и увеличение частоты болезненного мочеиспускания являются наиболее распространенными симптомами. Острый или хронический бактериальный простатит с подтвержденной или предполагаемой инфекцией следует отличать от синдрома хронической тазовой боли (СХТБ) в соответствии с классификацией, предложенной Национальным институтом диабета и заболеваний органов пищеварения и почек. Патофизиология простатита не совсем понятна. У пациентов с простатитом активность простатического антибактериального фактора снижается, а рН очень щелочной. Бактерии (чаще всего Escherichia coli) проникают в предстательную железу путем восходящей уретральной инфекции, рефлюкса инфицированной мочи в протоки предстательной железы или лимфатического / гематогенного распространения. Острый бактериальный простатит на УЗИ представлен в виде гипоэхогенного ободка вокруг простаты, а цветное допплеровское изображение показывает усиление кровотока (Рис. 1). Абсцесс предстательной железы выглядит сонографически как гипоэхогенная линия жидкости. При хроническом бактериальном простатите можно обнаружить диффузное усиление контрастного вещества. Контрастные агенты показывают повышенную перфузию предстательной железы во время острой и хронической инфекции, однако они не используются в обычной клинической практике, так как никаких исследований по этой проблеме не проводилось.
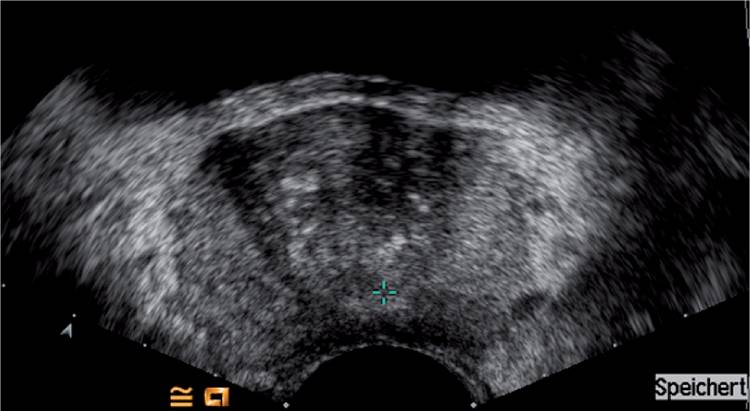
Рисунок 1: Снимок простаты у 55-летнего мужчины с уровнем ПСА 3,25 нг / мл без подозрительной области.
Доброкачественная гиперплазия предстательной железы
Более 32 миллионов мужчин во всем мире имеют симптомы, связанные с ДГПЖ, и ДГПЖ поражает более 50% мужчин в возрасте старше 60 лет и до 90% мужчин в возрасте старше 70 лет. ДГПЖ представляет собой доброкачественное заболевание предстательной железы и состоит из узловой гиперплазии фиброзной, мышечной и железистой ткани в периуретральной и переходной зонах. Точная патофизиология ДГПЖ до сих пор неизвестна, но, вероятно, она связана с гормональными изменениями, которые происходят с возрастом у мужчин. ДГПЖ во время ТРУИ выглядит как эхогенная и неподвижная масса. ТРУИ в основном используется для оценки объема простаты, что имеет решающее значение для терапевтических стратегий. Объем простаты может быть оценен последовательной планиметрией, ортогональной плоскостью, вращательным телом (одиночная плоскость, эллипсоид) и трехмерными методами. Предполагается, что поэтапная планиметрия является наиболее точным методом определения объема простаты, но она требует много времени и громоздкого специального оборудования. Одномерные измерения предпочтительнее в клинике. Формула вытянутого эллипсоида, умножает наибольший переднезадний (высота), поперечный (ширина) и цефалокаудальный (длина) диаметры предстательной железы на 0,524 (В × Ш × Д × π / 6), вероятно, является наиболее часто используемым методом, поскольку он быстрый, воспроизводимый, и было показано, что имеет высокую корреляцию с фактическим объемом простаты.
Рак простаты
РПЖ является наиболее распространенным злокачественным заболеванием среди мужчин в западных странах. Кроме того, РПЖ обычно протекает бессимптомно на ранней стадии, и большинство видов рака локализуются в периферической зоне. У пациентов с повышенными значениями простат-специфического антигена (ПСА) подозревается РПЖ, и поэтому проводится цифровое ректальное исследование и биопсия под руководством ТРУИ. Визуализация играет центральную роль в выявлении, локализации и постановке пациентов с РПЖ.
Трансректальная визуализация
Использование режима серой шкалы ТРУИ все еще является руководством для биопсии простаты. Классический РПЖ выглядит на ТРУИ как гипоэхогенный узелок, однако это было в эпоху, предшествующую ПСА. В настоящее время из-за низких предельных значений ПСА РПЖ обнаруживается на более ранней стадии, и многие очаги рака кажутся изоэхогенными и, следовательно, не могут быть обнаружены с помощью серой шкалы.
В результате скрининга ПСА с низкими пороговыми значениями произошла поэтапная миграция в сторону менее агрессивного, ограниченного органами рака. Стадия чувствительности в исследованиях с использованием серой шкалы варьировала от 30% до 50% с специфичностью от 77% до 96%. Трехмерное ТРУИ помогло в оценке экстракапсулярного расширения и инвазии семенного пузырька.
Трансректальная цветная допплеровская визуализация
Цветная допплеровская визуализация хорошо известна для изображение макрососудистости и, следовательно, перфузии. РПЖ имеет повышенную плотность микрососудов по сравнению со здоровой тканью предстательной железы. Следовательно, доплеровская визуализация кровотока в сосудистой сети может помочь в обнаружении и локализации РПЖ (Рис. 2). Кроме того, степень рака положительно коррелирует со степенью доплеровского сигнала. В других исследованиях сравнивали систематические биопсии под допплерографическим контролем с достижением уровня обнаружения до 40%.
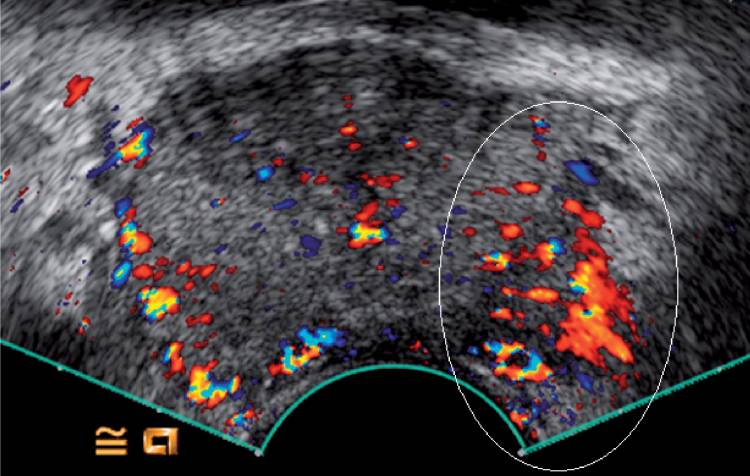
Рисунок 2: Допплерография с усилением цвета демонстрирует явно большее усиление левой стороны (белый эллипсоид). Целевая биопсия подтвердила наличие очага рака, Глисон 3 + 4.
Трансректальная допплерография с контрастным усилением
УЗИ с контрастом можно использовать для иллюстрации макрососудистости и микрососудистости. Микропузырьки с липидной или галактозной оболочкой, заполненной инертным газом, диаметром 1–10 мкм вводят внутривенно. Эти микропузырьки могут быть использованы в качестве усилителя сигнала для УЗИ, что приводит к визуализации кровотока в микрососудах. Новые контрастные вещества постоянно разрабатываются. Наиболее широко используемыми ультразвуковыми агентами при РПЖ являются Левовист (Schering, Германия) и SonoVue (Бракко, Италия). Для обнаружения контрастного вещества могут применяться несколько различных методов приема сигналов.
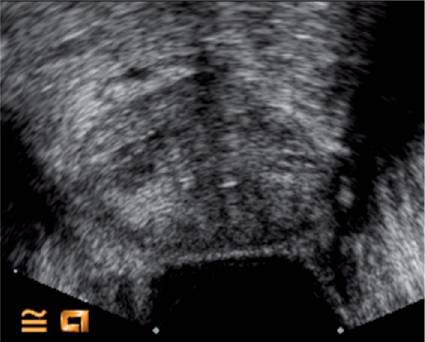
Рисунок 3: Снимки в режиме серых шкал простаты у 57-летнего мужчины с уровнем ПСА 4,8 нг / мл без подозрительной области.
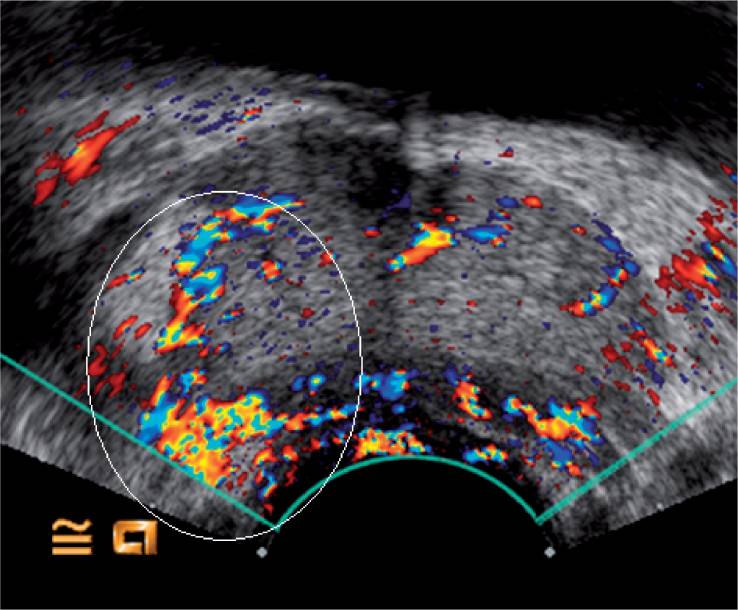
Рисунок 4: Допплерография с усилением цвета демонстрирует явно большее усиление правой стороны (белый эллипсоид). Целевая биопсия подтвердила наличие очага рака, Глисон 3 + 4.
Трансректальные контрастно-специфические методы УЗИ
Разработка специфических УЗИ методик использования контрастных веществ открыла новый потенциал в обнаружении микрососудистости. Эти методы используют нелинейные свойства контрастных веществ и, следовательно, обеспечивают лучшее осевое и пространственное разрешение.
Халперн и др. оценивали обнаружение РПЖ и распознавание доброкачественных образований из ткани злокачественной простаты с контрастным УЗИ с использованием непрерывной гармонической визуализации и прерывистой гармонической визуализации, а также непрерывного цветового и энергетического допплера. Целевые очаги биопсии были получены из мест наибольшего усиления. РПЖ был обнаружен в 363 очагах биопсии у 104 из 301 субъекта (35%). РПЖ был обнаружен в 15,5% (175 из 1133) целевых очагов и в 10,4% (188 из 1806) секстантных очагов (P
Новые методы ультразвуковой визуализации были разработаны, чтобы лучше отделить информацию от эхо-пузырьков и тканей. Отображение последовательности импульсов каденции и контраста (CPS) – это многоимпульсный метод с низким энергопотреблением, при котором импульсы с различной амплитудой и фазой передаются, а полученные эхо-сигналы суммируются. Эта последовательность визуализации приводит к существенному подавлению ткани, что позволяет обнаруживать присутствие небольшого количества контрастных веществ, сохраняемых в ткани. Кроме того, CPS можно использовать с низким механическим индексом для предотвращения разрушения пузырьков, что является обязательным требованием для последовательной визуализации целевых контрастных агентов (Рис. 5).
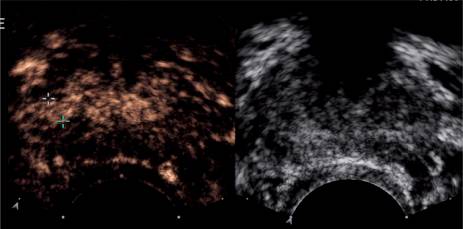
Рисунок 5: Снимки предстательной железы у 60-летнего мужчины с уровнем ПСА 7,4 нг / мл. Никаких отклонений не наблюдалось при визуализации (с правой стороны). Каденция контрастно-импульсного секвенирования (CPS) показывает быстро усиливающееся поражение (через 18 с после введения болюса) с правой стороны (между перекрестными линиями). Усиление сильнее, чем в оставшейся ткани простаты. Три из пяти целевых очагов были положительными на рак.
Эластография в режиме реального времени
Другой недавно внедренный метод – эластография в режиме реального времени (RTE), которая позволяет продемонстрировать распределение эластичности ткани в одном УЗИ срезе. Этот многообещающий метод рассчитывается с помощью алгоритмов постобработки и не требует контрастного вещества. Таким образом, RTE – это метод, который показывает разные области с разной жесткостью в цветном кодированном изображении одновременно с B-режимом или режимом серых шкал. RTE находилась на стадии исследований в течение многих лет, но только недавно приблизилась к клинической практике, и в различных опубликованных исследованиях появляется все больше доказательств того, что RTE еще больше улучшит обнаружение РПЖ.
Сперандео и др. сообщили о пользе визуализации эластичности для дифференциации злокачественных и доброкачественных поражений. Они использовали эластичность ткани для выявления рака на основе деформации ткани при ручном сжатии предстательной железы трансректальным датчиком. Сумура и др. сравнивали эластограммы с патологическими данными образцов простатэктомии. Они сообщили, что уровень обнаружения опухолей даже объемом менее 1 мл составлял 73% и составлял 100% для опухолей объемом более 5 мл. Они также сообщили, что частота выявления опухолей, расположенных в задней части железы (74%), была почти равна частоте выявления опухолей в передней части (75%).
Саломон и др. использовали эластографию для определения чувствительности и специфичности выявления РПЖ у пациентов, которым назначена радикальная простатэктомия. 109 пациентов с подтвержденной биопсией локализованного РПЖ подверглись эластографии перед радикальной простатэктомией. Они обнаружили чувствительность и специфичность для обнаружения РПЖ 75,4% и 76,6% соответственно. (Рис. 6 и Рис. 7).
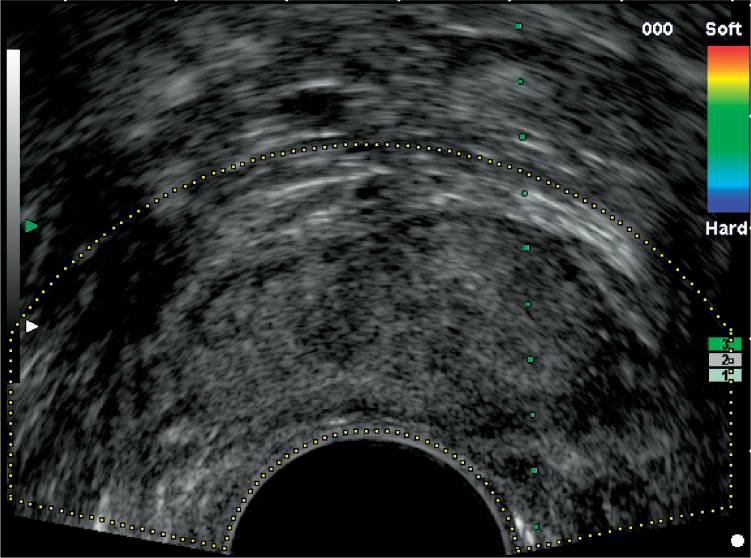
Рисунок 6: Поперечное трансректальное изображение простаты без четких доказательств рака предстательной железы.
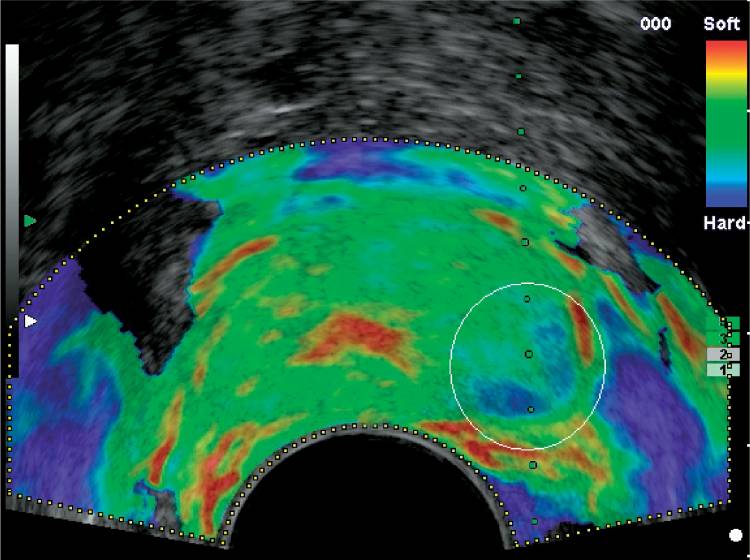
Рисунок 7: Соответствующее эластографическое изображение простаты. Эластограмма показывает четко видимую более жесткую область (синего цвета) с подозрением на рак простаты на левой стороне предстательной железы (белая точка).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Итог
Трансректальная биопсия простаты под УЗИ контролем с минимальным количеством 10 биопсийных очагов периферической зоны остается золотым стандартом для обнаружения РПЖ в случае повышенного уровня ПСА. Эластографически направленная биопсия с контрастным усилением или в реальном времени может значительно увеличить обнаружение РПЖ. УЗИ с контрастным усилением позволяет обнаруживать значительно более высокий балл по шкале Глисона, что важно для оценки РПЖ. Эластография в реальном времени, по-видимому, предлагает новый потенциал в постановке РПЖ по сравнению с результатами радикальной простатэктомии. Кроме того, новые контрастные методы могут улучшить диагностику РПЖ и даже избежать ненужных биопсий в будущем.
