невус в офтальмологии что это такое
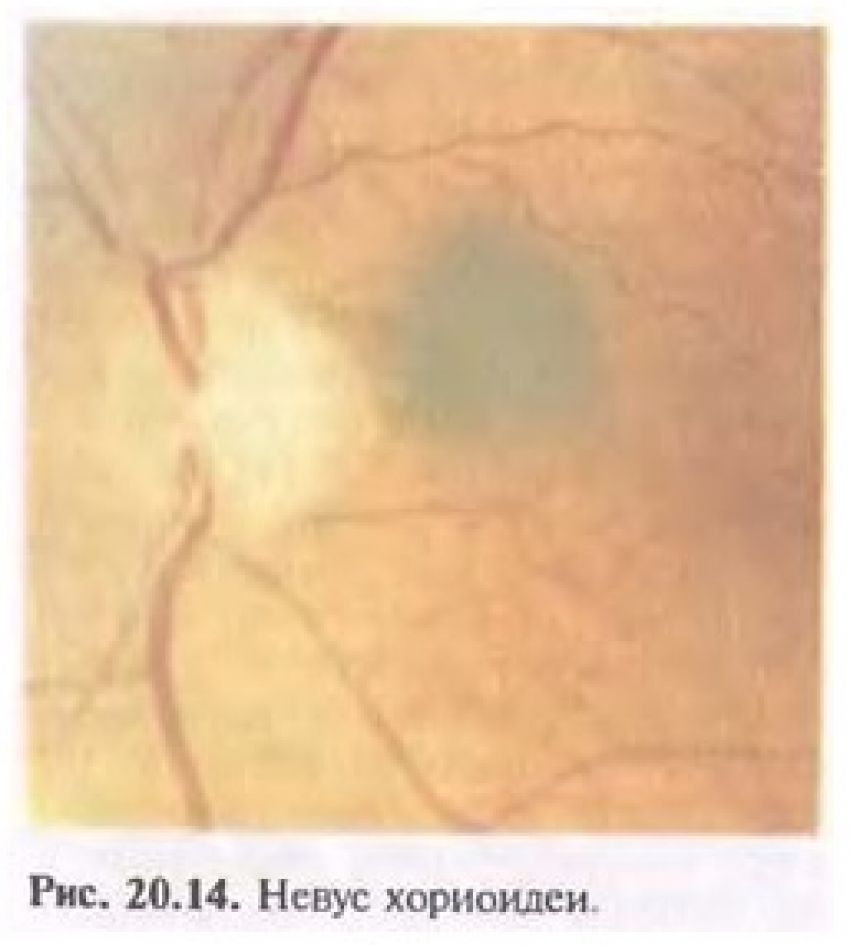
Пигментный невус хориоидеи глаза
Автор:

Невус хориоидеи – это пигментное образование скопления меланоцитов (пигментных клеток). Как правило, невусы образуются с рождения, однако, их пигментация проявляется позже, в препубертатный период. Поэтому, обнаруживают их, в большинстве случаев, уже у людей взрослых. У женщин и у мужчин невусы встречаются с одинаковой частотой.
Обычной локализацией для невуса хориоидеи является область заднего отдела глазного дна, за экватором. Однако, иногда, он встречается в преэкваториальной зоне и даже непосредственно в зоне экватора.
На ранних этапах своего развития, подобные невусы локализуются на поверхностных слоях сосудистой оболочки, с возрастом, распространяясь в ее глубжележащие ткани.
Видео нашего специалиста о невусе
Классификация невусов
В офтальмологии принято подразделять невусы на стационарные и прогрессирующие. Кроме того, среди хориоидальных невусов, выделяют типичные, атипичные и подозрительные.
Отличительной особенностью, прогрессирующего невуса хориоидеи, является увеличение в объеме. Претерпевать изменения может его форма, нарушается однородность окраски, наблюдается нечеткость границ. В прилегающих областях сетчатки возникают дистрофические изменения, хориоидальные сосуды могут быть сдавленными. В ряде случаев иногда наблюдается серозная отслойка сетчатки. Нередко снижается зрение, с появлением перед глазами пятен и искажением изображений. Прогрессирующие невусы относят к группе высокого риска озлокачествления. При этом, прогрессирующим, невус считается при выявлении его изменений в динамике. Выявление у пациента первичного невуса хориоидеи с вышеописанными признаками, дает повод считать его «подозрительным».
Атипичными называют невусы не имеющие окраски (беспигментные), а также «гало-невусы», окруженные зоной более бледной сосудистой оболочки (признак атрофии). Гистологически они состоят из клеток с дистрофическими явлениями, что считается одним из признаков злокачественного роста.
Диагностика
Лечение невусов
Для типичного стационарного невуса хориоидеи, специального лечения или длительного наблюдения, не требуется, так как риск злокачественной трансформации его клеток, крайне низок. Однако, эти образования подлежат обязательной документальной регистрации.
На каком этапе начинается озлокачествление невуса, предсказать невозможно. Поэтому залогом здоровья пациента, является тщательное выполнение рекомендаций врача, регулярные повторные визиты к специалисту и. как можно раньше начатое лечение, при наличии показаний.
В офтальмологическом центре «Московская Глазная Клиника» можно пройти полное обследование на новейшей аппаратуре при подозрении на невус сосудистой оболочке и дальнейшее лечение (при необходимости) у ведущих специалистов по сетчатке в Москве.
Уточнить стоимость той или иной процедуры, записаться на прием в нашу клинику можно по телефону в Москве 8(499)322-36-36 или номеру 8(800)777-38-81 (звонок бесплатный с мобильных и для регионов РФ) ежедневно с 9:00 до 21:00. Вы можете так же воспользоваться формой онлайн-записи.
Невус в офтальмологии что это такое
а) Клиническая картина. Хотя невус хориоидеи может быть врожденным, он редко встречается у маленьких детей (1). Клетки-предшественники невуса могут присутствовать с рождения, но до пубертатного периода они клинически никак не проявляют себя, возможно, отчасти из-за того, что в этот период происходит накопление пигмента в изначально беспигментном новообразовании. Невус хориоидеи обычно впервые выявляется во взрослом возрасте, он может быть пигментным или амеланотическим, плоским или минимально выступать в стекловидную камеру. На основании результатов популяционного исследования Синей горы (Blue Mountain population-based study), Sumich et al. (3) установили, что невус хориоидеи был диагностирован у 7% европеоидов старше 49 лет, размеры невуса состав ляли в среднем 1,5 мм. В большом клиническом исследовании, выполненном Shields et al. (1), средний возраст пациентов с невусом хориоидеи, направлявшихся в центр онкологии глаза, составил 60 лет, средний размер невуса составил 5,5 мм. Большинство невусов хориоидеи имеют толщину менее 2 мм.
Со временем на поверхности невуса появляются друзы. Приблизительно в 10% случаев развивается отслойка пигментного эпителия сетчатки (26, 27), хориоидальная неоваскуляризация на поверхности невуса встречается менее чем в одном проценте случаев (1, 36-39). Некоторые невусы хориоидеи имеют крупные размеры (> 10 мм в диаметре), но не сопровождаются другими факторами риска и поэтому классифицируются как гигантские невусы хориоидеи (14). Другим интересным симптомом является наличие вокруг невуса беспигментного кольца («halo», гало), встречающегося в 5% случаев невуса хориоидеи (13). Выявлена связь беспигментного кольца (гало) вокруг невуса с ранее диагностированной меланомой кожи, таким образом, не исключено, что гало развивается в результате аутоиммунной реакции. Кроме того, гало вокруг невуса является благоприятным прогностическим признаком, снижающим вероятность озлокачествления новообразования.
Несколько работ посвящены оценке частоты роста или перерождения невуса в меланому (2-7). Математически частота развития меланомы из невуса хориоидеи оценивается как 1 на 8845 (7). Основные статистические факторы риска, позволяющие выявить подозрительную с точки зрения перерождения в меланому опухоль, включают в себя толщину опухоли более 2 мм, скопление субретинальной жидкости, наличие жалоб, появление на поверхности невуса оранжевого пигмента и локализация невуса в 3 мм от диска зрительного нерва или ближе (1, 4-6, 10). Недавно были выявлены дополнительные факторы, повышающие вероятность роста опухоли, в том числе акустическая пустота при ультразвуковом исследовании, отсутствие гало и друз (6).
Считается, что увеличение размеров невуса хориоидеи с высокой вероятностью указывает на его озлокачествление и развитие меланомы. Однако некоторые невусы в течение многих лет могут демонстрировать медленный рост, около 1 мм или менее, и все же оставаться доброкачественными (12).
Клинические примеры невуса хориоидеи:
КЛИНИЧЕСКИЕ ВАРИАНТЫ НЕВУСА ХОРИОИДЕИ
б) Диагностика. В последнее время в диагностике невуса хориоидеи были достигнуты заметные успехи. Изменения, наблюдаемые при флюоресцентной ангиографии, варьируют от гипофлюоресценции более мелких и более темных новообразований до более интенсивной гиперфлюоресценции более крупных менее пигментированных невусов. Диагностическое значение ультразвукового исследования невелико, но с его помощью можно измерять толщину невуса при первичном обследовании и позже в процессе наблюдения. Все шире применяется оптическая когерентная томография с увеличенной глубиной проникновения (enhanced depth imaging optical coherence tomography-EDI-OCT), она позволяет на ранней стадии заболевания выявлять такие факторы риска, как скопление субретинальной жидкости, кистозный отек сетчатки и отложения оранжевого пигмента на поверхности невуса (24-28). Исследование аутофлюоресценции чаще выполняется с целью выявления на поверхности невуса отложений оранжевого пигмента, которые также являются одним из прогностических факторов малигнизации (29-32).
в) Патологическая анатомия. Гистологически невус хориоидеи образован высокодифференцированными веретеновидными, овоидными или округлыми меланоцитами с различной степенью выраженности пигментации цитоплазмы (33). Специфический клинико-гистологический вариант невуса-меланоцитома- обсуждается ниже. Вторичные изменения прилегающих структур (34) также описаны ниже в разделе, посвященном патологической анатомии меланомы заднего отдела сосудистой оболочки.
д) Список использованной литературы:
1. Shields CL, Furuta М, Mashayekhi A, et al. Clinical spectrum of choroidal nevi based on age at presentation in 3422 consecutive eyes. Ophthalmology 2008; 115(3): 546-552.
2. Ganley JP, Comstock GW. Benign nevi and malignant melanomas of the choroid. Am J Ophthalmol 1973;76:19-25.
3. Sumich P, Mitchell P, Wang JJ. Choroidal nevi in a white population. Arch Ophthalmol 1998; 116:645-650.
4. Shields CL, Shields JA, Kiratli H, et al. Risk factors for metastasis of small choroidal melanocytic lesions. Ophthalmology 1995;102:1351-1361.
5. Shields CL, Cater JC, Shields JA, et al. Combination of clinical factors predictive of growth of small choroidal melanocytic tumors. Arch Ophthalmol 2000; 118:360-364.
6. Shields CL, Furuta M, Berman EL, et al. Choroidal nevus transformation into melanoma: analysis of 2514 consecutive cases. Arch Ophthalmol 2009; 127(8):981-987.
7. Singh AD, Kalyani P, Topham A. Estimating the risk of malignant transformation of a choroidal nevus. Ophthalmology 2005; 112:1784-1789.
8. Hale PN, Allen RA, Straatsma BR. Benign melanomas (nevi) of the choroid and ciliary body. Arch Ophthalmol 1965;74:532-538.
9. Brown GC, Shields JA, Augsburger 1J. Amelanotic choroidal nevi. Ophthalmology 1981 ;88:1116-1120.
10. Augsburger JJ, Schroeder RP, Territo C, et al. Clinical parameters predictive of enlargement of melanocytic choroidal lesions. Br J Ophthalmol 1989;73: 911-917.
11. Shields CL, Furuta M, Mashayekhi A, et al. Visual acuity in 3422 consecutive eyes with choroidal nevus. Arch Ophthalmol 2007; 125(11): 1501-1507.
12. Mashayekhi A, Siu S, Shields CL, Shields JA. Slow enlargement of choroidal nevi: a long-term follow-up study. Ophthalmology 2011;118(2):382—388.
13. Shields CL, Maktabi AM, Jahnle E, et al. Halo nevus of the choroid in 150 patients: the 2010 Henry van Dyke Lecture. Arch Ophthalmol 2010;128(7):859 864.
14. Shields CL, Shields JA. Clinical features of small choroidal melanoma. Curr Opin Ophthalmol 2002;13:135-141.
15. Li HK, Shields CL, Mashayekhi A, et al. Giant choroidal nevus clinical features and natural course in 322 cases. Ophthalmology 2010:117(2):324-333.
16. Mims J, Shields JA. Follow-up studies on suspicious choroidal nevi. Ophthalmology 1978;85:929-943.
17. Pro M, Shields JA, Tomer TL. Serous detachment of the fovea associated with presumed choroidal nevi. Arch Ophthalmol 1979;96:1374-1377.
18. Zografos L, Mantel 1, Schalenbourg A. Subretinal choroidal neovascularization associated with choroidal nevus. Ear J Ophthalmol 2004;14:123-131.
19. Gonder JR, McCarthy EF, Augsburger JJ, et al. Visual loss associated with choroidal nevi. Ophthalmology 1982;89:961-965.
20. Shields CL, Ramasubramanian A, Kunz WB, et al. Choroidal vitiligo masquerading as large choroidal nevus: a report of four cases. Ophthalmology 2010; 117(1): 109-113.
21. Shields CL, Nickerson S, Al-Daamash S, et al. Waardenburg syndrome: iris and choroidal hypopigmentation: findings on anterior and posterior segment imaging. JAMA Ophthalmol 2013;131:1167-1173.
22. You QS, Xu L, Jonas JB, et al. Change in choroidal nevi during a 5-year follow-up study: the Beijing Eye Study. Br J Ophthalmol 2010;94(5):575-578.
23. Johnson RN, McDonald HR, Ai E, et al. Camera artifacts producing the false impression of growth of choroidal melanocytic lesions. Am J Ophthalmol 2003;135:711-713.
24. Muscat S, Parks S, Kemp E, et al. Secondary retinal changes associated with choroidal naevi and melanomas documented by optical coherence tomography. Br J Ophthalmol 2004;88:120-124.
25. Espinoza G, Rosenblatt B, Harbour JW. Optical coherence tomography in the evaluation of retinal changes associated with suspicious choroidal melanocytic tumors. Am J Ophthalmol 2004;137:90-95.
26. Shields CL, Mashayekhi A, Materin MA, et al. Optical coherence tomography of choroidal nevus in 120 consecutive patients. Retina 2005;25:243-252.
27. Shah SU, Kaliki S, Shields CL, et al. Enhanced depth imaging optical coherence tomography of choroidal nevus in 104 cases. Ophthalmology 2012;119(5): 1066—1072.
28. Shields CL, Kaliki S, Rojanaporn D, et al. Enhanced depth imaging optical coherence tomography of small choroidal melanoma: comparison with choroidal nevus. Arch Ophthalmol 2012;130(7):850-856.
29. Lavinsky D, Belfort RN, Navajas E, et al. Fundus autofluorescence of choroidal nevus and melanoma. Br J Ophthalmol 2007;91( 10):1299 1302.
30. Shields CL, Pirondini C, Bianciotto C, et al. Autofluorescence of choroidal nevus in 64 cases. Retina 2008;28(8):1035-1043.
31. Gbndbz K, Pulido JS, Ezzat K, et al. Review of fundus autofluorescence in choroidal melanocytic lesions. Eye (bond) 2009;23(3):497-503.
32. Parodi MB. Transpupillary thermotherapy for subfoveal choroidal neovascularization associated with choroidal nevus. Am J Ophthalmol 2004;138:1074-1075.
33. Naumann GO, Hellner K, Naumann LR. Pigmented nevi of the choroid. Clinical study of secondary changes in the overlying tissue. Trans Am Acad Ophthalmol Otolaryngol 1971;75:110-123.
34. Shields JA, Rodrigues MM, Sarin LK, et al. Lipofuscin pigment over benign and malignant choroidal tumors. Trans Am Acad Ophthalmol Otolaryngol 1976;81:871-881.
35. Shields, JA, Shields CL, Peairs R, et al. Laser photocoagulation of small melanocytic choroidal lesion. Sixteen year follow up and rationale for treatment. Ophthalmic Lasers Surg 2006;37:79-81.
36. Almeida A, Kaliki S, Shields CL. Autofluorescence of intraocular tumors. Curr Opin Ophthalmol 2013;24:222-232
37. Stanescu D, Wattenberg S, Cohen SY. Photodynamic therapy for choroidal neovascularization secondary to choroidal nevus. Am J Ophthalmol 2003;136:575-576.
38. GarcHa-Arum H J, Amselem L, Gunduz K, et al. Photodynamic therapy for symptomatic subretinal fluid related to choroidal nevus. Retina 2012;32(5):936-941.
39. Chiang A, Bianciotto С, Maguire JI, et al. Intravitreal bevacizumab for choroidal neovascularization associated with choroidal nevus. Retina 2012;32(1):60—67.
40. Naseripour M, Shields CL, Shields JA, et al. Pseudohypopyon of orange pigment overlying stable choroidal nevus. Am J Ophthalmol 2001; 132: 416-417.
41. Sarici AM, Shah SU, Shields CL, et al. Cutaneous halo nevi following plaque radiotherapy for uveal melanoma. Arch Ophthalmol 2011;129(11): 1499— 1501.
42. Hashmi F, Rojanaporn D, Kaliki S, et al. Orange pigment sediment overlying small choroidal melanoma. Arch Ophthalmol 2012;130:937-938.
Редактор: Искандер Милевски. Дата публикации: 2.6.2020
Пигментный невус сосудистой оболочки (хориоидеи)
В большинстве случаев это врожденная особенность глаза, однако заметная пигментация появляется не сразу, а к достижению человеком препубертатного периода. Поэтому, как правило, выявляются невусы у взрослых уже людей, одинаково часто у женщин и у мужчин.
Типы и виды невусов сосудистой оболочки глаза
Невусы хориоидеи подразделяются на стационарные и прогрессирующие. Кроме того, выделяют типичные, атипичные и подозрительные образования.
Невус хориоидеи прогрессирующего типа имеет тенденцию увеличиваться в объеме. При этом его форма может меняться, границы становятся нечеткими, однородность окраса нарушается. В ткани сетчатки возникают дистрофические изменения, сдавливаются сосуды хориоидеи. В некоторых случаях рост невуса провоцирует наступление серозной отслойки сетчатки. Зрение в некоторых случаях прогрессивно снижается, перед глазами появляются пятна, изображение искажается. Подобные невусы традиционно относятся в группу высокого риска перерождения в злокачественное образование.
О прогрессирующем невусе говорят только по данным динамического наблюдения. Когда у человека хориоидальный невус с описанными выше признаками выявлен впервые, его считают «подозрительным».
Атипичные невусы – это беспигментные образования. Как и «гало-невусы», находящиеся в зоне атрофии сосудистой оболочки, имеющей более бледную окраску, они состоят (по данным гистологических исследований) из патологических клеток с очагами дегенерации. Это принято считать симптомом их злокачественного течения.
Диагностика
Обнаружение невуса обычно происходит случайно при офтальмоскопии – инструментальном исследовании глазного дна. Для установки окончательного диагноза необходимо динамическое наблюдение за образованием, регулярные осмотры глазного дна с применением цветных фильтров. Невус хориоидеи хорошо определяется в красном свете, а при применении зеленого света происходит «исчезновение» стационарного невуса. С зеленым фильтром определяются изменения ткани сетчатки, которые характерны для образования с прогрессирующим течением. УЗИ в отдельных случаях дает возможность определить выстояние образования. Проведение флуоресцентной ангиографии с контрастным веществом при диагностике стационарных невусов подтверждает, что изменений в прилегающих сосудах нет. При прогрессирующем образовании, обнаруживается выпот флюоресцеина из прилегающих к невусу сосудов сквозь их неполноценные стенки.
Лечение хориоидальных невусов
Типичный не прогрессирующий невус хориоидеи специального лечения не требует. Отсутствует необходимость и в его длительном наблюдении, так как риск трансформации его в злокачественное образование крайне низок. Однако, его выявление следует регистрировать документально.
Атипичные, как и подозрительные невусы обязательно подлежат фоторегистрации картины глазного дна, требуют частых (несколько раз в год) повторных осмотров и УЗ-исследований. При установлении диагноза «прогрессирующий невус» необходимо раннее назначение адекватного лечения, так как образование является потенциально злокачественной опухолью.
В качестве терапии пигментных невусов назначают фото- и лазеркоагуляцию. При своевременно начатом лечении прогноз, как правило, благоприятный.
На каком этапе развития невуса может начаться его озлокачествление, точно определить нельзя, поэтому при установленном диагнозе залогом дальнейшего здоровья пациента становятся раннее начало лечения, безоговорочное следование рекомендациям врача и систематические осмотры глазного дна. Доверьте здоровье ваших глаз специалистам нашего центра! Благодаря техническому оснащению центра и наличию всех необходимых препаратов, наши пациенты имеют возможность получить полный объем терапии, соответствующей высоким мировым стандартам без необходимости лечения за рубежом.
Невус в офтальмологии что это такое
Современные методы лечения
Доброкачественные пигментные опухоли хориоидеи
ГБУ РО «КБ им. Н.А. Семашко»
Врач офтальмолог поликлинического отделения
Невусы подразделяют на стационарные ( стабильные) и прогрессирующие (растущие).
Чаще всего невусы бывают предметом случайной находки при обследовании у офтальмолога. Они представлены плоскими или слегка проминирующими ( выбухающими) очагами (до 1 мм) сероватого или серо-зелёного цвета с перистыми и чёткими границами, диаметр их 1-6 мм.
При увеличении размеров невуса изменяется окраска поверхности невуса на более интенсивную, границы его становятся менее чёткими. Эти изменения свидетельствуют о переходе стационарного невуса в прогрессирующий. При этом жалобы отсутствуют. В основе диагностики невуса лежит типичная офтальмоскопическая картина. Помогает в диагностике исследование глазного дна с цветными фильтрами. При офтальмоскопии в красном свете невус хориоидеи становится особенно отчётливо видимым, в то время как при исследовании в зелёном свете стационарный невус «исчезает», остаются видимыми лишь изменения при прогрессирующем невусе.
Стационарные невусы не требуют лечения, но нуждаются в динамическом наблюдении.
Стационарный невус имеет хороший прогноз как для зрения, так и для жизни. Прогрессирующий невус следует рассматривать как потенциально злокачественную опухоль.
Показано динамическое наблюдение офтальмолога. При этом необходимо проводить фотографирование глазного дна, отмечая размеры невуса, характер окраски, ее равномерность, изменения в окружающей сетчатке. Показаны дополнительные методы обследования ( флюоресцентная ангиография, ультразвуковая биометрия, исследование центрального зрения, периметрия с целью выявления относительных и абсолютных дефектов полей зрения).
Невус в офтальмологии что это такое
ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
ФГБУ «НИИ глазных болезней» РАМН, Москва
ФГБУ «Поликлиника №1» Управления делами Президента Российской Федерации, Сивцев Вражек пер., 26/28, Москва, Российская Федерация, 119002
Невусы хориоидеи: особенности клинического течения
Журнал: Вестник офтальмологии. 2015;131(1): 5-11
Бровкина А. Ф., Стоюхина А. С., Попова З. С. Невусы хориоидеи: особенности клинического течения. Вестник офтальмологии. 2015;131(1):5-11.
Brovkina A F, Stoiukhina A S, Popova Z S. Choroidal nevi: clinical features. Vestnik Oftalmologii. 2015;131(1):5-11.
https://doi.org/10.17116/oftalma201513115-11
ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
Частота невусов хориоидеи (НХ) варьирует в пределах 1—10%. Дифференцировать маленькую меланому и малигнизированный НХ трудно. Для обозначения нетипичных невусов, занимающих промежуточное место между невусом и истинной меланомой хориоидеи, используют термины «прогрессирующий невус» и «подозрительный невус». Риск трансформации НХ в меланому колеблется в пределах 0,78—7%, что требует детализации их клинической картины. Цель — изучить особенности клинической картины невусов хориоидеи с учетом характера их роста. Материал и методы. Наблюдали 80 (84 глаза) пациентов с НХ, мужчин 23, женщин 57; средний возраст 65,33±3,26 года. Срок наблюдения составил 12—48 мес. В 26 (30,95%) случаях выявлено комбинированное поражение: НХ и возрастная макулярная дегенерация. Результаты. НХ чаще встречается у женщин (71,25%). В правом глазу НХ локализован в 36 глазах, в левом — в 48. Билатеральный НХ наблюдали в 5% случаев. Длительность наблюдения 12—48 мес. Юкстапапиллярно НХ локализовался в 11,9%, 29,76% — в макулярной зоне. В 10 глазах НХ распространялся на пара- и фовеолярную зоны. Для НХ типична округлая форма (73,8%), овальную форму имели 26,2%. Вариации диаметра НХ при первичном обращении составили 1—9 мм (среднее 2,93 мм). Выделены признаки стационарных невусов, не требующих наблюдения. Увеличение размеров НХ, появление изменений в надлежащей сетчатке свидетельствуют о его прогрессии. Заключение. По клинической картине НХ следует классифицировать на стационарные и прогрессирующие. Наличие признаков прогрессирования в нем диктует необходимость тщательного наблюдения пациентов. Увеличение признаков прогрессирования деструкции в надлежащей сетчатке, появление первых признаков нарушения зрительных функций — факторы высокого риска развития меланомы.
ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
ФГБУ «НИИ глазных болезней» РАМН, Москва
ФГБУ «Поликлиника №1» Управления делами Президента Российской Федерации, Сивцев Вражек пер., 26/28, Москва, Российская Федерация, 119002
Невус хориоидеи (НХ) — доброкачественная опухоль, начинающая свой рост в наружных ее отделах. Большая часть невусов возникает с рождения, но пигментация их проявляется значительно позже. Чаще их обнаруживают случайно на четвертом десятилетии жизни. По данным литературы 60—90-х годов XX в., частота НХ варьирует в пределах 1—10% [1, 2]. Прицельное исследование, проведенное во время общей аутопсии, выявило НХ в 6,5% глаз [3]. Последующие клинические наблюдения показали присутствие НХ у 6—6,5% взрослого населения [2, 4]. Этот показатель, вероятнее всего, значительно выше и зависит от тщательности офтальмоскопии и степени окраски невуса. К примеру, G. Brown и соавт. [5], прицельно обследовав 800 человек, по офтальмоскопическим признакам диагностировали НХ у 374 (46,75%) обследованных, причем 5,1% невусов оказались беспигментными. Клинически Н.Х. выявляют в возрасте 18—84 лет (средний возраст 56, 62—69 лет и даже 74 года) [6—9]. Около 89% невусов расположены в заднем полюсе глаза, 11% — в области экватора и в преэкваториальной зоне. Ранее Н.Х. определяли как одиночное пигментированное поражение хориоидеи синевато-серого или серого цвета с максимальным диаметром до 500 мкм [2].
В большинстве случаев опухоль плоская, может проминировать, но не более 0,33 мм [10]. В последние годы в литературе наметилась тенденция относить к НХ пигментные образования, превышающие указанные параметры в 32 и 11 раз соответственно [8, 9, 11]. В то же время длительные наблюдения свидетельствуют, что при диаметре НХ 5 мм и толщине 1,5 мм озлокачествление его в течение года наступает у 2%, через 5 лет — у 9%, а через 10 лет — у 13% пациентов [11]. Большинство меланом хориоидеи, которые в конечном счете приводят к гематогенному метастазированию, на момент выявления и начала лечения имеют размер 7×2 мм [10, 12, 13]. Связано это с тем, что дифференцировать маленькую меланому и малигнизированный НХ чрезвычайно трудно. На протяжении многих лет это служило причиной использования различной терминологии для характеристики НХ. С 30-х годов прошлого столетия такие исследователи, как H. Wagener (1930), A. Reese (1957), W. Green (1985) и E. Albers (1997) рассматривали НХ как доброкачественную меланому, но меланома по сути своей не может быть доброкачественной. С конца 90-х годов ХХ века для обозначения нетипичных невусов, занимающих по офтальмоскопической картине промежуточное место между невусом и истиной меланомой хориоидеи, в литературе начали использовать термины «прогрессирующий невус» [14] и «подозрительный невус» [15]. Поскольку в целом риск трансформации НХ в меланому колеблется в пределах 0,78—7% [9, 11, 16, 17], возникает объективная необходимость детализации клинической картины НХ, не представляющих угрозу жизни пациента, и раннее выявление малигнизированных невусов. Цель — изучить особенности клинической картины невусов хориоидеи с учетом характера их роста.
Материал и методы
Всего под наблюдением находятся 80 пациентов с НХ (84 глаза), средний возраст 65,33±3,26 года. Мужчин — 23 (23 глаза), средний возраст 63,05±5,75 лет, женщин — 57 (61 глаз), средний возраст 66,71±3,96 года. Средний срок наблюдения составил 1,74±0,2 года (12—48 мес.). В 26 случаях выявлено комбинированное поражение: НХ и возрастная макулярная дегенерация (ВМД).
Во всех случаях НХ обнаружили случайно во время диспансерного осмотра или при офтальмоскопии в связи с жалобами пациентов на снижение зрения.
Всем пациентам проведено стандартное офтальмологическое обследование и при необходимости применены специализированные методы: ультразвуковое исследование (УЗИ) с прицельным сканированием в зоне локализации НХ и цифровая фоторегистрация глазного дна. Результаты сопоставляли с данными архивных фотографий глазного дна. При наличии дополнительных включений на его поверхности выполняли аутофлюоресценцию (АФ), флюоресцентную ангиографию глазного дна (ФАГ) и оптическую когерентную томографию сетчатки (ОКТ). Оценивали следующие параметры невуса: форму, максимальный диаметр, проминенцию и его локализацию (в том числе удаленность от макулярной зоны), степень интенсивности окраски, наличие или отсутствие друз на поверхности невуса и других включений.
Статистическую обработку выполняли в программе Microsoft Excel.
Результаты и обсуждение
Возраст, когда впервые выявляют НХ, колеблется, по данным литературы, от 4 до 87 лет (в среднем 57 лет) [18]. В наблюдаемой группе больных с НХ (80 человек) средний возраст оказался несколько выше как среди мужчин, так и среди женщин, что можно объяснить меньшей возрастной вариацией (20—84 года). Этим же можно объяснить и достаточно высокий процент сочетанного поражения: ВМД и НХ (30,95%).
Мнения о гендерной предрасположенности к НХ разноречивы: новообразование выявляли у 60% женщин и 40% мужчин [18] или наоборот, значительно чаще у мужчин [19]. По нашим данным, НХ чаще встречаются у женщин (71,25%), что соответствует частоте меланом хориоидеи: у женщин она составляет 65,55%, у мужчин — 34,45% [20].
В правом глазу НХ был выявлен несколько реже (36 глаз), в левом — чаще (48 глаз). В 4 случаях (5%, все женщины) НХ имели билатеральную локализацию. Длительность наблюдения составила 12—48 мес (в среднем 1,74±0,2 года). Локализация Н.Х. представлена на рис. 1. Преимущественно невусы располагались в темпоральной половине (68,67%), в назальной половине и по средней линии — практически одинаково часто (14,28 и 15,47% соответственно). Юкстапапиллярную локализацию невусов наблюдали в 11,9%, в макулярной зоне — в 29,76% случаев. В 10 глазах НХ распространялся на пара- и фовеолярную зоны (рис. 2). Соответственно локализации невуса у всех больных отсутствовали изменения в поле зрения в виде абсолютных или относительных скотом. Именно сохранность зрения, в том числе периферического, характерна для истинных НХ [7]. Максимальный диаметр и форма НХ представлены в табл. 1. Толщина их, по данным эхобиометрии, составила от 0 до 1 мм.



Оказалось, что для НХ более типична округлая форма (73,8%), овальную форму наблюдали в 26,2% всех случаев.
Вариации максимального диаметра НХ при первичном обращении составили 1—9 мм (в среднем 2,93 мм). В процессе роста организма возможно увеличение и невусов. Не так давно было показано, что диаметр НХ может увеличиваться в среднем на 0,06 мм в год, более часто это наблюдали у лиц моложе 40 лет [18, 21]. Исходя из этих данных, можно полагать, что с учетом факта появления НХ с рождения истинно доброкачественные образования к моменту их выявления (шестая декада жизни) не должны превышать 4—5 мм в диаметре. Как показывают наши данные, при среднем возрасте пациентов 65,33±3,26 года выявленные НХ имели максимальный диаметр до 5 мм в 84,52% случаев, и только у 4,76% обследованных он оказался более 7 мм. Между тем в последние годы к НХ рекомендуют относить пигментные новообразования хориоидеи с большими вариациями диаметра (3—16 мм) и толщины (0,8—3,6 мм) [8, 11, 18, 22], и это при том, что 4,5—7% НХ малигнизируются [9, 11, 23]. Учитывая наблюдаемую корреляцию величины диаметра НХ с частотой их озлокачествления, предлагаемое в литературе увеличение диаметра для хориоидального невуса не допустимо.
Поверхность невуса может быть окрашена в достаточно ровный интенсивно коричневый или аспидно-серый цвет (табл. 2), границы образования четкие и неровные. Равномерно пигментированную окраску НХ наблюдали чаще при небольших невусах, размеры которых с учетом возраста пациентов на протяжении длительного времени практически не менялись. С помощью ФАГ и АФ выявляли гипофлюоресценцию, а на ОКТ над невусом — небольшую пролиферацию пигментного эпителия (ПЭ) при отсутствии изменений в надлежащей сетчатке (рис. 3).


Создается впечатление, что аспидно-серая окраска появляется по мере увеличения размеров невуса. Можно предположить, что подобный признак обусловлен возникающими в надлежащей сетчатке изменениями. Действительно, при ОКТ у таких пациентов выявляли наличие субретинальной жидкости, друзы (от единичных до множественных) (рис. 4, а) и изменения в надлежащем ПЭ (см. рис. 4, б). Появлению друз на поверхности и вокруг НХ можно найти объяснение в крайне медленном увеличении образования за счет его «биологической активности». Появление незначительной транссудации в надлежащей сетчатке при НХ обусловлено нарушением ассоциативных связей ПЭ и подлежащих хориокапилляров [24, 25]. Эти изменения в прилежащих сосудах хориоидеи возникают вследствие пропотевания флюоресцеина в момент исследования. Образующиеся друзы формируют микродефекты в пигментном эпителии, что сопровождается пятнистым окрашиванием поверхности невуса. Флюоресцировать друзы начинают в течение 1-й минуты ангиографии, свечение их сохраняется на протяжении всего периода исследования. Флюоресцирующие друзы располагаются на поверхности невуса и по его окружности. Как правило, при ангиографии визуализируется значительно большее количество друз, чем при офтальмоскопии (рис. 5). Описанные изменения, свидетельствующие о прогрессии НХ, встречаются нечасто. В наблюдаемой нами группе пациентов прогрессирующие невусы выявили в 14 (16,67%) из 84 глаз. Таким образом, НХ можно представить двумя типами: стационарным и прогрессирующим.


Отсутствие в литературе четкого подразделения НХ с учетом их состояния (стационарного или прогрессирующего) привело к тому, что в качестве включений на поверхности НХ начали описывать геморрагии [26] и оранжевый пигмент [8, 26, 27]. C этим положением нельзя согласиться, так как еще в 1973 г. было показано, что быстрая аккумуляция липофусцина клетками ПЭ и макрофагами над опухолью хориоидеи есть признак ее бесспорной злокачественности [28]. Последующие клинические наблюдения, исследования с использованием ФАГ и АФ подтвердили значимость симптома «полей оранжевого пигмента» для постановки диагноза меланомы хориоидеи [17, 28, 29].
При определении прогрессирования невуса, локализующегося в макулярной зоне, во избежание ошибки следует учитывать возможность присутствия инволюционных дистрофических изменений в надлежащей сетчатке у лиц старших возрастных групп (рис. 6). В подобной ситуации помогает офтальмоскопия глазного дна парного глаза: наличие дистрофических изменений в макулярной зоне подтверждает инволюционный характер изменений в сетчатке и ПЭ [30].

Разделение НХ на стационарные и прогрессирующие имеет принципиальное значение для выработки индивидуальной тактики ведения больного [14]. Стационарные Н.Х. не требуют лечения. Прогрессирующие Н.Х. при первом визите пациента нередко представляют затруднения при дифференциации их с начальной меланомой хориоидеи (рис. 7).

К факторам, свидетельствующим в пользу меланомы, относят толщину образования от 2 мм и более, наличие субретинальной жидкости, симптома «полей оранжевого пигмента» [11]. Возможность озлокачествления прогрессирующих НХ, сложность их дифференциации с начальной меланомой определяют тактику ведения таких больных: прогрессирующие НХ, локализующиеся вне макулярной зоны, подлежат локальному разрушению.
Заключение
Частота НХ значительно больше, чем их выявляют при офтальмоскопии. Возможность роста образования, его озлокачествления позволяет рекомендовать тщательную офтальмоскопию по всем меридианам при обращении пациентов к офтальмологу. По клинической картине НХ следует классифицировать на стационарные и прогрессирующие. Наличие признаков прогрессирования в нем диктует необходимость тщательного наблюдения за такими пациентами. Появление первых симптомов снижения зрительной функции, приобретение невусом более сероватой окраски (увеличение субретинальной жидкости) требуют проведения локального лечения.